老年失眠伴焦慮癥狀實施中西醫結合心理護理的效果分析
周艷+金麗霓+周俊杰+夏朝云
[摘要] 目的 探討中西醫結合心理護理模式在老年失眠伴焦慮癥狀患者中的應用效果。 方法 選擇2016年7月~2017年1月在我院診斷治療的老年失眠伴焦慮患者100例為研究對象,隨機分為觀察組與對照組,各50例。對照組采用常規護理,觀察組采用中西醫結合心理護理。比較兩組干預前后睡眠質量(PSQI)、生活質量(SF-36)、焦慮評分(HAMA)。 結果 干預后,兩組PSQI評分總分均較干預前顯著下降(P<0.05);干預后觀察組PSQI總分、睡眠質量、入睡時間、睡眠時間、日間功力障礙評分均顯著低于對照組,差異有統計學意義(P<0.05)。干預后,觀察組軀體疼痛、一般健康狀況、活力、社會功能、情感職能、精神健康維度評分均顯著高于對照組,差異有統計學意義(P<0.05)。兩組干預后HAMA評分均顯著低于干預前,差異有統計學意義(P<0.05);干預后,觀察組HAMA評分顯著低于對照組,差異有統計學意義(P<0.05)。 結論 中西醫結合心理護理用于老年失眠伴焦慮癥狀患者能夠顯著改善睡眠質量、生活質量及緩解焦慮癥狀。
[關鍵詞]中西醫結合;心理護理;老年失眠;焦慮
[中圖分類號] R248 [文獻標識碼] B [文章編號] 1673-9701(2017)30-0156-05
[Abstract] Objective To explore the application effect of integrated traditional Chinese and western medicine for psychological nursing care in the treatment of senile insomnia complicated with anxiety. Methods A total of 100 patients with senile insomnia complicated with anxiety who were diagnosed and treated in our hospital from July 2016 to January 2017 were selected as the study subjects, and they were randomly divided into observation group and control group, with 50 patients in each group. The control group was given routine nursing care, and the observation group was given integrated traditional Chinese and western medicine for psychological nursing care. The quality of sleep(PSQI), quality of life (SF-36), and anxiety score (HAMA) were compared between the two groups before and after intervention. Results After the intervention, the total scores of PSQI in both groups were significantly lower than those before intervention(P<0.05); the total scores of PSQI, sleep quality, time of falling into asleep, sleep time and daytime functional disorder score in the observation group after the intervention were significantly lower than those in the control group, and the differences were statistically significant(P<0.05). After the intervention, the scores of physical pain, general health condition, vitality, social function, affective function and mental health dimension in the observation group were significantly higher than those in the control group, and the differences were statistically significant(P<0.05). The HAMA scores in the two groups after the intervention were significantly lower than those before the intervention, and the differences were statistically significant(P<0.05). After the intervention, the HAMA score in the observation group was significantly lower than that in the control group, and the difference was statistically significant(P<0.05). Conclusion Integrated Chinese and western medicine for psychological nursing care in the treatment of senile insomnia complicated with anxiety can significantly improve sleep quality, quality of life and relieve anxiety.endprint
[Key words] Integrated traditional Chinese and western medicine; Psychological nursing care; Senile insomnia; Anxiety
目前我國已經進入老齡化社會,老年人的身心健康已經成為重要的社會問題。中醫將失眠稱為不寐,屬于生理心理性疾病。失眠可導致患者代謝率增加,交感神經亢奮,機體功能障礙,免疫力下降,加重軀體疾病,導致精神疾患[1]。西醫對于失眠的治療主要應用催眠類藥物,但這些藥物容易導致藥物依賴,停藥后出現反跳。失眠老年人常見,包括入睡困難、睡眠質量下降,睡眠時間減少,可出現記憶力下降,注意力下降,長期睡眠不足,還會導致焦慮,而焦慮可加重失眠,導致惡性循環[2]。中醫認為情志護理與健康之間有密切的相關性。中醫情志護理遵循了中醫的整體觀念以及辨證施護觀念。中醫護理技術包括推拿、按摩等。心理護理是現代西醫中的一種重要的護理方法,在心理學理論指導下,對患者進行心理護理,以患者為中心,緩解患者不良情緒,從而達到促進康復的效果。我們采用中西醫結合的心理護理模式用于老年失眠伴焦慮癥狀患者的護理,取得了較好的效果,現報道如下。
1資料與方法
1.1一般資料
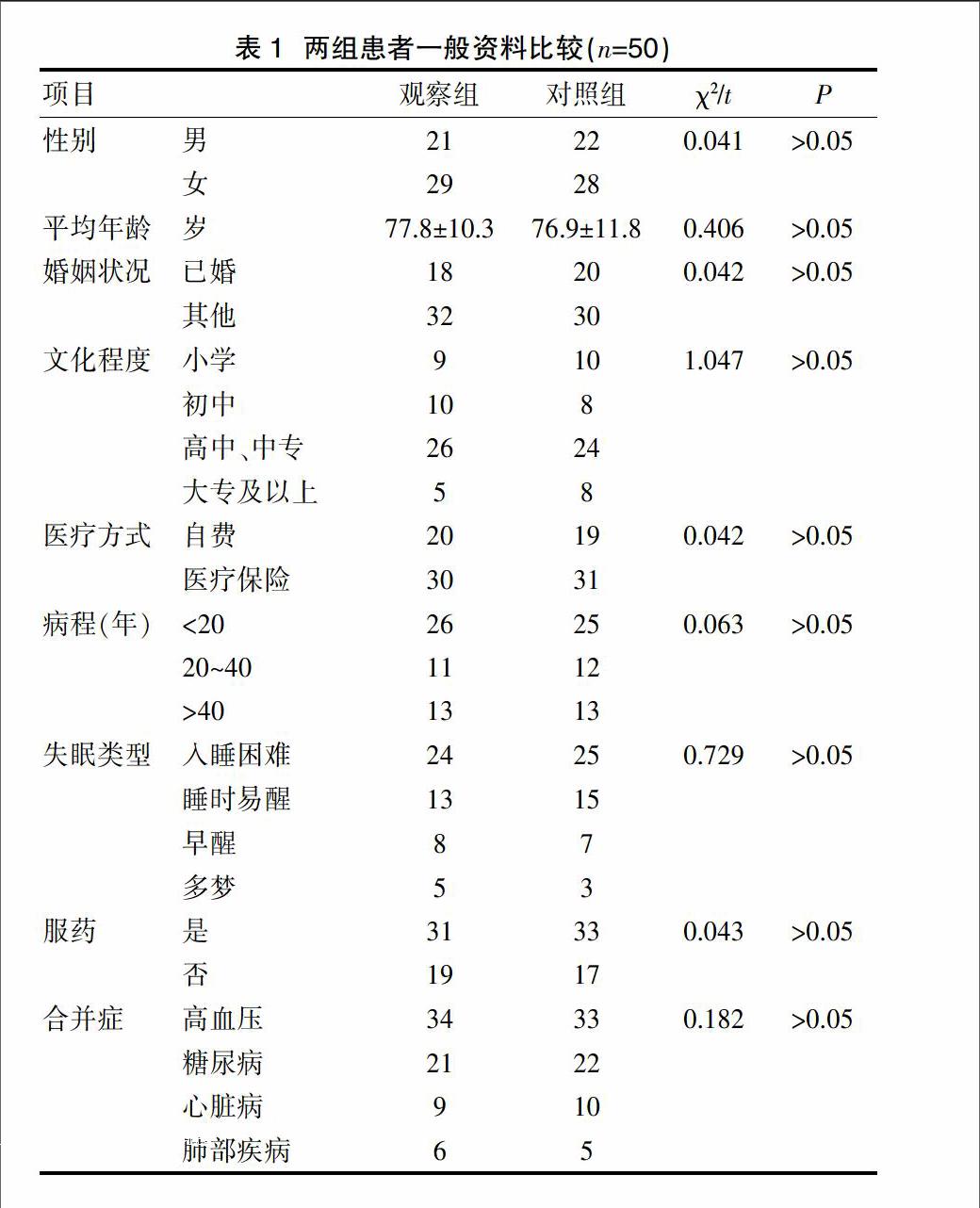
選擇2016年7月~2017年1月在我院診斷治療的老年失眠伴焦慮患者100例為研究對象。納入標準:年齡≥60歲且<90歲;符合中醫、西醫失眠診斷[3,4],伴有焦慮癥狀;病程超過1個月;PSQI(匹茲堡睡眠質量指數量表)≥7分;HAMA(漢密爾頓焦慮量表)≥14分;知情同意。排除標準:合并其他系統嚴重器質性病變;口頭、書面交流障礙;藥物依賴;近1~3周使用抗抑郁、抗精神病藥;神經系統疾病導致的睡眠障礙;藥物等導致的失眠。100例患者隨機分為觀察組與對照組,各50例。兩組患者一般資料比較,差異無統計學意義(P>0.05),見表1。本研究經過醫院醫學倫理委員會同意。
1.2護理方法
對照組采用常規心理護理及常規健康教育。觀察組在常規護理及健康教育基礎上實施中西醫結合心理護理護理。一對一護理,對患者的失眠癥進行中醫辨證分型,根據結果擬定中西醫結合的心理護理措施。西醫心理干預依據合理情緒理論,與患者建立良好的信任關系,指導患者找到焦慮原因,通過與患者交流,了解患者存在的不合理觀念,并與患者通過溝通、辯論、學習等方法應用合理情緒想象等方法改變患者的不合理觀念,確立正確認知。這種方法貫穿在整個護理過程中。中醫情志護理:通過傾聽中醫五行音樂、三線法進行放松護理,三線法指導患者每天兩次,每次15 min;移情法,根據患者特點,指導患者參加動靜結合、情趣高雅的活動,如詩歌朗誦、歌舞、書法、繪畫、音樂鑒賞等,轉移患者注意力,改善睡眠;耳穴壓豆,每周2次,根據患者中醫證型選擇相應的穴位,通過按壓疏通經絡、調節氣血、改善臟腑功能、促進陰陽平衡調節氣機、舒暢情志、以改善睡眠。共干預16周。
1.3評價方法
分別于干預前后采用匹茲堡睡眠質量指數量表(PSQI)[5]對患者的睡眠質量進行評價,包括睡眠質量、入睡時間、睡眠時間、睡眠效率、睡眠障礙、催眠藥物、日間功能障礙7個維度,每個題目評0~3分,總分為累計得分,7分為分界值,得分越高則睡眠質量越差。睡眠效率=(實際睡眠時間/臥床至起床時間)×100.0%。在干預前后采用漢密爾頓焦慮量表[6]對患者的焦慮進行評價,包括精神性、軀體性兩個維度,共14項,按程度評0~4級,≥29分為嚴重焦慮,21~28分為明顯焦慮,14~20分為焦慮,7~13分為可能焦慮,<7分為無焦慮。采用健康狀況調查簡表(SF-36)[7]對患者健康狀況進行調查,包括生理機能、生理職能、軀體疼痛、一般健康狀況、活力、社會功能、情感職能、精神健康,共36個題目。得分0~100分,分數越高則生存質量越高。
1.4統計學方法
采用SPSS17.0統計學軟件對數據進行分析,計數資料采用χ2檢驗,計量資料采用均數±標準差(x±s)表示,比較采用t檢驗,P<0.05為差異有統計學意義。
2 結果
2.1兩組干預前后睡眠質量比較
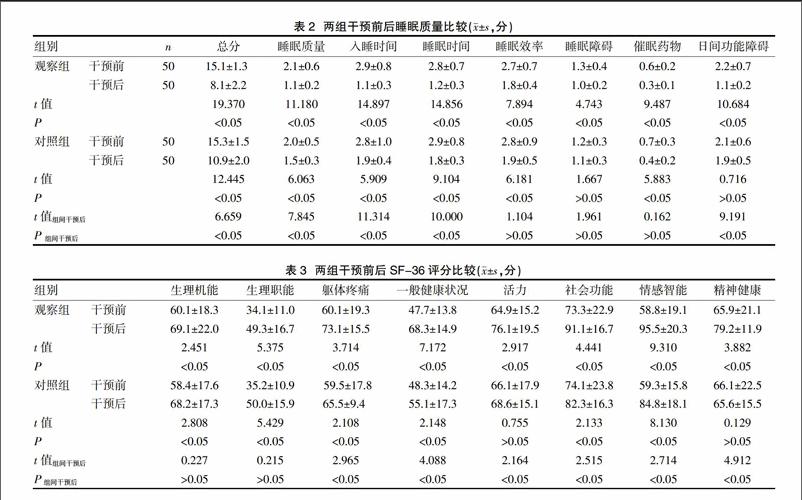
干預后,兩組PSQI評分總分均較干預前顯著下降(P<0.05);干預后觀察組PSQI總分、睡眠質量、入睡時間、睡眠時間、日間功力障礙評分均顯著低于對照組,差異有統計學意義(P<0.05)。見表2。
2.2兩組干預前后SF-36評分比較
干預后,觀察組軀體疼痛、一般健康狀況、活力、社會功能、情感職能、精神健康維度評分均顯著高于對照組,差異有統計學意義(P<0.05)。見表3。
2.3兩組干預前后HAMA評分比較
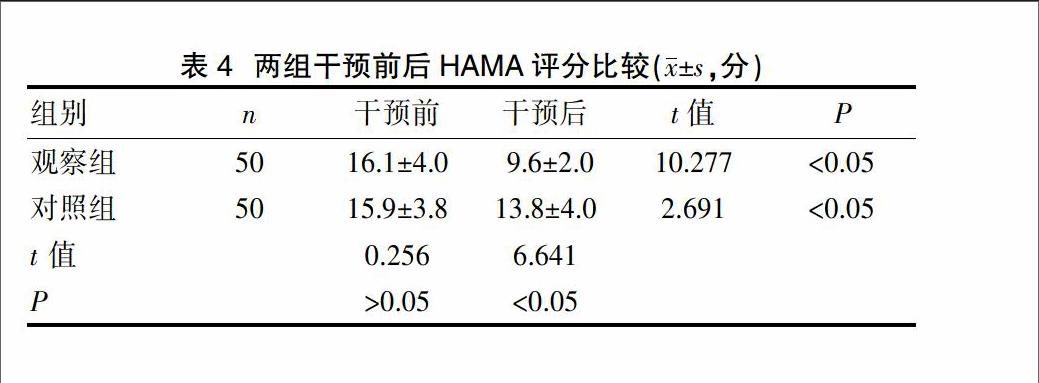
兩組干預后HAMA評分均顯著低于干預前,差異有統計學意義(P<0.05);干預后,觀察組HAMA評分顯著低于對照組,差異有統計學意義(P<0.05)。見表4。
3討論
失眠是指有入睡困難、保持睡眠障礙、睡眠后沒有恢復感等,至少每周3次,并持續至少1個月,患者出現明顯的不適,影響日常生活,排除精神系統疾病、使用精神藥物、其他藥物等導致的失眠。長時間的失眠會導致神經衰弱、抑郁、焦慮,而這些不良情緒還會加重失眠。長期睡眠可導致白天功能障礙,增加抑郁焦慮癥的風險,促使糖尿病、高血壓、肥胖、心臟病的發作,還會導致糖耐量降低,免疫力下降,增加醫療資源消耗,增加意外發生。大于1個月的失眠癥為長期性失眠,本次納入研究的患者均為長期性失眠。患者有入睡困難、保持睡眠苦難、早醒等臨床表現。影響睡眠的因素包括年齡、晝夜節律、情緒狀態、個別差異,其他還有環境、藥物、病理因素、生理因素、心理相關因素、行為環境因素等。失眠者有40%者存在一種或者幾種精神障礙,大約有24%出現焦慮障礙,23%存在抑郁癥或者惡劣心境,7%有酒精依賴,4%有藥物濫用。失眠與焦慮、抑郁后中等程度的相關性。失眠可導致焦慮,而焦慮障礙也會增加失眠的患病風險。與沒有睡眠障礙的患者相比,有睡眠障礙的患者抑郁程度更嚴重,伴有焦慮更常見,病程越長,焦慮越嚴重。失眠即可是焦慮發作的最常見癥狀之一,也可以是焦慮的危險因素。長期的失眠可導致感覺不適,日間狀態下降,心理壓力增加,焦慮情緒增加,不良習慣增加,患者心理壓力增加,擔心后果。老年人睡眠量減少,睡眠質量差,入睡困難,睡眠淺,容易覺醒,片段睡眠,白日短暫打盹,常伴有睡眠呼吸暫停及焦慮抑郁癥狀,睡眠時相提前,早睡早起,多時相,超概日節律。老年人高發失眠,常見因素包括生理因素、松果體萎縮、社會因素、社交活動減少、日照減少、內科疾病、精神疾病、藥物的影響,如支氣管擴張劑,金納多,抗生素,β受體阻滯劑等,因此老年人服藥治療疾病時要綜合考慮。焦慮癥狀是病理性焦慮的表現,可是原發癥狀,也可為器質性疾病、精神性疾病伴發的癥狀,焦慮癥狀的存在及嚴重程度能夠用焦慮量表評估。心理上表現為擔憂、緊張、煩躁、害怕、驚恐等,可有精力不集中,記憶力下降、警覺性增加;軀體可表現為交感神經興奮、心悸、氣短、血壓升高、瞳孔增大、胸悶、尿頻、性功能障礙等;運動方面可表現為小動作增加、震顫、靜坐不能等。endprint

