經關節突入路減壓固定治療多節段黃韌帶骨化型胸椎管狹窄癥的效果
臧全金+梁輝+楊平林+李浩鵬+賀西京
[摘要] 目的 探討經關節突入路治療多節段黃韌帶骨化型(MSOLF型)胸椎管狹窄癥的效果。 方法 回顧性分析2008年1月~2014年12月西安交通大學第二附屬醫院經關節突入路治療的MSOLF型胸椎管狹窄癥患者26例。采用改良的JOA評分評估術后效果,記錄術前、術后1周和末次隨訪時的Frankel分級,測量手術節段后凸Cobb角,觀察術中術后并發癥。 結果 手術均在誘發電位監護下完成,手術時間2.7~5.2 h,平均(4.1±1.2)h;出血量650~2900 mL,平均(1940±824)mL。2例患者術中誘發電位波形異常,4例發生腦脊液漏,1例發生氣胸。隨訪24~96個月,平均(4.0±4.8)個月。末次隨訪Frankel分級C級6例,D級8例,E級12例。JOA評分末次隨訪較術前明顯提高,差異有統計學意義(P < 0.05),改善率為70.3%;植骨融合率100%,無內固定失敗病例;Cobb角末次隨訪與術后1周比較,差異無統計學意義(P > 0.05)。 結論 經后路關節突減壓椎弓根螺釘固定治療MSOLF型胸椎管狹窄癥減壓充分,并發癥少,臨床效果良好。術中脊髓誘發電位監護靈敏度高,能夠提高術中操作安全性。采用引流1周縫合管口的方法可有效控制腦脊液漏。
[關鍵詞] 胸椎;椎管狹窄;黃韌帶骨化;經關節突入路;臨床療效
[中圖分類號] R687.3 [文獻標識碼] A [文章編號] 1673-7210(2017)03(c)-0086-04
Effect of transfacet approach decompression and internal fixation for thoracic spinal stenosis caused by multi-segmental ossification of ligamentumflavum
ZANG Quanjin LIANG Hui YANG Pinglin LI Haopeng HE Xijing
Department of Orthopaedics, Second Affiliated Hospital of Xi'an Jiaotong University, Shaanxi Province, Xi'an 710004, China.
[Abstract] Objective To evaluate the clinical effect of transarticular approach in treating thoracic spinal stenosis caused by multi-segmental ossification of ligamentumflavum (MSOLF). Methods From January 2008 to December 2014, in Second Affiliated Hospital of Xi'an Jiaotong University, the clinical data of 26 MSOLF patients with thoracic spinal stenosis were retrospective analyzed. Postoperative neurological status was evaluated by the modified JOA score system. The Frankel grade and Cobb angle of kyphosis were measured at postoperative 1 week and final followed up respectively, the complications during and after operation were recorded. Results All operations were performed under theuse of spinal cord evoked potential (SEP) monitoring. The operation time was 2.7-5.2 h, mean was (4.1±1.2) h and bleeding volume was 650-2900 mL, mean was (1940±824) mL. 2 patients had abnormalitiesin intraoperative monitoring in SEP, 4 cases suffered cerebrospinal fluid leakage, 1 case suffered pneumothorax. The follow-up time was 24-96 months, mean was (40.0±4.8) months. At final follow-up: 6 cases were grade C, 8 cases were grade D, 12 cases were grade E. JOA at final follow-up improved than before operation, the difference was statistically significant (P < 0.05), improvement rate was 70.3%; the bone graft fusion rate was 100%, there was no internal fixation failure; the Cobb angle at postoperative 1 week compared with final follow-up, the difference was not statistically significant (P > 0.05). Conclusion Treating MSOLF thoracic spinal stenosis through transarticular approach with pedicle screws can decompress the spinal cord completely, the complications are few, the clinical outcomes are favorite. Intraoperative SEP monitoringis of high sensitivity, it can improve the safety of intraoperative manipulatation. The method of persistent drainage for 1 week followed by the close the sinus of drainage tubeis can effectively treat cerebrospinal fluid leakage.
[Key words] Thoracic vertebrae; Spinal stenosis; Ossification of ligamentumflavum; Transarticular approach; Clinical effects
胸椎管狹窄癥指椎間盤突出或骨化、后縱/黃韌帶肥厚或骨化、椎體后緣骨贅或骨軟骨分離、椎管發育性狹窄等引起的椎管容積減小,脊髓或神經根受壓而發生的臨床綜合征,手術是唯一治療手段[1-3]。黃韌帶骨化好發于胸椎,常見于下胸椎[2],是胸椎管狹窄癥的主要原因[4],手術風險大,多節段骨化難度更大。作者經關節突入路治療多節段黃韌帶骨化型(MSOLF型)胸椎管狹窄癥26例,臨床療效良好,總結如下。
1 資料與方法
1.1 一般資料
選擇2008年1月~2014年12月西安交通大學第二附屬醫院經關節突入路治療MSOLF型胸椎管狹窄癥26例,其中男17例,女9例;年齡47~65歲,平均(55.4±3.5)歲;病程5個月~8年,平均(48.2±6.6)個月。11例有明顯誘因,包括外傷,勞累及受涼。上胸椎4例,中胸椎3例,下胸椎19例;2節段2例,3節段5例,4節段8例,5節段6例,6節段5例;連續型19例,跳躍型7例;合并胸椎間盤突出或后縱韌帶骨化7例。臨床表現以下肢麻木無力、行走不穩為主為21例;其余癥狀為胸背部疼痛12例、腹部束帶感13例、小便障礙5例、下肢肌肉萎縮9例。上單位癱表現15例,下單位癱表現4例,7例為混合性表現。
1.2 影像學表現
X線正位見椎間隙模糊,密度增高,側位見關節突腹側及椎間孔、椎板處密度增高,突入椎管,后縱韌帶骨化者可見椎體后緣高密度影。MRI T1、T2加權像可見骨化呈低信號,骨化黃韌帶突入椎管壓迫脊髓,嚴重者T2加權像脊髓信號增高。CT見椎板增厚,黃韌帶骨化呈“U”或“V”形突入椎管,與椎板融合或存在間隙;部分與關節突相連。
1.3 手術方法
均為同一組醫生完成,術中誘發電位(SEP)監護。全麻,俯臥位。定位骨化椎體并標記。后正中切口,分離至雙側關節突關節外側近橫突處;咬除棘突。高速磨鉆在關節突關節處開槽:骨化較輕且靠近棘突時,在關節內側緣開槽;骨化嚴重,到達椎板外側或合并后縱韌帶骨化時,在關節中間開槽,向內約45°打磨,至內層骨質蛋殼樣。從骨化區域上下各一個節段向骨化區減壓,神經剝離子伸到開槽腹側向背側提拉剩余骨質,巾鉗夾持椎板向背側用力,薄型椎板咬骨鉗咬除骨槽內剩余骨質。掀開椎板前快速靜滴1000 mg甲基強的松龍。對黃韌帶與硬脊膜粘連嚴重者,在巾鉗提起椎板后用椎板咬骨鉗在粘連周圍環形減壓,再用神經剝離子小心分離;如果硬脊膜破裂,用無損傷線縫合。合并后縱韌帶骨化者,將同節段椎弓根用刮匙蠶食,去除內側約2/3,通過此通道用刮匙將椎體后方松質骨刮除,雙側相通形成“涵洞”,反向刮匙將鈣化后縱韌帶及椎體后壁向前推壓,使致壓物遠離硬膜囊。減壓完成后,用8#導尿管探查椎管,確保減壓充分。椎弓根螺釘固定減壓節段及上下各1或2個椎體;根據胸椎曲度,調整鈦棒弧度并固定。刮除關節突關節軟骨,將取下的骨質植于關節突關節間及橫突周圍。
1.4 脊髓及神經功能評價
脊髓功能按照Frankel分級[5];采用改良的JOA評分[6]評估患者神經功能。采用Nurick分級[7]對神經功能進行評價,JOA改善率評估公式:改善率=(術后JOA評分-術前JOA評分)/(11-術前JOA評分)×100%。改善率≥75%為優,50%~<75%為良,25%~<50%為可,<25%為差。
1.5 影像學評價
在術后1周、3個月、6個月、12個月復查胸椎X線、CT及MRI,以后每年復查一次;隨訪X線檢查有無內固定失敗及植骨融合情況;側位X線上測量后凸Cobb角:固定節段上端椎上終板垂線與下端椎下終板垂線的夾角。比較末次隨訪及術后1周內Cobb角變化情況。1.6 統計學方法
采用SPSS 15.0進行統計學分析,正態分布的計量資料以均數±標準差(x±s)表示,兩組間比較采用t檢驗;計數資料以率表示,等級資料采用秩和檢驗。以P < 0.05為差異有統計學意義。
2 結果
2.1 手術基本情況
手術均順利完成,手術時間2.7~5.2 h,平均(4.1±1.2)h;出血量650~2900 mL,平均(1940±824)mL;術中輸血0~2000 mL,平均(1200±120)mL;減壓骨化黃韌帶111個節段。
2.2 臨床評價指標結果
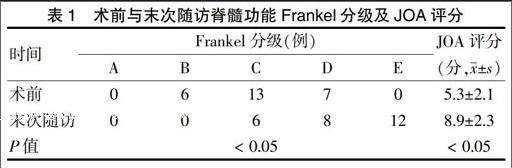
隨訪24~96個月,平均(40.0±4.8)個月。末次隨訪時神經功能均不同程度恢復,脊髓功能Frankel分級情況詳見表1,其中6例術前B級均恢復至C級;13例術前C級中8例恢復至D級,5例恢復至E級,7例術前D級均恢復至E級,末次隨訪與術前比較差異有統計學意義(P < 0.05)。JOA評分末次隨訪較術前明顯提高,差異有統計學意義(P < 0.05),改善率為70.3%。根據Nurick分級評價治療效果,優5例,良14例,可5例,差2例,優良率為73.0%。胸椎后凸Cobb角末次隨訪時為(7.21±3.21)°,與術后1周(7.34±3.08)°比較,差異無統計學意義(P > 0.05)。所有患者均骨性融合,融合率為100%,平均融合時間(3.8±0.1)個月;無內固定物松動、斷裂等并發癥發生。
表1 術前與末次隨訪脊髓功能Frankel分級及JOA評分
2.3 并發癥情況
1例術中掀椎板時出現SEP波形消失,停止操作約3 min后恢復,但潛伏期延長、波幅降低,手術結束時恢復至術前水平,術后神經恢復良好;1例術中波幅稍降低,麻醉蘇醒后下肢肌力減弱;經營養神經、甘露醇脫水及激素治療1周后逐漸恢復,術后8個月恢復至術前水平,術后2年Frankel分級E級。2例硬脊膜破裂,術中無損傷線縫合;4例出現腦脊液漏,采取臥床,頭低腳高位,靜脈補液,術后1周拔除引流管,管孔處縫合后治愈。1例在椎弓根減壓時失手,刮匙損傷胸膜出現氣胸,放置胸腔閉式引流,1周后拔除治愈。
2.4 典型病例
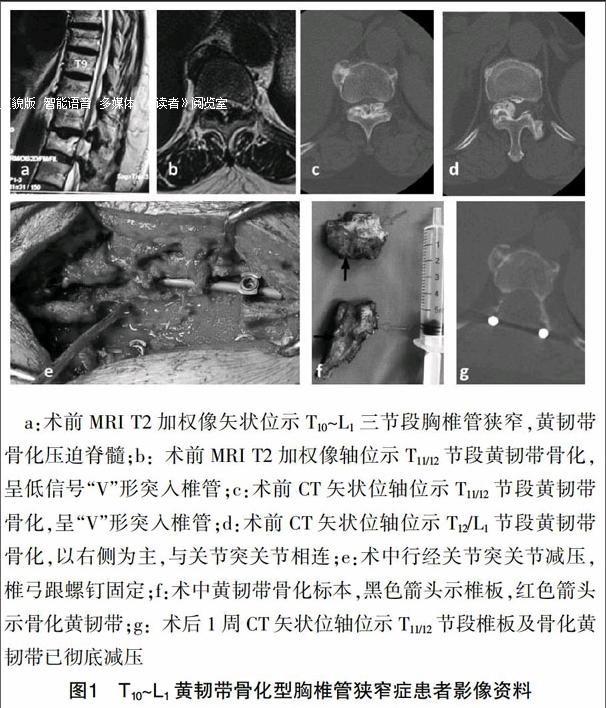
女,65歲,以“雙下肢麻木無力,行走及小便困難2年”主訴于2013年12月入院。術前Frankel分級D級,CT及MRI顯示T9~L1節段黃韌帶骨化,壓迫脊髓(圖1)。采用經關節突入路切除骨化黃韌帶減壓,術中無并發癥發生;術后第2天患者雙下肢癥狀逐漸緩解;術后8個月,行走及大小便正常,Frankel分級E級。
a:術前MRI T2加權像矢狀位示T10~L1三節段胸椎管狹窄,黃韌帶骨化壓迫脊髓;b:術前MRI T2加權像軸位示T11/12節段黃韌帶骨化,呈低信號“V”形突入椎管;c:術前CT矢狀位軸位示T11/12節段黃韌帶骨化,呈“V”形突入椎管;d:術前CT矢狀位軸位示T12/L1節段黃韌帶骨化,以右側為主,與關節突關節相連;e:術中行經關節突關節減壓,椎弓跟螺釘固定;f:術中黃韌帶骨化標本,黑色箭頭示椎板,紅色箭頭示骨化黃韌帶;g:術后1周CT矢狀位軸位示T11/12節段椎板及骨化黃韌帶已徹底減壓
圖1 T10~L1黃韌帶骨化型胸椎管狹窄癥患者影像資料
3 討論
胸椎管狹窄癥發病率低,但癥狀重,保守治療無效,手術是唯一手段[1-3],減壓后神經功能不同程度恢復[4]。胸椎管容積小,脊髓相對固定,手術風險大,多節段狹窄的治療更加棘手。文獻報道[8]黃韌帶肥厚及骨化是胸椎管狹窄的主要原因,臨床相對多見。探索安全有效的手術方案對于減少并發癥、提高療效具有一定的臨床意義。
手術入路取決于脊髓受壓方向、程度及壓迫物來源[9-10],可以選擇前路、后路或前后路聯合。但壓迫廣泛時,建議采用后路手術加環形減壓。黃韌帶骨化型胸椎管狹窄癥,脊髓壓迫來自后方,只能選擇后入路。目前后路手術方案有:微創單側椎板切除雙側減壓術,椎管擴大成形術,椎管后壁切除減壓術(椎板薄法揭蓋法[11-13],涵洞塌陷法[14])等。Kim等[15]報道微創治療胸椎管狹窄癥,從單側切除雙側骨化黃韌帶效果良好;但減壓需在椎板下操作,而黃韌帶骨化后椎管矢狀徑減小,嚴重狹窄者骨化黃韌帶與硬膜囊粘連,椎板下操作難度及風險大,引發脊髓損傷的可能性大。MSOLF所致胸椎管狹窄癥,病變范圍廣,單純行椎管擴大成形[16]存在再關門可能,合并后縱韌帶骨化時難以徹底減壓;且椎板破壞后脊柱穩定性降低,可能引起繼發性后凸脊髓受壓。因此以上兩種方案治療MSOLF型病例風險相對較大。而傳統椎管后壁切除采用骨鑿,對脊髓的震動較大,椎板咬骨鉗反復進入狹窄的椎管內刺激脊髓,損傷可能性增大;黃韌帶骨化時椎板厚度增加,椎板咬骨鉗無法完全咬持椎板,減壓時出現滑動失手可能,安全隱患大;合并關節突關節增生時,減壓范圍不足,效果欠佳。
本研究經關節突關節入路,根據黃韌帶骨化的寬度,用高速磨鉆在關節突關節相應部位減壓,位于脊髓兩側,減少了對脊髓的震動,風險降低;通過涵洞塌陷法或環形減壓法對脊髓腹側減壓,一個切口完成前后減壓,降低了牽拉損傷脊髓的可能。減壓后用細導尿管探查,有效判斷減壓程度,不對脊髓造成壓迫。本組病例黃韌帶骨化2~6節段,均在直視下徹底減壓,安全性高。手術保留了部分關節突關節,結合椎弓根螺釘固定,有效地維持了脊柱的穩定性。萬勇等[17]報道后路減壓未固定導致后凸加重,二次出現胸椎管狹窄脊髓壓迫。張超等[13]在減壓后椎弓根螺釘固定有效地防止了胸椎后凸,臨床效果良好。因此減壓后固定很有必要;本研究通過椎弓根螺釘固定結合橫突間植骨,均達到骨性融合,未出現后凸加重。
本組病例均在SEP監護下手術。1例在掀椎板時波形消失,停止操作約3 min后波形恢復,經治療后好轉,Frankel分級由D級升至E級。另有1例術中波幅降低,術后雙下肢肌力減弱,甲強龍治療1周后恢復正常。此2例基礎壓迫均較重,考慮與術中刺激脊髓或脊髓缺血再灌注有關。文獻報道韌帶鈣化、手術時間、出血量、術中血壓、操作等多因素均可導致神經功能障礙[18],甲基強的松龍能有效地控制脊髓炎癥,減輕水腫,促進神經恢復[19]。本組2例患者經甲強龍治療后效果良好。其余病例SEP監護未見明顯異常,術后臨床癥狀逐漸恢復,提示SEP監護能夠對術中操作提供有效的提示,及時發現危險操作,提高安全性;馬薇薇等[20]報道SEP監護安全性及準確性高,但存在假陽性和假陰性率;故不能完全依賴于SEP監護,豐富的手術經驗和仔細準確的操作是保證手術安全的基礎。
本組共4例出現腦脊液漏:2例因硬脊膜粘連,分離時破裂,一期縫合;2例術中未見破裂,術后引流發現腦脊液漏,留置引流管,頭低腳高位,補充電解質;術后1周拔除引流管,管孔處縫合后治愈。關于腦脊液漏的治療有不同的經驗,曹俊明等[9]用明膠海綿填塞、生物蛋白膠噴灑等措施治療腦脊液漏,取得了良好的效果;但傷口內填塞存在形成血腫或感染的可能。本研究保留引流管一周,充分引流,術后一周軟組織已基本愈合時拔除引流管,縫合引流管孔,取得了良好的效果。
綜上所述,通過經關節突入路減壓椎弓根螺釘固定治療MSOLF型胸椎管狹窄癥操作安全,對骨化黃韌帶及其他脊髓致壓物能夠直接減壓,脊柱穩定性好,臨床療效確切。術中脊髓誘發電位監護能夠提高手術操作安全性;采用引流1周縫合管口的方法可有效控制腦脊液漏。
[參考文獻]
[1] 賀銀川,姜建忠,李永民.胸椎管狹窄癥的治療現狀及研究進展[J].中國骨與關節雜志,2014,3(12):920-924.
[2] 王自立,趙浩寧,金衛東,等.黃韌帶骨化所致胸椎管狹窄癥的臨床特征[J].中華骨科雜志,1999,19(8):463-466.
[3] 王根林,張福占,陳康武,等.胸椎管狹窄癥的特點及后路減壓術治療[J].中國矯形外科雜志,2016,24(9):769-773.
[4] Hitchon PW,Abode-Iyamah K,Dahdaleh NS,et al. Risk factors and outcomes in thoracic stenosis with myelopathy:a single center experience [J]. Clin Neurol Neuro Surg,2016,147:84-89.
[5] Frankel HL,Hancock DO,Hyslop G,et al. The value of postural reduction in the initial management of closed injuries of the spine with paraplegia and tetraplegia [J]. Paraplegia,1969,7(3):179-192.
[6] Sato T,Kokubun S,Tanaka Y,et al. Thoracic myelopathy in the Japanese:epidemiological and clinical observations on the cases in Miyagi Prefecture [J]. Tohoku J Exp Med,1998,184(1):1-11.
[7] Nurick S. The pathogenesis of the spinal cord disorder associated with cervical spondylosis [J]. Brain,1972,95(1):87-100.
[8] Onishi E,Yasuda T,Yamamoto H,et al. Outcomes of surgical treatment for thoracic myelopathy:asingle-institutional study of 73 patients [J]. Spine (Phila Pa 1976),2016,41(22):E1356-E1363.
[9] 曹俊明,雷濤,申勇,等.后外側入路減壓椎間植骨融合內固定治療胸椎管狹窄癥的療效及安全性[J].中國脊柱脊髓雜志,2014,24(7):609-615.
[10] 陳仲強,孫垂國.后路經關節突胸椎管環形減壓術的適應證與手術技術要點[J].中國脊柱脊髓雜志,2014,24(7):667-670.
[11] 趙為公,毛根穩,韓學哲,等.薄化揭蓋法治療胸椎黃韌帶骨化癥的療效觀察[J].西安交通大學學報:醫學版,2016,37,(2):170-173.
[12] 邵銀初,雙峰,鄒鴻星,等.胸椎黃韌帶骨化癥的手術療效分析[J].中國醫藥導報,2011,8(13):165-166.
[13] 張超,李天鵬,楊召,等.“揭蓋法”加椎弓根內固定術治療胸椎管狹窄癥臨床研究[J].中國矯形外科雜志,2015, 23(19):1813-1816.
[14] 王凱,劉曉光,祝斌,等.“涵洞塌陷法”360°胸脊髓環形減壓術后短暫脊髓功能損傷加重的相關危險因素分析及預后[J].中國矯形外科雜志,2014,22(22):2028-2033.
[15] Kim JS,Jung B,Arbatti N,et al. Surgical experience of unilateral laminectomy for bilateral decompression (ULBD) of ossified ligamentumflavum in the thoracic spine [J]. Minim Invasive Neurosurg,2009,52(2):74-78.
[16] 潘世奇,侯明明,張大鵬,等.后路開門式椎板切除治療退變性胸椎管狹窄癥[J].中國矯形外科雜志,2008,16(21):1668-1669.
[17] 萬勇,梁堂釗,龍光華,等.手術治療胸椎管狹窄癥的效果分析[J].中國脊柱脊髓雜志,2010,20(8):664-668.
[18] Wang H,Ma L,Xue R,et al. The incidence and risk factors of postoperative neurological deterioration after posterior decompression with or without instrumented fusion for thoracic myelopathy [J]. Medicine (Baltimore),2016, 95(49):1-6.
[19] 都永宏,鄧樹才,馬毅,等.大劑量甲基強的松龍在胸椎管狹窄癥圍手術期應用的效果觀察[J].中國脊柱脊髓雜志,2007,17(3):194-196.
[20] 馬薇薇,邱勇,王斌,等.胸椎管狹窄癥術中SEPs改變模式與術后神經功能狀態的不一致性[J].中國矯形外科雜志,2007,15(5):337-339.
(收稿日期:2016-12-25 本文編輯:蘇 暢)

