腹部胃區熱敷應用于危重癥患者超聲引導下鼻腸管置管中的效果評價
陳麗青
福建省莆田市第一醫院重癥醫學科 351200
重癥患者病情危重,其機體除受創傷、急性應激反應等多種因素影響處于高分解代謝狀態外,尚有多臟器功能不全的病理生理過程,特別是在失血性休克、多器官功能衰竭的狀態下,機體的分解代謝和臟器功能極易發生紊亂[1]。此外,由于意識及吞咽功能障礙等原因,患者很難自主進食,使得其營養狀況受到限制,增加營養風險的發生,影響治療效果。因此給予正確的飲食指導是提高患者生存率的重要保障[2]。鼻腸管置入是實施喂養的一種有效途徑,可以有效地幫助患者實現營養治療,通過將鼻腸管插入患者的胃腸道,以實現營養供應。床邊超聲因其實時、可視化、無輻射等優點而被廣泛應用于鼻腸管中,但對于部分重癥患者,特別是一些胃腸功能衰竭、動力不足的患者,其胃腸道水腫明顯,腸道蠕動較慢,同時,腸道動力存在一定的問題,這些情況都會延長置管的時間,影響機體的預后[3]。腹部胃區熱敷是通過溫熱效應,能減少手術后胃腸反應,促進胃腸道蠕動及腹部血液循環,加快胃腸功能恢復[4]。聯合用于該類患者可能會更有效,基于此,我院對危重癥患者超聲引導下鼻腸管置管者行腹部胃區熱敷,報告如下。
1 資料與方法
1.1 一般資料 選擇我院2020年6月—2022年8月收治的67例危重癥且在超聲引導下需要行鼻腸管置管的患者作為觀察對象,以隨機數表法分為傳統組(n=33)和熱敷組(n=34)。傳統組男20例,女13例,年齡50~75歲,平均年齡(64.16±3.44)歲;APACHEⅡ評分18~22分,平均APACHEⅡ評分(20.32±1.23)分;疾病類型:呼吸衰竭4例、心肌梗死10例、重癥肺炎4例、膿毒血癥6例、重癥肌無力5例、多發性創傷4例。熱敷組男20例,女14例,年齡50~75歲,平均年齡(64.86±3.79)歲;APACHEⅡ評分18~22分,平均APACHEⅡ評分(20.46±1.09)分;疾病類型:呼吸衰竭3例、心肌梗死9例、重癥肺炎6例、膿毒血癥7例、重癥肌無力5例、多發性創傷4例。兩組一般資料比較差異無統計學意義(P>0.05),具有可比性。納入標準:(1)本研究所納入的患者均符合危重癥的診斷標準;(2)需行鼻腸管置管;(3)存在高胃殘余量,即6h胃內殘余量>500mL;(4)患者意識清楚且能配合操作。排除標準:(1)凝血功能異常;(2)存在上消化道病變、手術、出血等;(3)受試者自行退出或跟蹤隨訪中失訪。本研究經倫理委員會審批,患者家屬對本研究知情,簽署知情同意。
1.2 方法 傳統組接受常規超聲引導鼻腸管置管,(1)在放置鼻腸管的過程中,由兩名護士共同完成。其中一名護士負責將鼻腸管放入患者的口腔內,另外一名護士則負責在患者的床邊進行超聲檢查。所有參加插管的護士都經過了中國危重病超聲研究小組的訓練,并獲得合格的資格。(2)置管前準備。①鼻腸管準備:鋪上消毒的盤子,將溫水放入治療的碗中;操作人員戴無菌手套,將鼻腸管前端放入消毒注射用水中,在對管線進行潤滑之后,再將導向鋼絲的手柄推進到鼻腸管中。將25mL經消毒的注射用水通過導引線的把手注入導管中。②患者預備:患者采取右側臥位,將床抬高30°~45°。(3)操作過程。 ①在患者的一側鼻腔中,將鼻腸管緩緩地插入患者的胃中55~60cm,另外一名護士使用超聲線陣探頭(6~13Hz)對患者的左側頸部進行探查,確定頸動脈、氣管和食管的位置,并確定導管是否插入胃中;②持續推進導管,將導管插入65cm后,用2.4Hz的超聲波橫切型陣列探頭檢測胃竇,然后逆時針旋轉90°檢測胃竇的縱切面,并將10mL的熱水脈沖注入,觀察導管有無高亮的顯影及煙霧征象;③持續用超聲波探查胃竇的縱切面,插管的護士一邊緩慢而勻速地(每次2~3cm)推管,一邊用脈沖式的溫水推管,讓局部的腸腔變得更大,才能更好地讓導管順利地向下移動,此時可以在B超下看到導管的前進影像;④插管插入75cm后,對十二指腸球進行超聲檢查,用10mL的脈搏注入水中,觀察插管有無高亮現象;⑤將導管慢慢地推到100cm處,用超聲檢查十二指腸的水平部分,用10mL的脈搏注射,看是否出現高亮的導管。
熱敷組在超聲引導鼻腸管置管前30min行腹部胃區熱敷,熱敷方法:將2片暖寶寶貼放入加熱袋內,將加熱袋放在電暖爐上,加熱袋袋口處要系好,按腹部九區法將暖寶寶發熱面貼敷于患者上腹部(以肚臍為中心,根據患者的臍周皮膚顏色),然后將熱敷袋系于患者腰腹部,注意松緊適宜。暖寶寶貼溫度在40℃左右,可維持12h,在熱敷時,皮膚溫度可達到43~45℃,保持6~8h,且不會灼傷皮膚。
1.3 觀察指標 (1)置管情況:比較兩組患者的置管成功率及置管操作消耗時間。置管成功率:以腹部X線診斷為金標準,鼻腸管尖端進入十二指腸水平部的標志是成功。(2)胃腸功能的恢復:比較兩組患者首次排氣時間、首次排便時間及術后住院時間。(3)不良事件:比較兩組患者嘔吐、惡心、腹痛、腹脹、腹瀉的發生情況。

2 結果
2.1 兩組患者置管情況對比 熱敷組置管成功率高于傳統組,置管操作消耗時間短于傳統組(P<0.05),見表1。
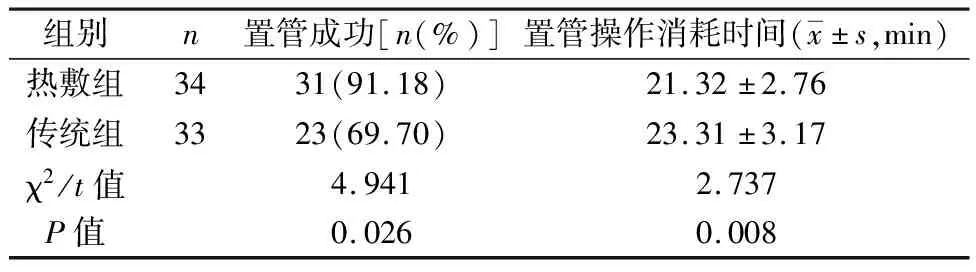
表1 兩組患者置管情況對比
2.2 兩組患者臨床指標比較 熱敷組首次排氣時間、首次排便時間、住院時間均短于傳統組(P<0.05),見表2。

表2 兩組患者臨床指標比較
2.3 兩組患者不良事件發生情況比較 熱敷組各不良事件(嘔吐、惡心、腹痛、腹脹、腹瀉)發生率均低于傳統組(P<0.05),見表3。

表3 兩組患者不良事件發生情況比較[n(%)]
3 討論
重癥患者往往同時存在著營養問題,如果不能在最短的時間內給予足夠的營養支持,會導致器官功能衰竭,阻礙其康復進程,此類患者因進食困難,機體蛋白質消耗較高出現負氮平衡,發生不同程度的營養不良[5-6]。重癥患者多處于高度應激狀態,如頻繁的胃腸蠕動刺激、高濃度的內毒素、全身炎癥反應等,會導致胃內容物潴留,嚴重者還可導致誤吸、窒息等[7-8]。因此,對無法耐受經口進食、存在高誤吸風險的患者而言,鼻腸管喂養是一種可行的選擇。超聲由于其床邊、實時和可視化的優點而被廣泛用于鼻腸道插管[9]。但危重癥患者病情較為嚴重,使用血管活性藥物和鎮靜鎮痛藥物時,常會出現不同程度的胃腸動力異常,在超聲引導下,經鼻腸道穿刺術操作困難,穿刺時間長,給患者,特別是意識清楚的患者帶來更大的痛苦,并造成患者進食延遲[10]。腹部胃區熱敷是利用分子熱動力,將熱能向周圍組織傳導,使血管舒張,提高局部血流速度,加快細胞代謝,提高機體免疫力。
本文結果顯示,熱敷組置管成功率高于傳統組,置管操作消耗時間、首次排氣時間、首次排便時間、住院時間均短于傳統組(P<0.05),可見腹部胃區熱敷可提高危重癥患者超聲引導下鼻腸管置管成功率,縮短操作時間及置管時間。可能的原因是:腹部胃區熱敷產生的生物學效應,對深層及遠端血管有明顯的作用,能加快胃腸血液循環,改善微循環,促進胃腸運動,通過抑制炎癥遞質的產生和釋放,使網狀內皮系統吞噬能力增強。在炎癥發生早期,通過抑制炎癥遞質的產生和釋放,使腸道中炎癥細胞或因子的吞噬作用增加,從而達到持續控制炎癥、促進腸道功能恢復的效果[11-12]。
本文結果顯示,熱敷組各不良事件發生率均低于傳統組(P<0.05),可見腹部胃區熱敷可減少危重癥患者超聲引導下鼻腸管不良事件的發生。可能的原因是:腹部胃區熱敷有促進藥物滲透的作用,因熱敷能使局部血管擴張,有利于藥物向腸腔滲透,如使用青霉素等抗生素時,采用熱水袋進行熱敷,可使藥物很快達到腸黏膜內,從而加速腸蠕動,減輕腹脹使肛門排氣[13]。同時腹部胃區熱敷利用熱傳導進行能量傳遞,當胃腸道的平滑肌受到刺激后,會發生收縮,利用這種收縮的力量促進胃腸蠕動,排出積存在胃腸中的氣體[14]。改善腹腔內血運及腸壁血液循環。使腸壁供血增加,減少組織缺血和缺氧,減輕腸壁水腫、充血,改善腸黏膜屏障功能,從而避免內環境失衡,同時也降低了不良事件的發生率。
綜上所述,腹部胃區熱敷可提高危重癥患者超聲引導下鼻腸管置管成功率,縮短操作時間及置管時間,降低不良事件的發生率。

