做自己的“控糖”管家

主任醫師,教授,博士生及博士后導師,中日友好醫院內分泌代謝病中心主任,大內科教研室主任,倫理委員會副主任委員。曾任中日友好醫院大內科主任、學術委員會主任。曾任中華醫學會糖尿病分會主任委員、中華醫學會糖尿病分會榮譽主任委員。亞洲糖尿病學會(AASD)副主席,中央保健會診專家。 2012榮獲年度全國衛生系統先進工作者榮譽稱號和衛生部直屬機關婦女創先爭優先進個人稱號。榮獲2012年北京市科學技術獎一等獎及中華醫學會的中華醫學科技獎二等獎。2013年榮獲亞洲糖尿病學會(AASD)流行病學獎。2015年榮獲中華醫學會糖尿病分會科學貢獻獎。

擅長治療內分泌疑難病包括垂體病、甲狀腺病、糖尿病、肥胖病等。特別在糖尿病領域有較深的造詣。主要從事中國糖尿病、代謝綜合征等疾病的發病狀況及發病因素的研究,同時專注脂毒性對糖尿病發病機制的基礎研究。
如何知道自己有沒有糖尿病?是不是并發癥的高危人群?糖尿病診斷標準全新升級,能夠更好的幫助大家識別糖尿病的威脅。
2021年4月19日,由中華醫學會糖尿病學分會組織編寫的《中國2型糖尿病防治指南(2020年版)》在萬眾期盼中正式發表。新版指南的發表距上一版指南已時隔三年,這三年里,國內外2型糖尿病(T2DM)的研究取得了新的重大進展,出現了更多有關糖尿病預防、診斷、監測及治療的循證醫學新證據。為了及時地傳遞這些最新進展,更好地指導臨床實踐,改善中國T2DM患者的臨床結局,中華醫學會糖尿病學分會的專家們共同修訂完成了《中國2型糖尿病防治指南(2020年版)》。
《中國2型糖尿病防治指南(2020版)》中提到,依據2015至2017年中華醫學會內分泌學分會在全國31個省進行的甲狀腺、碘營養狀態和糖尿病的流行病學調查數據,按照世界衛生組織(WHO)1999年的診斷標準,我國成人糖尿病患病率已上升為11.2%。據此,內分泌專家們做了大量的臨床調研及實驗室研究工作,得出了“空腹血糖正常并不能排除早期糖尿病的可能”這一結論。
亞洲糖尿病學會副主席楊文英主任告訴我們,根據全國糖尿病患病率的調查,如果僅用空腹血糖低于7毫摩爾/升作為診斷糖尿病的標準,將會漏掉50%的新發2型糖尿病患者。而這與中國人愛吃主食的飲食習慣息息相關。
中國人愛吃主食,這使得我國糖尿病患者首發癥狀往往是餐后血糖高,然后才是空腹血糖高,因此,如果只依據空腹血糖是正常的就放松警惕,不關注餐后2小時的血糖,很容易漏診糖尿病。因此,楊主任建議我們同時進行空腹血糖與糖化血紅蛋白的檢測,這樣可以更好地判斷是否患有糖尿病。
在《中國2型糖尿病防治指南(2020版)》中,首次將糖化血紅蛋白納入糖尿病診斷標準。部分研究顯示,在中國成人中糖化血紅蛋白HbA1c診斷糖尿病的最佳切點為6.2%~6.5%。
糖化血紅蛋白是紅細胞中的血紅蛋白與血清中的糖類通過非酶反應相結合的產物,形成糖化血紅蛋白的非酶反應具有持續、緩慢、不可逆的特點,因此糖化血紅蛋白的含量是由過去的而非即時的血糖濃度決定的,與檢測前是否空腹、是否注射胰島素、是否服用降糖藥物等因素無關。通常認為,糖化血紅蛋白濃度可有效地反映過去8~12周平均血糖水平。糖化血紅蛋白由HbA1a、HbA1b、HbA1c組成,其中HbA1c占約70%,且結構較為穩定,臨床上常用作糖尿病控制的監測指標,其濃度用占成人血紅蛋白的百分比表示。
追溯過往,早在2011年世界衛生組織就已建議在條件具備的國家和地區采用HbA1c診斷糖尿病,切點為HbA1c≥6.5%。隨著近年來我國的HbA1c檢測標準化程度逐步提高,為與WHO診斷標準接軌,新指南推薦采用標準化檢測方法測定HbA1c,HbA1c≥6.5%可以作為糖尿病的補充診斷依據。
所以,目前診斷糖尿病的標準有三個:空腹血糖、餐后2小時血糖、糖化血紅蛋白,符合其中一個條件即可診斷。其中糖化血紅蛋白反映檢測前3個月的平均血糖值,這個診斷糖尿病的“金標準”檢測極其便捷,不受時間、進餐與否等因素限制,還可以幫助我們盡早發現并發癥。
楊主任告訴我們,糖化血紅蛋白也是并發癥風險評估的“金標準”。糖化血紅蛋白越高,并發癥風險越高,降低糖化血紅蛋白的水平,并發癥也能得到緩解。有研究表明,平均HbA1c每減少1%,與糖尿病相關的死亡風險降低21%,心肌梗死降低14%,微血管并發癥降低37%;HbA1c水平每降低10%,則視網膜病變風險降低43%~45%。
另外,糖化血紅蛋白水平可作為篩查糖尿病高危人群的檢測手段。由于HbA1c水平上升帶來的風險具有連續性,因此HbA1c水平低于糖尿病閾值,但≥6.0%的人屬于糖尿病高危人群,應該得到有效干預。
大量研究表明,糖化血紅蛋白水平不僅可以反映患者近8~12周的血糖控制情況,同時也可經過換算反映更長一段時間內的平均血糖。
平均血糖比以往的糖化血紅蛋白單位更利于大眾理解。所謂平均血糖,即為空腹和餐后血糖的平均值,我們可以通過平均血糖的計算,推算出糖化血紅蛋白,或者根據糖化血紅蛋白推算出對應平均血糖的值,最后得出如下圖的對應關系:
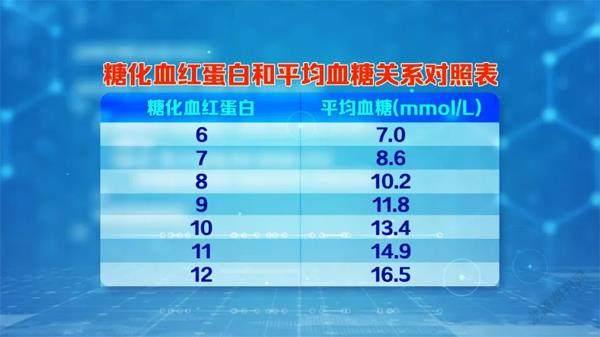
比如您的糖化血紅蛋白是8.6%,那么您最近兩三個月的平均血糖在10毫摩爾/升至12毫摩爾/升之間,這意味著您的空腹血糖數值也很高。
楊主任還強調,糖尿病本身并不可怕,可怕的是不認真對待。楊主任回憶起了曾經的一位患者:這位糖尿病患者已經81歲高齡,已患有糖尿病20余年,但她謹遵醫囑,每三個月都會測量一次糖化血紅蛋白,已經堅持了20多年,至今血糖水平控制良好,沒有并發癥發生。
由此可見,如果每一位糖尿病患者都能夠積極對待,配合醫生的治療,認真管理血糖水平,那么理論上都可以達到血糖控制好、精神狀態佳、并發癥減少的目標。當然,糖尿病患者們還要平衡好血糖控制和生活質量之間的關系,保持良好的心態,對于自己愛吃的食物要能做到淺嘗輒止,比如今天吃了兩口炸年糕,那么相對應地就應少吃些主食和水果,以平衡血糖水平。
再次提醒:糖友們須每三個月測量一次糖化血紅蛋白,同時結合自己餐前、餐后的血糖水平,才能更好地控制并發癥。
在新版專家共識中,總體強調了三個字:個體化。個體化控糖方案,能幫助“老糖友”緩解和穩定病情,重新找回人生的樂趣。
糖尿病是根據血糖高低定出來的疾病,背后的致病原因很復雜,因此以前總是希望把糖尿病“逆轉”回正常,所以將血糖控制得越接近正常值越好,而且對不同年齡、病程、身體狀況的患者均實行“一刀切”的降糖措施。結果臨床發現,這種“一刀切”的做法不僅沒有減少糖尿病并發癥的發生,還增加了一部分患者的死亡風險!
所以新的指南專家共識強調,對于不同的患者,年齡、病程、并發癥不同,血糖控制的目標值也應有所區別。專家共識強調,血糖控制目標是緩解,即在正常生活方式下,停止用藥三個月以上,血糖仍然達標,就可以認為糖尿病得到了緩解。
專家告訴我們,對“老糖友”來說,糖齡長不等于藥物增加、并發癥風險增加、生活質量降低,糖齡長更不代表血糖達標越來越難。
中華醫學會糖尿病學分會主持修訂的《中國2型糖尿病防治指南(2020年版)》中,提出了將糖化血紅蛋白(HbA1c)納入血糖管理指標,并且強調這個標準應該遵循個體化原則:年齡較輕、病程較短、預期壽命較長、無并發癥、未合并心血管疾病的2型糖尿病患者在沒有低血糖及其他不良反應的情況下可采取更為嚴格的糖化血紅蛋白控制目標,反之則采取相對寬松的糖化血紅蛋白控制目標。
根據個性化原則,對不同的糖尿病患者,要求的糖化血紅蛋白的濃度也不同。
1.糖化血紅蛋白目標值為7%以下
病程短(10年內)、年齡小(65歲以內并且預期壽命10年以上)、并發癥少的糖友,糖化血紅蛋白應該嚴格到7%以下,最好可以控制在6%或是6.5%,以獲得更長的壽命和更好的生活質量。
2.糖化血紅蛋白目標值為7%~8%
隨著年齡和病程的增加,糖尿病患者的合并癥和并發癥越多,低血糖風險越大,糖化血紅蛋白的標準可以適當放寬為7%~8%。
3.糖化血紅蛋白目標值為不超過9%
一部分糖友高齡且并發癥較多,臟器功能不佳,低血糖耐受差,或是預期壽命不到5年,糖化血紅蛋白不超過9%即可。
總之,如何控制糖化血紅蛋白要考慮各種因素綜合判斷,主要因素有9個:年齡、糖尿病病程、預期壽命、合并癥、并發癥、患者對低血糖的耐受、患者主觀意愿、經濟情況、藥物聯合使用,上述9種因素的占比越少,糖化血紅蛋白就應該控制得越嚴格。

個體化控糖不代表標準“寬松”的糖友就可以放任吃喝,更不代表“標準嚴格”的糖友要從此過上“苦行僧”的生活。專家強調,在吃的方面,糖尿病人群更要把握好營養餐盤的總量和比例,控制血糖的同時保證營養充足。
營養餐盤的比例:
1.谷薯類占1/4:面包、玉米等;
2.蛋白質占1/4:豆漿、里脊肉、雞蛋、魚肉等;
3.蔬果類占1/2:西瓜、蘿卜等;
4.少量油脂。
專家提醒:糖尿病人不適合生酮飲食,必須攝入一定量的主食。
營養餐盤的總量
營養餐盤的總量=[身高(厘米)-105]×30(標準)[或35(偏瘦)、25(偏胖)]÷90。
以身高162厘米、標準體重的一位退休阿姨為例,計算出來的營養餐盤總量為19,再按照營養餐盤的比例和總量,這位退休阿姨一天可以吃5份主食類,即200克的主食;4份蛋白質類食物,即4兩(200克)肉食;5份蔬果,即兩斤半(1250克)的蔬菜。在這些基礎上,還可以少量吃一些水果,這樣既滿足了嘴巴,又不會對血糖造成不良影響。
注:主食類:40克為一份;蛋白質類:一兩(50克)瘦肉算一份;蔬果類:半斤(250克)蔬菜算一份。
超重和肥胖是2型糖尿病發病的重要危險因素。2型糖尿病患者常伴有超重和肥胖,肥胖也會進一步增加2型糖尿病患者的心血管疾病發生風險。體重管理不僅是2型糖尿病治療的重要環節,還有助于延緩糖尿病前期向2型糖尿病的進展。據此,在《中國2型糖尿病防治指南(2020版)》中新添了2型糖尿病患者的體重管理章節,要求超重和肥胖成人2型糖尿病患者的管理目標為減輕體重的5%~10%。
具體的管理方式包括生活方式干預、藥物、手術等。指南建議肥胖的成人應盡量通過生活方式及藥物治療來控制血糖,但血糖仍然控制不佳者建議代謝手術治療。代謝手術治療可以明顯改善肥胖2型糖尿病患者的血糖,手術1年后糖尿病緩解率可達73.5%。
專家提醒:代謝手術需要先進行專業評估,如有需要請前往正規醫院就醫咨詢。
新發布的指南還將葡萄糖目標范圍內時間納入了血糖控制目標。葡萄糖目標范圍內時間又稱葡萄糖達標時間百分比,是指24小時內葡萄糖在目標范圍內(通常為3.9~10.0毫摩爾/升)時間的占比,可由動態血糖監測數據或多點血糖監測數據計算,自我檢測時須進行每日至少7次的血糖監測。
多項觀察性研究發現,葡萄糖目標范圍內時間與糖尿病微血管并發癥風險顯著相關。2019年發布的“葡萄糖目標范圍內時間國際共識”推薦1型及2型糖尿病患者的葡萄糖目標范圍內時間控制目標為>70%,但也應高度個體化,同時還須一并關注低血糖以及血糖波動情況。
楊主任介紹了一種運動方法——空腹運動,比如每天在空腹狀態下堅持快走半個小時,走到微微出汗、心跳也微微加快的程度,有助于減肥控糖。
空腹運動消耗更多的是脂肪,對于改善肥胖和血糖的效果不錯,適合腹部肥胖明顯人群。
對于已經出現并發癥的糖友,也有運動的適應證和禁忌證的,比如眼底病變已經到增殖期、腎臟病變已經到了臨床蛋白尿階段,就不適合用運動方式改善代謝指標了,因為運動過度會加重并發癥的進展,一定要謹遵醫囑。
(編輯? ? 王? ? 幸)

