“5A”護(hù)理模式結(jié)合吞咽功能訓(xùn)練對(duì)腦卒中后吞咽障礙患者生活質(zhì)量的影響
陳儉慰,劉靜娜,趙艷艷
(暨南大學(xué)醫(yī)學(xué)院附屬?gòu)V州市紅十字會(huì)醫(yī)院 廣東廣州510220)
吞咽障礙是腦卒中常見的后遺癥,發(fā)生率為22%~65%,患者進(jìn)食困難,易引起誤吸、支氣管痙攣、肺部感染等,嚴(yán)重影響其身心健康、正常生活,目前缺乏有效的治療藥物改善卒中后吞咽障礙[1]。有研究表明,“5A”護(hù)理是臨床上常見的護(hù)理模式,通過反饋患者信息,激發(fā)患者的自我管理潛能,從而提高護(hù)理的專業(yè)性和有效性[2]。吞咽功能訓(xùn)練是促進(jìn)患者功能恢復(fù)的主要方式,可有效提高康復(fù)效率,改善預(yù)后[3]。本研究將“5A”護(hù)理模式和吞咽功能訓(xùn)練聯(lián)合應(yīng)用于腦卒中后吞咽障礙患者的護(hù)理中,觀察分析其對(duì)患者生活質(zhì)量的影響。現(xiàn)報(bào)告如下。
1 資料與方法
1.1 臨床資料 選取2016年2月1日~2019年2月1日接收的59例腦卒中后吞咽障礙患者為研究對(duì)象。納入標(biāo)準(zhǔn):①符合2007版《中國(guó)腦血管病防治指南》腦卒中相關(guān)診斷標(biāo)準(zhǔn)[4],經(jīng)CT或磁共振成像(MRI)確診者;②認(rèn)知正常,能配合治療者;③簽署知情同意書者。排除標(biāo)準(zhǔn):①肝、腎等臟器嚴(yán)重功能缺陷者;②口腔、食管疾病等影響吞咽功能者。按照隨機(jī)數(shù)字表法分為觀察組30例和對(duì)照組29例。對(duì)照組男16例、女13例,年齡(59.34±3.28)歲;病程(52.41±4.72)d;吞咽障礙程度(SSA)評(píng)分(35.62±3.95)分。觀察組男17例、女13例,年齡(58.56±4.13)歲;病程(51.37±5.68)d;SSA評(píng)分(35.42±4.12)分。兩組一般資料比較差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05)。本研究經(jīng)醫(yī)院醫(yī)學(xué)倫理委員會(huì)批準(zhǔn)。
1.2 方法 對(duì)照組給予常規(guī)護(hù)理、吞咽功能訓(xùn)練。常規(guī)護(hù)理:①通過講解腦卒中后吞咽障礙相關(guān)知識(shí),使患者、家屬充分了解病情,增強(qiáng)患者康復(fù)信心。②監(jiān)測(cè)血壓、血糖水平,按照醫(yī)囑指導(dǎo)患者按時(shí)、按量服藥,飲食選擇密度均勻、黏度較大、不易散開的食物,進(jìn)食先從少量開始,根據(jù)康復(fù)情況逐漸增加。吞咽功能訓(xùn)練:①口感訓(xùn)練。指導(dǎo)患者發(fā)音,并用壓舌板輔助患者進(jìn)行唇部、舌肌訓(xùn)練,通過指導(dǎo)患者用雙唇夾緊壓舌板堅(jiān)持5 s,放松;舌頭兩側(cè)放壓舌板,用力夾緊,拉出;雙唇之間橫放壓舌板夾緊,堅(jiān)持5 s。上述動(dòng)作重復(fù)5~10次為一組,2組/d。②下頜面頰部運(yùn)動(dòng)訓(xùn)練。指導(dǎo)患者進(jìn)行張口、閉唇鼓腮訓(xùn)練,口張至最大,堅(jiān)持5 s,放松;閉口鼓腮5 s,放松;張口,快速閉合;伸舌,快速縮回;舌尖舔嘴1周。上述動(dòng)作重復(fù)5~10次為1組,2組/d,10 d為1個(gè)療程,共4個(gè)療程。觀察組在對(duì)照組基礎(chǔ)上加以“5A”護(hù)理模式[5],成立“5A”護(hù)理小組,每組由1名醫(yī)生和2名護(hù)士組成,分別負(fù)責(zé)病情診斷、日常護(hù)理和情感疏導(dǎo),小組成員均接受“5A”護(hù)理、康復(fù)功能訓(xùn)練培訓(xùn),具體措施如下。①詢問(Ask):入院時(shí),由責(zé)任醫(yī)生負(fù)責(zé)與患者、家屬溝通,了解患者的一般狀況,包括飲食喜好、病史、吸煙史等,及時(shí)記錄患者存在的問題。②評(píng)估(Assess):入院2 d內(nèi),根據(jù)詢問記錄評(píng)估患者。評(píng)估由責(zé)任護(hù)士、老年專科護(hù)士負(fù)責(zé),分2~3次進(jìn)行,評(píng)估內(nèi)容包括患者的病情、吞咽障礙情況、用藥依從性、營(yíng)養(yǎng)狀況、心理狀態(tài)等。老年專科護(hù)士詳細(xì)記錄每項(xiàng)評(píng)估指標(biāo),以制訂合適的吞咽訓(xùn)練方案。③建議(Advice):在患者入院后第1周開始進(jìn)行,專科護(hù)士根據(jù)詢問和評(píng)估獲得的信息耐心向患者講解疾病相關(guān)知識(shí),使其了解吞咽障礙對(duì)腦卒中恢復(fù)的影響,提高護(hù)理配合度。建議患者合理飲食,忌食干燥松散的食物,避免誤吸,保持心情舒暢,提高患者治療的信心。④幫助(Assist):患者入院5~10 d進(jìn)行,由專科護(hù)士針對(duì)患者康復(fù)過程中存在的問題制訂改善計(jì)劃,并發(fā)給患者、家屬,由患者確認(rèn)無(wú)誤同意執(zhí)行后開始。專科護(hù)士指導(dǎo)患者進(jìn)食,進(jìn)食時(shí)提醒其進(jìn)行多次吞咽訓(xùn)練,指出不正確的進(jìn)食習(xí)慣并幫助其改正。每日進(jìn)食后協(xié)助患者進(jìn)行吞咽功能訓(xùn)練,每周評(píng)估2次,并將評(píng)估結(jié)果告知患者,協(xié)助其改正不足之處。專科護(hù)士每日餐后與患者溝通,了解其心理,并給予及時(shí)開導(dǎo),避免產(chǎn)生心理壓力。⑤隨訪(Arrange follow-up):出院后,專科護(hù)士通過電話、微信等方式隨訪,了解患者出院后的飲食狀況,根據(jù)恢復(fù)程度提供改善建議,提醒患者每日?qǐng)?jiān)持吞咽功能訓(xùn)練,傾聽患者感受,及時(shí)給予鼓勵(lì),囑其按時(shí)復(fù)診。
1.3 觀察指標(biāo) ①吞咽改善效果評(píng)估:根據(jù)洼田氏飲水試驗(yàn)評(píng)估治療效果[6],指導(dǎo)患者坐立,觀察其咽下30 ml溫開水的情況來(lái)判定吞咽功能的級(jí)別。Ⅰ級(jí):一次性順利咽下,無(wú)嗆咳現(xiàn)象;Ⅱ級(jí):分次咽下,無(wú)嗆咳現(xiàn)象;Ⅲ級(jí):一次性咽下,但有嗆咳現(xiàn)象;Ⅳ級(jí):分次咽下,但有嗆咳現(xiàn)象;Ⅴ級(jí):不能正常吞咽,嗆咳現(xiàn)象頻繁。統(tǒng)計(jì)每個(gè)級(jí)別的患者。②吞咽功能評(píng)估:采用中文版吞咽功能評(píng)估量表(GUSS)[7]評(píng)估患者的吞咽功能,分為空吞咽、食物吞咽2個(gè)部分,共20分,分值越高表示吞咽功能越強(qiáng)。選用容積黏稠度測(cè)試(V-VST)測(cè)試方法測(cè)試吞咽障礙患者適合不同性狀稠度的食物。③誤吸、肺部感染發(fā)生率:統(tǒng)計(jì)兩組誤吸、肺部感染情況。④生活質(zhì)量、自我管理效能:生活質(zhì)量采用吞咽障礙患者生活質(zhì)量量表(EDQOL),共4個(gè)維度,25個(gè)條目,每個(gè)條目有5個(gè)選項(xiàng),分別賦值1~5分,總得分為25~125分,分值越低表示吞咽障礙對(duì)生活質(zhì)量的影響越小。自我管理效能評(píng)估:采用一般自我效能感量表(GSES)[8]評(píng)估患者的自我管理效能,量表共10個(gè)條目,每個(gè)條目有4個(gè)選項(xiàng),分別賦分1~4分,總分為40分,分值越高表示自我管理效能越高。⑤營(yíng)養(yǎng)狀況評(píng)估:取患者空腹靜脈血清樣本,采用化學(xué)分析法測(cè)定血清前白蛋白(PA)、白蛋白(ALB)[9]水平評(píng)估營(yíng)養(yǎng)狀況及NRS 2002營(yíng)養(yǎng)風(fēng)險(xiǎn)篩查量表。
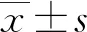
2 結(jié)果
2.1 兩組干預(yù)前后吞咽改善效果比較 見表1。

表1 兩組干預(yù)前后吞咽改善效果比較(例)
2.2 兩組干預(yù)前后GUSS評(píng)分比較 見表2。

表2 兩組干預(yù)前后GUSS評(píng)分比較(分,
2.3 兩組誤吸、肺部感染發(fā)生情況比較 見表3。

表3 兩組誤吸、肺部感染發(fā)生情況比較
2.4 兩組干預(yù)前后EDQOL、GSES評(píng)分比較 見表4。

表4 兩組干預(yù)前后EDQOL、GSES評(píng)分比較(分,
2.5 兩組干預(yù)前后營(yíng)養(yǎng)狀況比較 見表5。

表5 兩組干預(yù)前后營(yíng)養(yǎng)狀況比較
3 討論
腦卒中是中老年群體常見的腦血管疾病,具有高發(fā)病率、高致殘率、高復(fù)發(fā)率等特點(diǎn),腦卒中后吞咽障礙是其常見后遺癥之一,給患者的生活帶來(lái)不便[10]。有報(bào)道表明,45%~65%的吞咽障礙患者存在誤吸,其中37%的患者進(jìn)一步發(fā)展為肺炎,4%的患者因并發(fā)肺炎而死亡[11]。腦卒中患者吞咽障礙嚴(yán)重影響患者生命質(zhì)量的同時(shí),也給其家庭、社會(huì)帶來(lái)沉重的負(fù)擔(dān),尋找有效的輔助治療手段,提高腦卒中后吞咽障礙患者的康復(fù)效率是目前腦卒中治療過程中的一大難題。
“5A”護(hù)理模式是一種新型的護(hù)理模式,強(qiáng)調(diào)從患者出發(fā),通過激發(fā)患者的自我管理能力提高治療依從性,進(jìn)而提高治療效果。“5A”護(hù)理模式被廣泛應(yīng)用于慢性疾病的輔助治療、戒煙等康復(fù)治療中,具有良好的輔助效果,但在卒中患者康復(fù)護(hù)理中的應(yīng)用報(bào)道較少[12-13]。吞咽功能訓(xùn)練是臨床上腦卒中后吞咽障礙患者常見的康復(fù)訓(xùn)練方法,可有效改善吞咽功能障礙,提高患者的生活質(zhì)量[14]。本研究結(jié)果顯示,干預(yù)后,兩組吞咽改善效果、GUSS評(píng)分、EDQOL評(píng)分、GSES評(píng)分、PA、ALB均優(yōu)于干預(yù)前(P<0.05),且觀察組優(yōu)于對(duì)照組(P<0.05)。表明“5A”護(hù)理模式結(jié)合吞咽功能訓(xùn)練可改善吞咽障礙,提高吞咽功能,降低誤吸、肺部感染總發(fā)生率,提高生活質(zhì)量和自我管理效能,改善營(yíng)養(yǎng)狀況。分析原因,本文應(yīng)用的“5A”護(hù)理模式從以下幾個(gè)方面進(jìn)行干預(yù):①通過“詢問”了解患者病情及心理狀態(tài),分析患者心理問題的原因,通過開導(dǎo)、鼓勵(lì)等干預(yù)方法,使患者充分認(rèn)識(shí)疾病,了解自身身體狀況,鼓勵(lì)其積極參與治療,增強(qiáng)責(zé)任意識(shí),提高其治療信心。②通過記錄的問題結(jié)合診斷結(jié)果全方位評(píng)估患者的病情、生活質(zhì)量及心理健康狀況,提出合理的規(guī)范建議,幫助患者提高自我管理效能。③結(jié)合患者病情、生活習(xí)慣提出合理建議,教授吞咽技巧,制訂合理飲食,鼓勵(lì)其進(jìn)行吞咽功能訓(xùn)練,以增強(qiáng)其治療信心。④制訂針對(duì)性護(hù)理計(jì)劃,如生活干預(yù)、心理干預(yù)、自我管理干預(yù)等,規(guī)范患者的生活習(xí)慣,進(jìn)而減少誤吸現(xiàn)象的發(fā)生,加強(qiáng)心理建設(shè),促進(jìn)其克服因疾病產(chǎn)生的不良心態(tài),增強(qiáng)自我管理效能,同時(shí),監(jiān)督患者堅(jiān)持吞咽功能訓(xùn)練,提高治療效率。⑤出院后隨訪將住院期間的護(hù)理模式延續(xù)到日常生活中,縮短醫(yī)患之間的距離,提高護(hù)理滿意度。此外,再結(jié)合專業(yè)吞咽功能訓(xùn)練規(guī)范飲食習(xí)慣,通過一系列循序漸進(jìn)的干預(yù),逐漸克服吞咽障礙。故觀察組誤吸、肺部感染的發(fā)生率更低,吞咽功能恢復(fù)更快,營(yíng)養(yǎng)狀態(tài)及生活質(zhì)量更好。趙麗麗等[15]將“5A”護(hù)理模式應(yīng)用于慢性心力衰竭患者的康復(fù)治療中,結(jié)果顯示,該模式能有效提高患者治療依從性,增強(qiáng)患者自我管理效能,改善其生活質(zhì)量,與本研究所得結(jié)論相似。
綜上所述,“5A”護(hù)理模式結(jié)合吞咽功能訓(xùn)練應(yīng)用于腦卒中后吞咽障礙患者的護(hù)理過程中,可有效提高患者的治療效果,改善生活質(zhì)量。
- 齊魯護(hù)理雜志的其它文章
- 分級(jí)感控管理在低齡患兒醫(yī)院感染控制中的應(yīng)用
- 風(fēng)險(xiǎn)性管理在預(yù)防醫(yī)院感染中的應(yīng)用
- 品管圈活動(dòng)在危重患者皮膚護(hù)理管理中的應(yīng)用
- 延續(xù)性護(hù)理對(duì)類風(fēng)濕關(guān)節(jié)炎長(zhǎng)期口服激素患者胃腸功能及骨密度的影響
- 行為階段護(hù)理對(duì)動(dòng)靜脈內(nèi)瘺狹窄行球囊擴(kuò)張術(shù)血液透析患者的影響
- 護(hù)理風(fēng)險(xiǎn)管理在經(jīng)橈動(dòng)脈路徑行冠狀動(dòng)脈介入治療術(shù)后患者中的應(yīng)用

