泉州地區妊娠中期婦女血清學篩查胎兒染色體異常及拷貝數變異分析
許偉雄,張黎仙,林志華,江矞穎, 莊建龍*
我國是世界上新生兒出生缺陷發生率較高的國家之一,產前血清學篩查主要用于篩查21-三體綜合征(trisomy 21 syndrome,T21)、18-三體綜合征(trisomy 18 syndrome,T18)和神經管畸形(neural tube defects,NTD),是一種經濟、簡便、無創性的篩查方法,能夠有效地減少出生缺陷[1-3]。因此,對孕中期婦女行產前血清學篩查是必要的。染色體核型分析技術是目前應用最為廣泛的細胞遺傳學檢測方法,但其分辨率較低,僅可檢測5~10 Mb的遺傳物質改變[4]。染色體微陣列技術(chormosome microarray analysis,CMA)包括基于微陣列的比較基因組雜交技術和單核苷酸多態性微陣列(single nucleotide polymorphism array,SNP array)技術,分辨率高且敏感性強,同時能夠檢測基因組微小的拷貝數變異(copy number variants,CNVs)。并且,CMA技術已被推薦作為產前超聲胎兒結構異常的一線檢測技術[5]。目前,孕中期婦女血清學產前篩查已有相關研究[6-8],但泉州地區尚無大樣本的數據研究。另外,血清學篩查高風險孕婦染色體CNVs檢出情況研究較少[9-10]。本研究通過回顧性分析114 680例婦女孕中期血清學篩查結果,探討產前血清學篩查陽性胎兒染色體異常檢出情況及染色體CNVs檢出情況。
1 對象與方法
1.1 研究對象
回顧性分析2015年1月至2018年12月于泉州市婦幼保健院產前診斷中心行產前血清學篩查的單胎妊娠孕婦114 680例,孕周15~20+6周,年齡15~48歲。所有孕婦及家屬均簽署知情同意書。本研究經泉州市婦幼保健院·兒童醫院倫理委員會批準(2019No.13)。
1.2 產前血清學篩查
采集孕婦外周血3 mL,靜置0.5 h,3 000 r/min離心10 min,分離血清,-20℃保存備檢。采用時間分辨免疫熒光法檢測孕婦血清中甲胎蛋白(alpha-fetoprotein,AFP)、游離人絨毛膜促性腺激素β亞基(free β-human chorionic gonadotrophin,free-β-hCG)和游離雌三醇(unconjugated estriol,uE3)的濃度。結合孕婦年齡、體質量、孕周等信息應用Lifecycle 4.0產前篩查風險計算軟件計算風險值,對月經不規則的孕婦以超聲檢查胎齡為準,T21高風險截斷值為1/270;T18高風險截斷值為1/350;NTD高風險截斷值為AFP單項中位數倍數(MoM)≥2.5。
1.3 羊水培養及染色體核型分析
對產前血清學篩查T21及T18高風險孕婦,建議進行羊膜腔穿刺,行胎兒染色體核型分析和/或CMA檢測。所有接受羊膜腔穿刺的孕婦及家屬簽署知情同意書后,于孕18~24周進行羊膜腔穿刺術。將羊膜腔穿刺獲得的20 mL羊水離心后棄上清,接種于羊水培養基中,培養7~10 d。用胰酶消化法收獲羊水細胞,進行染色體制備,經吉姆薩染液染色后進行核型分析。每例計數30個核型,分析5個核型。
1.4 DNA提取及SNP array檢測
使用QIAamp DNA Blood Kit(QIAGEN)試劑盒參照QIAamp DNA Blood Kit Handbook(www.qiagen.com)標準流程進行羊水DNA抽提。使用Affymetrix CytoScanTM 750K芯片檢測全基因組CNVs。結果判讀參照DGV(http://dgv.tcag.ca/dgv),OMIM(http://omim.org/),DECIPHER(http://decipher.sanger.ac.uk/),Pumed(http://www.ncbi.nlm.nih.gov/pubmed/)等數據庫。CNVs致病性判讀:按照CNVs臨床意義界定的指南[11]對>100 kb的CNVs進行分類:致病性CNVs;良性CNVs;臨床意義不明CNVs。
2 結果
2.1 產前血清學篩查結果
114 680例孕婦血清學篩查,共檢出高風險5 856例,篩查陽性率為5.11%。檢出T21高風險5 108例,篩查陽性率為4.45%;檢出T18高風險231例,篩查陽性率為0.20%;檢出NTD高風險517例,篩查陽性率為0.45%。
2.2 羊水染色體核型分析結果
2 677例產前血清學篩查高風險孕婦于我院行羊水細胞染色體核型分析,包括T21高風險2 479例,T18高風險198例。共檢出染色體異常88例,異常檢出率為3.29%,其中檢出53例T21,17例T18,性染色體異常5例,染色體結構異常10例,染色體嵌合3例。染色體核型結果詳見表1。另外,共489例NTD高風險孕婦行超聲檢查,確診NTD 21例。因此,產前血清學篩查T21、T18和NTD陽性預測值分別為2.14%(53/2 479)、8.59%(17/198)和4.29%(21/489)。

表1 2 677例血清學篩查高危孕婦羊水染色體核型分析結果
2.3 妊娠結局隨訪
對所有產前血清學篩查陰性(低風險及中風險)及未接受羊水穿刺的高風險孕婦進行電話隨訪或門診隨訪。隨訪結果表明產前篩查T21低風險及中風險孕婦有21例確診為T21,有9例未接受產前診斷的T21高風險孕婦確認為T21,血清學篩查T21敏感性為74.70%(62/83);產前篩查T18低風險及中風險孕婦有4例確認為T18,有2例未接受產前診斷的T18高風險孕婦確認為T18,血清學篩查T18敏感性為82.61%(19/23)。
2.4 不同高危因素間異常染色體核型檢出情況
進一步分析血清學篩查高風險孕婦合并不同高危因素時胎兒染色體核型結果發現,血清學篩查高風險合并超聲異常或高齡因素時,胎兒染色體異常檢出率較高,明顯高于單純血清學篩查高風險時胎兒染色體異常檢出率(χ2=11.849,P=0.001;χ2=106.333,P<0.001)。各高危因素間異常染色體核型檢出情況詳見表2。
2.5 染色體微陣列技術檢測結果
共366例血清學篩查高風險孕婦行染色體核型分析及SNP array檢測。結果顯示,SNP array技術檢出9例染色體非整倍體及1例X染色體長臂部分缺失,染色體核型結果與之一致。另外,SNP array技術額外檢出24例染色體微缺失微重復,其中6例為致病性CNVs(圖1,見彩插2),18例為臨床意義不明CNVs。因此,SNP array技術較染色體核型分析額外檢出1.79%(6/336)致病性CNVs。詳見下頁表3。

3 討論
目前,二聯(AFP和β-hCG)和三聯(AFP、β-hCG和uE3)是我國較為常用的孕中期篩查方案[12]。許多地方已將三聯血清學標志物篩查作為常規的血清學篩查方法[13-14]。本研究采用三聯血清學標志物對114 680例孕中期婦女進行大規模產前血清學篩查,旨在分析本地區孕中期婦女血清學篩查胎兒染色體異常及CNVs結果,同時評估CMA在血清學篩查高危孕婦產前診斷中的應用價值。本研究共檢出高風險5 856 例,篩查陽性率為5.11%,與國內其他研究報道類似[4,15]。
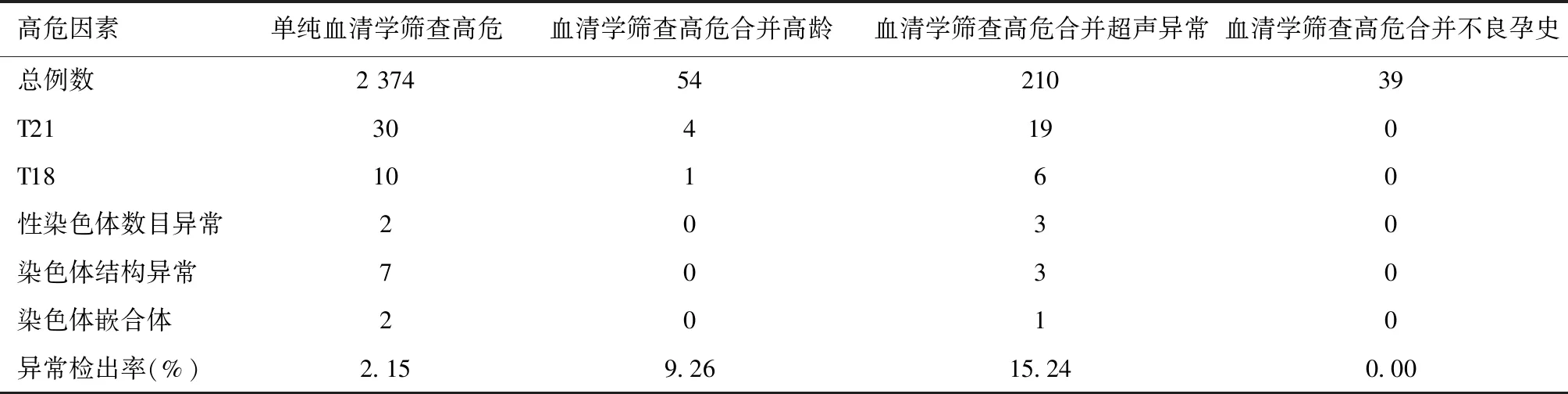
表2 各高危因素間異常染色體核型檢出情況(例)

表3 336例血清學篩查高危孕婦羊水SNP array檢測結果
本研究共檢出血清學篩查高風險5 856例,2 677例接受羊水穿刺進行胎兒染色體核型分析,489例NTD高風險孕婦行超聲檢查確診。本研究中,血清學篩查T21、T18和NTD陽性預測值分別為2.14%、8.59%和4.29%。結果略高于許遵鵬等[16]報道的T21和T18陽性預測值(0.56%和5.10%)。本研究隨訪結果顯示,血清學篩查T21和T18敏感性分別為74.70%和82.61%,與其他相關研究報道類似[16-17]。
本研究發現血清學篩查高風險合并超聲異常或高齡因素時,具有較高染色體異常檢出率。有研究指出,僅用超聲進行產前篩查,T21的檢出率為60%~79%,但是超聲聯合血清學指標,其檢出率可達90%,因而血清學檢查聯合超聲檢測,能夠提高染色體異常兒的檢出率[18-19]。本研究結果顯示血清學篩查高風險合并超聲異常時,胎兒染色體異常檢出率最高(15.24%),明顯高于單純血清學篩查高風險時胎兒染色體異常檢出率,進一步支持了該結論。本研究還發現血清學篩查高風險合并不良孕史時,胎兒染色體異常檢出率最低,未檢出染色體異常(0/39),為臨床咨詢提供了數據參考。
本研究中,共366例血清學篩查高風險孕婦行染色體核型分析及SNP array檢測,結果顯示SNP array技術能夠有效檢測染色體非整倍體且能夠額外檢出染色體微缺失/微重復。SNP array技術較染色體核型分析額外檢出1.79%(6/336)致病性CNVs。另外,染色體核型分析檢出1例15號染色體羅伯遜易位,SNP array檢測結果提示胎兒疑似為低比例15號染色體三體嵌合,且兩條15號染色體均為來自于父母一方的單親二體性,內含NDN、SNRPN和UBE3A等19個與遺傳印記相關的基因。已有研究報道母源性15號染色體單親二倍體(uniparental diploid,UPD)可導致Prader-Willi綜合征,臨床表型包括嬰兒期肌張力減退和喂養困難、肥胖、運動和語言發育遲緩、不同程度的認知障礙和性腺機能減退等[20];父源性15號染色體UPD可導致Angelman綜合征,臨床表型包括發育遲緩、智力障礙、步態共濟失調、小頭畸形、癲癇和面容異常等[21]。胎兒產前超聲提示鼻骨發育不良/缺失,腸道強回聲,膽囊未顯示,經充分臨床咨詢,孕婦及家屬選擇終止妊娠。因此,SNP array技術不僅能夠提供CNVs信息,還能夠識別雜合性缺失、單親二倍體和三倍體等[22-24],能夠為臨床咨詢提供更加準確完善的數據。
綜上所述,孕中期婦女產前血清學篩查和羊水穿刺產前診斷能夠有效地檢出胎兒染色體異常。聯合CMA檢測可提高血清學篩查高風險孕婦胎兒染色體異常檢出率,為臨床咨詢提供了數據支持。

