全身麻醉蘇醒期手術室護理干預對患者心理狀況及躁動發生率的影響
鄧秋楓,伍仲秀,吳志敏
(佛山市南海區南海人民醫院,廣東 佛山 528000)
對于全身麻醉手術患者來說,受其所使用藥物干擾,患者的中樞神經系統會受到不同程度地影響,術后蘇醒期患者往往會出現意識模糊、嗜睡和定向障礙等臨床表現,嚴重情況下,患者還有可能出現異常心理、過度掙扎和不同程度的肢體躁動等,同時患者剛剛經歷一場比較大的手術,患者身體機能尚未完全恢復,會對患者的生命安全產生威脅[1]。經長時間臨床研究[2]表明,給予患者科學化、細致化的臨床護理措施,有助于改善患者的心理狀態,有助于降低患者的躁動發生率。本次研究主要以全身麻醉蘇醒期患者為對象,分析綜合護理的應用效果。
1 資料與方法
1.1一般資料:選取本院2019年11月~2020年11月診治的68例全身麻醉蘇醒期患者開展本次試驗研究,將所有患者隨機均分為對照組34例和觀察組34例,分別給予常規護理和綜合護理。對照組男17例,女17例,平均年齡為(40.35±5.87)歲;觀察組男18例,女16例,平均年齡為(40.68±5.13)歲。兩組一般資料比較,差異無統計學意義(P>0.05),具有可比性。68例患者中有15例行骨折手術治療,有19例行急性膽囊炎手術治療,有14例行血管手術治療,有20例行腫瘤手術治療。本次試驗經醫院倫理委員會批準,所有患者均知情同意。
1.2方法
1.2.1對照組:給予對照組患者常規護理:對患者的血壓、血氧飽和度、體溫和心電圖等生命體征進行檢查,合理應用呼吸機,給予患者糾正酸、祛痰、抗感染和抗炎療法,為患者提供營養支持等。
1.2.2觀察組:給予觀察組患者綜合護理:①心理護理:大多數手術患者的病情較為嚴重,患者常常會出現不同程度的絕望、緊張、恐懼的心理,從而對患者的臨床醫護工作產生不良影響。在手術前護理人員需多與臨床醫護人員展開有效交流和溝通,為患者做好相關安慰和解釋工作,同時全面評估患者的各項信息,為患者展開個性化健康宣教工作,提升患者對于護理人員的信任,充分調動起患者的積極性,預防患者出現術后躁動等現象;②安全護理:手術后護理人員需要將患者平穩轉移到手術車上,對患者進行適當安置,可采取束縛帶對患者的四肢進行約束,預防患者在躁動影響下出現誤傷和躁動等不良現象。對患者的各個引流管進行妥善安置,確保引流能夠有效且安全進行,從而有效減少或是避免在躁動影響下,患者出現脫節或是脫出等現象。為患者展開專人處理,直到患者能夠完全清醒,以此來預防患者出現意外情況等;③呼吸道護理:令全身麻醉術后患者采取平臥體位,待患者清醒后,將其轉換成為半臥位,令患者頭部偏向一側,預防患者出現誤吸現象;加強對患者各項臨床指標的關注程度,包括患者呼吸的節律、頻率和幅度等的變化情況;在車旁準備好氣管切開包和負壓吸引器等,對患者呼吸道中存在的分泌物進行及時清除,預防在分泌物堆積的影響下,患者出現阻塞呼吸道等癥狀;對患者的血氧飽和度進行監測,手術結束以后為患者展開持續化氧氣吸入,加強對患者病情變化的關注程度,及時為患者展開各項對癥處理,必要情況下可為患者展開氣管切開處理或者是準備氣管插管處理等,采取呼吸機為患者展開輔助呼吸;④循環系統護理:在全身麻醉藥物和手術創傷的影響下,患者的循環系統會受到不同程度地影響,臨床醫護人員需密切監測患者的各項生命體征,每隔15分鐘展開1次;為患者建立好靜脈通路,為患者進行及時補液等;對患者引流液的量、顏色和性質展開嚴密觀察等;⑤鎮痛、鎮靜護理:在全身麻醉過程中,患者在各種刺激下產生的反射會完全消失,在停藥以后,患者最先恢復的是疼痛產生的刺激,故而疼痛是臨床上致使患者出現躁動現象的重要因素之一。臨床護理人員需要嚴格按照醫囑,給予患者鎮靜和鎮痛類藥物,可選取患者2 mg咪唑地西泮為患者展開靜脈推注或者是肌內注射,推注時間需要大于1 min,或者是根據醫囑為患者展開藥物鎮痛等,可選取5 mg嗎啡為患者展開肌內注射或者是留置靜脈鎮痛泵等,在為患者展開藥物鎮靜、鎮痛以后,護理人員需要對患者的生命體征和呼吸情況等展開密切觀察。
1.3觀察指標:評估兩組心理狀態:工具選取SAS量表和SDS量表,SAS評分和SDS評分分別對應焦慮程度和抑郁程度,分數越高表示心理狀態越嚴重。評估兩組生活質量:工具選取QOL-BREF量表,QOL-BREF評分與生活質量成正比[3]。評估兩組相關指標改善情況:觀察記錄兩組的蘇醒期心率和蘇醒時間,二者均與干預效果成反比。評估兩組躁動發生情況:工具選取為RASS量表,觀察記錄兩組的RASS評分,包括0分、1分、2分和3分,其中0分表示患者處于安靜狀態,能夠自愿參與和配合臨床醫護人員的相關工作;1分表示患者存在有輕度煩躁,當對患者進行吸痰過程中,患者出現輕度躁動,經安撫以后患者心情平復;2分表示患者在未接受到刺激的情況下也存在有躁動傾向且存在有較為顯著的拔管傾向,經臨床醫護人員強制干預以后,患者的躁動傾向有明顯改善;3分表示患者在未接受到刺激的情況下存在有躁動現象和掙扎現象,經臨床醫護人員強制干預以后,患者的躁動癥狀有所改善。超過0分患者表示發生躁動,對比兩組躁動發生率[4-5]。
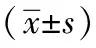
2 結果
2.1兩組心理狀態比較:干預前兩組患者的焦慮(SAS)評分和抑郁(SDS)評分均基本一致,差異無統計學意義(P>0.05),干預后觀察組SAS評分和SDS評分均低于對照組且組間差異明顯,有統計學意義(P<0.05)。見表1。
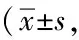
表1 兩組心理狀態對比分)
2.2兩組生活質量比較:與對照組生活質量(QOL-BREF)評分相比,觀察組偏高,組間差異明顯,有統計學意義(P<0.05),與對照組蘇醒期心率和蘇醒時間相比,觀察組均偏低,組間差異明顯,有統計學意義(P<0.05)。見表2。
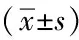
表2 兩組生活質量對比
2.3兩組躁動發生情況比較:兩組的1分RASS評分和2分RASS評分發生率均基本一致且組間差異不明顯(P>0.05),觀察組的0分RASS評分發生率高于對照組,組間差異明顯,有統計學意義(P<0.05),觀察組的3分RASS評分發生率和總發生率均低于對照組,組間差異明顯,有統計學意義(P<0.05)。見表3。
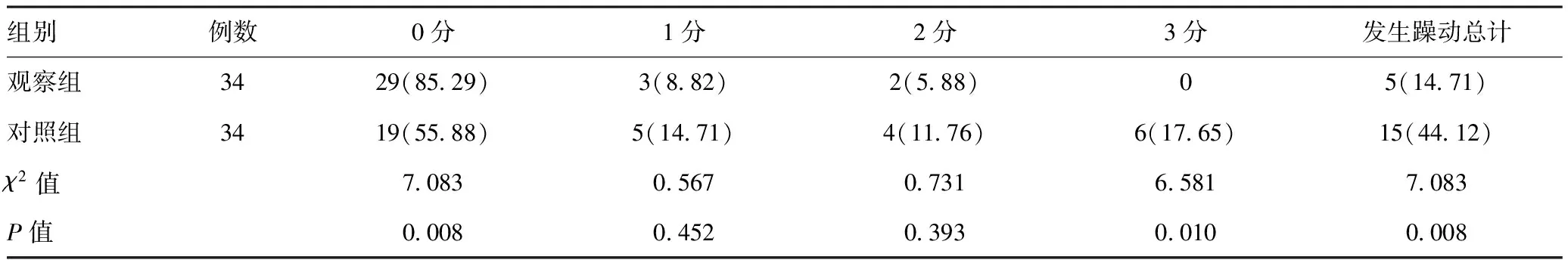
表3 兩組躁動發生情況對比[例(%)]
3 討論
相對比于局部麻醉來說,全身麻醉的用藥劑量要更大,術后患者體內往往會存在有麻醉劑殘留,對于蘇醒期患者來說,其意識和感覺尚未恢復,患者容易受到麻醉后殘留藥物產生的不良刺激,進而致使患者出現程度不一的心理障礙或者是躁動等不良現象,給患者臨床醫護工作的順利展開形成了嚴重阻礙[7-8]。
躁動的發生,會使患者出現劇烈掙扎或者是呼吸不暢等表現,在患者大幅度不適宜動作的影響下,患者的導管容易發生脫落,嚴重情況下,患者還有可能出現窒息、大出血等危重情況,對患者的生命安全產生了嚴重威脅[9]。為全身麻醉蘇醒期患者展開手術室綜合護理,從手術室設備、手術室人力資源分配情況和管理制度等多個方面對手術室護理進行強化,加強對患者心理護理的重視程度,對患者的各項生命指標展開監測,分析患者存在的安全隱患,為患者做好安全護理,對患者的呼吸系統和循環系統展開個性化干預,充分評估患者的實際疼痛情況,按照醫囑給予患者鎮靜護理和鎮痛護理,提升患者的整體護理質量[10]。本次研究結果表明干預前兩組的焦慮(SAS)評分和抑郁(SDS)評分均基本一致,差異無統計學意義(P>0.05),干預后觀察組的SAS評分和SDS評分均明顯低于對照組,差異有統計學意義(P<0.05);與對照組生活質量(QOL-BREF)評分相比,觀察組明顯偏高,差異有統計學意義(P<0.05),與對照組蘇醒期心率和蘇醒時間相比,觀察組均明顯偏低,差異有統計學意義(P<0.05);兩組的1分RASS評分和2分RASS評分發生率均基本一致,差異無統計學意義(P>0.05),觀察組的0分RASS評分發生率明顯高于對照組,差異有統計學意義(P<0.05),觀察組的3分RASS評分發生率和總發生率均明顯低于對照組,差異有統計學意義(P<0.05)。說明手術室綜合護理的應用有利于優化全身麻醉蘇醒期患者的臨床護理工作,有利于提高患者的臨床安全。
綜上所述,給予全身麻醉蘇醒期患者手術室綜合護理能夠有效改善患者心理狀態和相關指標,提升患者生活質量,降低患者躁動發生率,具有推廣價值。

