血清 IL-1、IL-6、hepcidin在維持性血液透析腎性貧血患者中的輔助診斷價值分析
于倩倩
(新泰市人民醫院,山東 新泰 271200)
隨著物質生活水平的提高代謝性疾病發病率逐年攀升,由此導致的慢性腎臟病發病人數亦有增加趨勢,最終進入終末期腎病患者也將越來越多。血液透析是我國終末期腎衰竭患者主要替代療法,多年來血液凈化技術有了長足的發展,但維持性血液透析(MHD)患者的預后仍不盡人意,其并發癥和病死率很高,腎性貧血仍是造成MHD患者死亡和病情加重的主要原因之一[1]。近期微炎性反應狀態成為腎性貧血發生機制的研究主戰場,從炎性反應機制出發,通過檢測MHD患者的血清炎性因子表達水平對腎性貧血患者進行早期篩查和診斷具有較為廣闊前景。但國內外的相關研究較為缺乏,基于這一研究現狀,本研究選取了與腎性貧血關系較為密切的白細胞介素-1(IL-1)、IL-6、鐵調素(hepcidin)作為研究指標,針對這 3 種血清炎性因子在MHD患者腎性貧血輔助診斷中的價值進行了分析,現報告如下。
1 資料與方法
1.1一般資料:選取2017年2月~2018年2月在我院透析中心進行常規維持性血液透析患者84例為研究對象,其中男44例,女40例;平均年齡(53.1±13.4)歲。采用常規透析方式,透析頻率為每周3次,每次4 h;平均透析齡(40.7±29.1)個月。根據血紅蛋白是否達標將研究對象分為兩組:血色素未達標患者即MHD合并腎性貧血(Hb<110 g/L)作為研究組及血色素達標患者(Hb≥110 g/L)作為對照組。本研究經過我院醫學倫理委員會同意所有MHD患者采用聚砜膜透析器,透析面積1.4 m2,超濾系數5.5 ml/(h·mm Hg),使用德國Fresenius4008S型血液透析機,碳酸氫鹽透析液,使用雙極反滲水處理系統的超純透析用水規律透析且病情穩定6個月以上。所有患者均繼續服用原降壓藥物,血壓穩定,控制良好;超敏C-反應蛋白(hs-CRP)<50 mg/L;均應用促紅細胞生成素和鐵劑治療。排除標準:透析不足3個月,透析不充分,促紅素使用劑量不足;入選前1月內發生急性事件(手術、創傷、心腦血管意外)、感染、失血、活動性風濕性疾病、實體腫瘤及血液系統疾病、嚴重的肝臟疾病、活動性潰瘍;近6個月服用激素及免疫抑制劑。
1.2方法
1.2.1標本采集:收集符合入選標準患者的臨床資料,在血液透析前抽取靜脈血檢測血紅蛋白、血細胞比容、肌酐、血清白蛋白、血清鐵蛋白、甲狀旁腺激素、C-反應蛋白及尿素清除指數(KT/V),透析前抽取靜脈血30 min內靜置離心取血清,置于-70℃冰箱保存備檢。
1.2.2測定方法:對兩組患者的年齡、性別、透析齡、原發病史進行調查和分析,對兩組患者的血常規、肝功能、血糖、血脂、生化、鐵蛋白等進行檢測和分析;于下次透析開始前采集空腹外周靜脈血樣本 3 ml,于常溫下靜置2 h后以3 000 r/min的速度離心15 min后分離血清,置于-18 ℃冰箱中保存待測。采用酶聯免疫吸附法(ELISA 法)對血清 IL-1、IL-6、hepcidin水平進行檢測和分析,ELISA 試劑盒購于上海德波生物有限公司,嚴格按照說明書步驟操作。
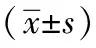
2 結果
2.1MHD患者腎性貧血發生情況:本研究中腎性貧血發生41例,發生率為48.9%,其中輕度貧血、中度貧血發生分別為17例、24例,輕度貧血與中度貧血發病率分別為20.2%和28.6%,無重度及極重度貧血患者。
2.2血清 IL-1、IL-6、鐵調素水平在MHD患者合并腎性貧血輔助診斷中的價值分析:ROC 曲線分析結果顯示,血清hs-CRP、IL-1、IL-6、hepcidin診斷腎性貧血的曲線下面積分別為0.936、0.933、0.863、0.967,差異有統計學意義(P<0.05)。其中,以血清hepcidin的 AUC 最高,在 Cutoff≥85.8 pg/ml值下靈敏度和特異度分別為1和0.95,診斷腎性貧血的敏感性及特異性均較高;當將IL-1、hepcidin兩種血清指標進行聯合檢測時AUC為0.985,敏感性及特異性分別為1和0.946,未發現明顯提高。見表1、圖1。

表1 血清 IL-1、hepcidin診斷MHD患者合并腎性貧血的價值分析

圖1 血清CRP、 IL-1、hepcidin診斷MHD患者合并腎性貧血的ROC曲線
3 討論
本研究中腎性貧血的發生率較高,貧血促使心室肥厚、動脈硬化,增加MHD患者住院率及死亡率[1-2],因此對MHD合并腎性貧血患者進行必要的輔助診斷并行早期干預意義重大。
CKD患者本身處于慢性炎癥狀態,導致許多諸如CRP、IL-1 、IL-6、TNF-α等炎性因子水平增高[3-5]。維持性血液透析患者加之反復血液透析操作,可使其微炎癥狀態加劇,進而導致炎性因子表達增加。血清IL-6、TNF-α、hepcidin等是對于炎癥反應較好的預測指標,在營養不良及貧血發生過程中起著重要的作用[3,6-7],但對于各種炎性標志物在MHD合并腎性貧血的診斷研究并不充分。
本研究發現,在MHD合并腎性貧血患者中雖然也可觀察到血清IL-6 水平的升高,但其在輔助診斷中的 AUC 較低,考慮與研究對象較少可能有關,亦或鐵調素可能是通過除IL-6以外的其它通路而引起hepcidin升高來解釋。另外,單用鐵調素,診斷節點為≥85.8 pg/ml時診斷腎性貧血患者敏感性和特異性分別為1和0.946,診斷腎性貧血的敏感性及特異性均較高;鐵調素相比于傳統炎性指標檢測能更好的預測腎性貧血的發生,而將其與血清 IL-1進行聯合檢測時診斷效能未見提高。血清 IL-1、IL-6 、hepcidin水平的升高提示著腎性貧血發生風險的上升,但它們在MHD患者合并腎性貧血病理過程中的作用和變化趨勢相對比較復雜,這需要進一步的研究予以討論和分析。
綜上所述,尿毒癥MHD患者均存在不同程度的微炎性狀態,且微炎癥狀態與腎性貧血發生相關。相比傳統炎性指標,新型炎癥標志物hepcidin能更好的預測腎性貧血的發生,可作為MHD患者腎性貧血甚至促紅素抵抗的有效輔助檢測手段,且多種炎性產物聯合診斷腎性貧血的價值亟需進一步考證。另外,建議臨床醫師將hepcidin與其它包括鐵蛋白及血清鐵等鐵代謝指標協同考查對MHD腎性貧血患者進行早期評估和干預,以改善透析患者長期預后。

