氟米龍聯合玻璃酸鈉滴眼液治療干眼的效果及對淚液中炎癥因子的影響
李 能,來 堅
0引言
干眼是臨床常見的眼科疾病,據國際淚膜及眼表協會2017年提出的干眼專家共識指出干眼患病率約為6.5%~39.2%,女性略高于男性[1]。中國人群的研究表明,具有干眼癥狀及體征的患者在人群中的比例高達13.55%,干眼可表現為眼干燥、異物感、灼燒感、視力波動等,影響患者生活質量及工作效率[2]。目前臨床治療干眼的方法為人工淚液替代療法,玻璃酸鈉是常用藥物之一,其具有黏彈性及吸濕性,分子結構中有較多的羥基及羧基,與水反應形成穩定的氫鍵,因此具有較好的保水性[3]。動物研究表明,玻璃酸鈉可促進家兔角膜上皮損傷的修復[4]。盡管玻璃酸鈉對于干眼癥狀有一定改善效果,但單純使用玻璃酸鈉這種治療方式忽略了干眼的發病機制——炎癥反應,難以從病因上解決問題,因此臨床療效受限,因此在干眼治療過程中宜在改善淚膜狀態的同時消除眼表的炎癥反應[5-6]。氟米龍為糖皮質激素藥物,在炎癥刺激下其磷脂酶可被激活,釋放出花生四烯酸,從而發揮抗炎效用[7]。目前已有部分研究探討了氟米龍聯合玻璃酸鈉滴眼液治療干眼的效果[8],但報道不多且較少針對眼表淚膜穩定性、淚液炎癥因子的調查。本研究以我院收治的干眼患者作為研究對象,針對眼表情況、淚膜穩定性、淚液炎癥因子及眼表癥狀等方面探討氟米龍聯合玻璃酸鈉滴眼液的治療效果,旨在為干眼治療方式的選擇提供一定參考,現報告如下。
1對象和方法
1.1對象采用前瞻性隨機對照研究設計,連續收集2017-02/2019-12我院眼科收治干眼患者作為研究對象。納入標準:(1)符合中華醫學會眼科學會角膜病學組制定的《干眼臨床診療專家共識(2013年)》[9]中的診斷標準;(2)干眼程度為中度、重度;(3)主訴有干燥、異物、燒灼、疲勞、不適等眼部癥狀,淚膜破裂時間(BUT)<5s,基礎淚液分泌試驗(SⅠt)值<10mm/5min,角膜熒光素染色(FL)試驗陽性;(4)自愿加入本研究并簽署同意書。排除標準:(1)存在眼部外傷史者及其他結膜、角膜病變者;(2)合并未控制的感染性疾病及系統性疾病者;(3)入組前2wk內使用其他藥物者。符合上述標準患者共122例244眼,采用隨機數字表法將患者分為觀察組(60例120眼)及對照組(62例124眼),兩組分別有2、4例未能完成檢查,最終每組58例(116眼)被納入分析,兩組患者治療前一般資料比較差異無統計學意義(P>0.05),見表1。
1.2方法對照組患者給予玻璃酸鈉滴眼液滴眼,1滴/次,每天4次;觀察組在對照組基礎上給予0.1%氟米龍滴眼液滴眼,1滴/次,每天4次。兩組患者均連續用藥4wk,治療過程中監測眼壓、角膜上皮情況。分別于治療前及治療2、4wk時測定以下指標:(1)干眼癥狀分析:采用眼表疾病評分指數(ocular surface disease index,OSDI)問卷[10]進行眼表功能評價,包括12個問題,換算成標準分100分,所有受試者均在醫師指導下完成填寫。(2)淚液分泌相關指標:1)SⅠt:取無菌試紙置于患者下方結膜囊1/3處,囑患者平視前方后閉眼,5min后取出試紙條測定淚液浸濕長度;2)BUT:囑患者瞬目數次后平視前方,采用鈷藍光觀察患者末次瞬目至出現第1個淚膜破裂點的時間,重復3次取平均值;3)FL試驗:囑患者瞬目數次后加入熒光素鈉溶液,采用鈷藍光觀察患者角膜染色情況。(3)眼表綜合分析:采用Keratograph 5M眼表綜合分析儀測定淚河高度(tear meniscus height,TMH)、非侵入性淚膜破裂時間(noninvasive tear breakup time,NIKBUT),采用紅外光源拍攝下眼瞼淚河圖像,采用設備自帶的功能測定軟件測定TMH值;采用TF-Scan淚膜分析程序進行非解除、全自動測定NIKBUT。(4)結膜印記試驗:將混合纖維樹脂膜貼在患者上方球結膜處,輕壓數下后采用中性甲醛溶液固定標本,行過碘酸希夫染色,顯微鏡下觀察,采用Nelson分級對上皮細胞形態進行分級,0級,正常,上皮小,易分辨,細胞緊密結合,胞質嗜曙紅,有豐富的杯狀細胞;1級,輕度鱗狀上皮化生,上皮大,較易分辨,細胞間距距離較0級大,細胞大,核漿比為1∶3,杯狀細胞數量下降,PAS染色陽性;2級,中度鱗狀化生,上皮細胞大,難分辨,細胞間距較大,多核,核漿比1∶4~1∶5,杯狀細胞減少,PAS染色差;3級,重度鱗狀化生,上皮大而多形,孤立,核漿比>1∶6,杯狀細胞下降甚至消失。(5)淚液相關炎癥因子測定:患者均于檢查時收集淚液,淚液采用毛細管法收集,采用10μL玻璃毛細管在下瞼結膜囊淚阜處采用虹吸方法吸取淚液標本,共收集15μL,收集過程中不使用眼表麻醉藥物或其他藥物,盡量不接觸眼表,采用酶聯免疫吸附試驗測定淚液白細胞介素-1β(IL-1β)、白細胞介素-6(IL-6)、轉化生長因子-β1(TGF-β1)水平,試驗操作嚴格按照試劑盒說明書進行。

表1 兩組患者治療前一般資料比較
療效評價:根據患者臨床癥狀及淚液分泌相關指標進行療效評價[11]:治愈:患者臨床癥狀完全消失,FL試驗(-),SⅠt≥10mm/5min;顯效,患者臨床癥狀有明顯改善,FL試驗(-),5mm/5min≤SⅠt<10mm/5min;有效:患者臨床癥狀有改善,但FL試驗(+),SⅠt<5mm/5min;無效:患者臨床癥狀無改善,FL試驗(++),SⅠt<5mm/5min。總體有效率=(治愈+顯效+有效)眼數/總眼數×100%。

2結果
2.1兩組患者臨床療效比較觀察組及對照組總體有效率分別為94.8%、82.8%,兩組間比較差異具有統計學意義(χ2=4.245,P=0.039),見表2。

表2 兩組患者臨床療效比較 眼(%)
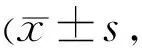
表3 兩組患者治療前后OSDI評分比較 分)

表4 兩組患者治療前后SⅠt比較

表5 兩組患者治療前后BUT比較
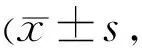
表6 兩組患者治療前后FL評分比較 分)
2.2兩組患者治療前后OSDI評分比較兩組患者治療前后OSDI評分比較差異有統計學意義(F組間=17.112,P組間<0.001;F時間=687.430,P時間<0.001;F交互=4.815,P交互=0.003)。兩組患者治療前,治療2wk OSDI評分差異無統計學意義(P>0.05),治療4wk時觀察組患者OSDI評分低于對照組,差異具有統計學意義(P<0.05),見表3。
2.3兩組患者治療前后淚液分泌相關指標比較兩組患者治療前后SⅠt、BUT、FL評分比較差異均有統計學意義(SⅠt:F組間=8.592,P組間<0.001;F時間=200.792,P時間<0.001;F交互=5.977,P交互=0.009;BUT:F組間=5.026,P組間<0.001;F時間=198.297,P時間<0.001;F交互=10.200,P交互=0.009;FL評分:F組間=7.242,P組間<0.001;F時間=140.609,P時間<0.001;F交互=3.619,P交互=0.028)。兩組患者治療前和治療2wk SⅠt、BUT、FL評分比較差異均無統計學意義(P>0.05),治療4wk時觀察組SⅠt、BUT高于對照組,FL評分低于對照組,差異具有統計學意義(P<0.05),見表4~6。
2.4兩組患者治療前后眼表綜合分析指標比較兩組患者治療前后TMH比較差異無統計學意義(F組間=0.701,P組間=0.403;F時間=0.238,P時間=0.789;F交互=2.104,P交互=0.123)。兩組患者治療前后NIKBUT比較差異有統計學意義(F組間=8.266,P組間<0.001;F時間=123.941,P時間<0.001;F交互=5.579,P交互=0.019),兩組患者治療前和治療2wk NIKBUT比較差異均無統計學意義(P>0.05),治療4wk時觀察組NIKBUT高于對照組,差異具有統計學意義(P<0.05),見表7、8。
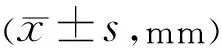
表7 兩組患者治療前后TMH比較

表8 兩組患者治療前后NIKBUT比較
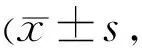
表9 兩組患者印記細胞學分級比較 級)
表10 兩組患者杯狀細胞密度比較

表10 兩組患者杯狀細胞密度比較
組別眼數治療前治療2wk治療4wkt1/P1t2/P2t3/P3觀察組11610.52±2.0412.29±2.0118.07±2.999.414/<0.00132.033/<0.00124.901/<0.001對照組11610.44±2.1611.80±2.0015.85±2.737.042/<0.00123.831/<0.00118.444/<0.001 t0.3121.8785.984P0.7550.062<0.001
注:對照組:給予玻璃酸鈉滴眼液治療;觀察組:在對照組基礎上給予0.1%氟米龍滴眼液治療;t1/P1為同組患者治療2wk與治療前比較的統計值;t2/P2為同組患者治療4wk與治療前比較的統計值;t3/P3為同組患者治療4wk與治療2wk比較的統計值。
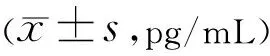
表11 兩組患者淚液炎癥因子IL-1β比較
2.5兩組患者治療前后結膜印記實驗指標比較兩組患者治療前后印記細胞學分級比較,時間差異有統計學意義(F時間=95.674,P時間<0.001),組間和交互差異無統計學意義(F組間=2.563,P組間=0.102;F交互=4.325,P交互=0.089);兩組患者治療前后杯狀細胞密度比較差異有統計學意義(F組間=26.073,P組間<0.001;F時間=511.074,P時間<0.001;F交互=14.310,P交互<0.001)。兩組患者治療前和治療2wk杯狀細胞密度比較差異均無統計學意義(P>0.05),治療4wk時觀察組杯狀細胞密度高于對照組,差異具有統計學意義(P<0.05),見表9、10。
2.6兩組患者淚液炎癥因子比較兩組患者治療前后淚液中IL-1β、IL-6、TGF-β1比較差異均有統計學意義(IL-1β:F組間=37.895,P組間<0.001;F時間=247.376,P時間<0.001;F交互=22.147,P交互<0.001;IL-6:F組間=45.896,P組間<0.001;F時間=301.24,P時間<0.001;F交互=30.526,P交互<0.001;TGF-β1:F組間=21.456,P組間<0.001;F時間=125.825,P時間<0.001;F交互=15.263,P交互<0.001)。兩組患者治療前IL-1β、IL-6、TGF-β1比較差異均無統計學意義(P>0.05),觀察組治療2、4wk時IL-6、IL-1β顯著低于對照組,治療4wk時TGF-β1顯著高于對照組,差異具有統計學意義(P<0.05),見表11~13。
2.7安全性評價觀察組患者有2例4眼出現短暫眼癢、視物模糊癥狀,對照組1例2眼出現眼癢癥狀,均未進行特殊處理癥狀消失,兩組不良反應發生率分別為3.4%、1.7%,兩組間比較差異無統計學意義(P>0.05)。
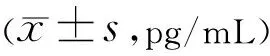
表12 兩組患者淚液炎癥因子IL-6比較
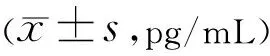
表13 兩組患者淚液炎癥因子TGF-β1比較
3討論
干眼是多種因素造成的淚膜不穩定及眼表功能損傷疾病,病因繁多,病理過程復雜,目前認為炎癥反應在其中發揮重要作用[12-13]。眼表炎癥刺激可導致眼表上皮細胞產生大量炎癥因子,炎癥因子可損傷結膜上皮細胞及杯狀細胞,導致眼表黏蛋白分泌不足,影響淚膜穩定性,引起干眼癥狀的發生;反之,干眼癥狀也可激活相關信號通路,上調炎癥介質表達,加重炎癥反應,兩者相互影響,最終產生級聯效應[14]。基于此,對于部分干眼患者,單純補充人工淚液較難獲得良好的治療效果,同步使用抗炎藥物治療非常必要。玻璃酸鈉的理化性質與淚液類似,具有優異的保水性,在滴眼后可快速提高眼表濕潤程度,降低淚液滲透壓,為眼表細胞提供良好的微環境[15]。氟米龍主要通過激素受體通路、抑制炎癥因子形成、下調促炎因子及誘導淋巴細胞凋亡等途徑發揮抗炎效應[16]。本研究對兩種治療方式下患者淚液相關指標進行比較,結果顯示聯合使用氟米龍治療的患者BUT、SⅠt、FL評分等指標均優于單純玻璃酸鈉治療,提示聯合療法對于干眼具有更好的治療效果,這一結果與既往報道研究結果一致[17-18]。淚膜穩定性被破壞是干眼產生的主要病理變化,而淚膜穩定性與眼表上皮細胞、結膜杯狀細胞及黏蛋白分泌平衡密切相關。正常人淚膜為自體角膜、結膜分泌的一種膠體物質,可防止眼表干燥,也可抵御外來刺激對眼表的刺激。當其他因素對淚膜長期刺激,反復破壞眼表神經的毛細血管,導致角膜神經敏感性較低,神經傳導通路受阻,結膜杯狀細胞數量減少,黏蛋白分泌減少,淚液組成成分出現異常,淚膜完整性及穩定性遭到破壞,引起干眼癥狀[19-20]。本研究采用眼表綜合分析儀分析淚膜穩定性,采用結膜印記試驗分析眼表結膜杯狀細胞數量及形態,結果顯示在玻璃酸鈉基礎上聯合使用氟米龍的患者NIKBUT、結膜杯狀細胞數量等指標均優于單純玻璃酸鈉治療,提示聯合使用氟米龍可能通過改善淚膜穩定性提高對干眼的治療效果。
如上文所述,眼表炎癥與干眼癥狀發生發展密切相關,觀察眼表炎癥因子水平或可明確藥物治療效果及藥物治療的可能機制。本研究選用淚液中IL-1β、IL-6、TGF-β1指標分析眼表炎癥因子情況,IL-1β是IL-1的生物無活性前體物質,IL-1是一種具有廣泛生物學效應的細胞因子,可誘導其他炎癥因子包括IL-6、IL-8的表達,調控機體免疫反應[21];IL-6是參與免疫反應及炎癥機制的關鍵細胞因子,參與多種自身免疫性疾病及慢性炎癥疾病。既往動物研究及臨床研究均證實干眼普遍存在淚膜、結膜IL-1β、IL-6表達的升高[22-23]。TGF-β1是一種多功能生長因子,具有調節細胞生長、分化及免疫功能的作用,可抑制促炎細胞因子IL-1、IL-6等的生成,促進組織的修復[24]。本研究結果顯示,與單純使用玻璃酸鈉的患者比較,聯合使用氟米龍可降低IL-1β、IL-6等炎癥因子水平,提高TGF-β1水平,提示氟米龍可能通過調控眼表促炎、抗炎因子水平控制眼表炎癥反應,降低炎癥因子對淚膜的進一步刺激,緩解臨床癥狀,提高治療效果。
氟米龍作為一種糖皮質激素藥物,既往研究證實其可能存在繼發性白內障、青光眼等不良反應[25],本研究對比兩種治療方式的安全性,在短期內本研究病例均未見明顯不良反應,相對安全,但長期用藥的安全性仍有待長期隨訪。
綜上,氟米龍聯合玻璃酸鈉可顯著改善干眼患者臨床癥狀,提高淚膜穩定性,其機制可能與其對眼表炎癥因子的調節作用相關。本研究存在一定局限性,首先本研究缺乏對不同類型、程度干眼患者治療效果進行對比;另外本研究入組樣本量較少,研究周期較短,未來仍有待進一步擴大樣本量并對干眼進行分類,進一步明確該治療方法的治療效果。

