雙通道技術評價兩種衍射型多焦點人工晶狀體視網膜成像質量
王文惠,巫 雷,馮一帆
0引言
自1967年Kelman[1]首次進行超聲乳化白內障手術以來,實施白內障的手術設備、生物測量設備、手術器械以及人工晶狀體(IOL)設計均得到迅速的發展。人工晶狀體依據其功能分為單焦點和多焦點兩類,人工晶狀體已進入百花爭鳴的時代。植入單焦點IOL后,絕大多數患者調節功能喪失,代之以偽調節力,現多焦點IOL臨床應用越來越多[2]。多焦點IOL大多是利用光的衍射和折射設計,通過同時注視原理設計而成。近幾年,衍射設計的三焦點IOL應用于臨床。相較于衍射設計的雙焦點IOL,二者視覺質量有何差異,臨床報道較少。因此,本研究以單焦點IOL為對照組,通過雙通道視覺系統評價非球面衍射雙焦點和三焦點IOL視網膜成像質量。現將我院的回顧性臨床研究報道如下。
1對象和方法
1.1對象回顧性隊列研究。收集2017-10/2019-10行超聲乳化吸除聯合IOL植入術的白內障患者155例155眼病例資料,平均年齡67.0±9.8歲。本研究符合《赫爾辛基宣言》,且得到醫院倫理委員會許可,入選患者及家屬均知情同意。納入標準:(1)22mm<眼軸<26mm;(2)角膜散光<1.0D;(3)瞳孔直徑:4.0mm≤暗瞳孔<6.0mm;(4)kappa角<0.3mm,α角<0.3mm,4mm角膜高階像差<0.3μm,6mm角膜球差>0.2μm;(5)術眼瞳孔能充分散大,據白內障混濁分類系統(lens opacities classification system,LOCS)Ⅲ晶狀體混濁程度分級,核Ⅱ~Ⅳ級;(6)撕囊規范,手術順利,前囊膜邊緣360度覆蓋IOL邊緣,術中未發生角膜后彈力層脫離、后囊膜破裂、玻璃體脫出、眼內組織損傷并發癥;(7)術后隨訪未發生眼前節毒性反應綜合征、感染、高眼壓、囊袋皺縮綜合征、后發性白內障。排除標準:(1)性格偏執,期望值過高;(2)斜弱視;(3)眼球震顫;(4)重度干眼;(5)角膜屈光手術史、角膜瘢痕;(6)玻璃體視網膜病變及手術史;(7)術中術后出現并發癥;(8)術后依從性差。雙焦組(術中植入ALCON公司SN6AD1)54例54眼、三焦組(術中植入ZEISS公司AT LISA Tri 839MP)54例54眼、單焦組(術中植入ALCON公司SN60WF)47例47眼。術后隨訪6mo。
1.2方法
1.2.1術前準備利用IOL Master 500行IOL度數測算;波前像差儀OPD-Scan Ⅲ測量kappa角、α角、4mm角膜高階像差,6mm角膜球差。
1.2.2手術過程所有超聲乳化白內障吸除聯合IOL植入術,均由同一名經驗豐富的醫師完成。復方托吡卡胺眼液點術眼充分散瞳;結膜囊內聚維酮碘消毒[3],并進行瞼緣和眼周面部的皮膚消毒;貼一次性眼貼膜,開瞼器充分暴露術眼。對角膜散光<0.50D做2.4mm 10∶00位雙平面角膜緣切口,0.50~1.00D做2.4mm陡峭子午線雙平面角膜緣切口(術畢3.0mm刀擴切口后水密切口);前房內注入黏彈劑置換前房水;距主切口順時針4個鐘點位方向做1mm側切口;中央起瓣,以虹膜作為參照,連續環形撕囊,直徑大小5.0~5.5mm;水分離;超聲乳化吸除混濁的晶狀體核;灌注抽吸晶狀體皮質;前后囊膜拋光;囊袋內注黏彈劑;植入IOL于囊袋內,調位使得IOL位正;灌注抽吸晶狀體后方和前方黏彈劑徹底;前房形成好,水密角膜切口。
1.2.3 IOL介紹及度數選擇IOL特點:SN6AD1:具兩個焦點,疏水性丙烯酸酯,前表面是9個階梯漸進衍射環,一片式雙凸非球面,球差-0.1μm,光學區直徑6.0mm,中央衍射區3.6mm,外部折射區2.4mm,非瞳孔依賴性,總直徑為13.0mm,屈光度數+6.0~+30.0D,襻與光學面夾角為0度,襻的類型是改良L型。AT LISA tri 839MP:具三個焦點,表面疏水性處理的親水性丙烯酸酯材質,前表面是全光學面衍射環,中心0~4.34mm是三焦區,周邊4.34~6mm是雙焦區,一片式等凸雙非球面,-0.18μm球差,光學區直徑6mm,總直徑11.0mm,屈光度數0~32.0D,襻與光學面夾角為0度,襻的類型是四襻。SN60WF:疏水性丙烯酸酯材質,一片式前部不對稱雙凸非球面,-0.2μm球差,光學區直徑6.0mm,總直徑為13.0mm,屈光度數在+6.0~+30.0D,襻與光學面夾角為0度,襻的類型是改良L型。IOL度數選擇:參考Hagis公式。雙焦組、三焦組目標屈光度設為0D。
1.2.4術后評估視網膜成像質量評估:若術后散光≥0.75D,放置相應的柱鏡片行矯正,選擇“astimatism”模式,暗適應5min,調整頭位眼位,使瞳孔聚焦于屏幕上,囑患者自然眨眼,分別采集測量客觀散射指數(objective scatter index,OSI)、調制傳遞函數截止頻率(modulation transfer function cut off,MTF cut off)、斯特列爾比值(Strehl ration,SR)、三種對比度下(100%、20%、9%)的模擬對比度視力(OQAS values,OV)。所有指標均測量3次,每次測量中間休息10min,取重復性最好的一次。所有檢查均由同一名已經熟練操作該機器2a的醫師完成。測量三組術眼遠、中、近裸眼視力,以及矯正遠視力,遠視力矯正后中、近視力。問卷調查:VF-14量表[4-5]分為“沒有困難”“輕度困難”“中度困難”“嚴重困難”“完全無法完成”5個選項,分別計4~0,平均值乘以25得到總分。

表1 三組年齡相關性白內障患者術前基本資料

2結果
2.1患者基本情況術前三組患者的男女比例、年齡、眼軸、角膜散光、植入IOL度數、遠視力、矯正遠視力比較,差異均無統計學意義(P>0.05,表1)。
2.2雙通道技術視網膜成像質量評價
2.2.1 MTF cut off值雙焦組、三焦組、單焦組MTF cut off分別是26.034±6.590、26.934±5.860、29.367±5.328c/d,差異有統計學意義(F=4.036,P=0.020)。雙焦組和三焦組MTF cut off均低于單焦點組(P=0.007、0.043),雙焦組和三焦組差異無統計學意義(P=0.445)。
2.2.2 OSI值雙焦組、三焦組、單焦組OSI值分別是1.9±0.6、1.8±0.8、1.7±0.9,差異無統計學意義(F=1.143,P=0.322)。
2.2.3 SR值雙焦組、三焦組、單焦組SR值分別是0.149±0.069、0.181±0.091、0.150±0.056,差異無統計學意義(F=3.045,P=0.051)。
2.2.4模擬對比度視力三組術后模擬對比度視力差異均有統計學意義(P<0.01,表2)。雙焦組和三焦組模擬對比度視力差異均無統計學意義(P>0.05),而雙焦組和三焦組均低于單焦組(P<0.05),見表2。
2.3主觀檢查
2.3.1術后視力的比較三組裸眼遠視力及矯正遠視力差異均無統計學意義(P>0.05)。三組裸眼中視力差異有統計學意義(P<0.01),雙焦組顯著優于單焦點組(P=0.010),三焦點組優于單焦點組和雙焦點組(均P<0.01)。三組患者裸眼近視力差異具有統計學意義(P<0.01),雙焦組和三焦組差異無統計學意義(P=0.428),雙焦組和三焦組均顯著優于單焦組(P<0.01)。三組患者遠視力矯正基礎上中視力比較差異具有統計學意義(P<0.01),雙焦組顯著優于單焦組(P<0.01),三焦組顯著優于單焦組和雙焦組(均P<0.01)。三組遠視力矯正基礎上近視力比較差異具有統計學意義(P<0.01),雙焦組和三焦組差異無統計學意義(P=0.519),雙焦組和三焦組均顯著優于單焦組(P<0.01),見表3、4。
2.3.2 VF-14表評分雙焦組、三焦組、單焦組VF-14分值分別是95.83(95.83,100.00),100.00(95.98,100.00),79.55(70.00,87.50)分,三組評分差異具有統計學意義(H=71.342,P<0.01),雙焦組和三焦組評分差異無統計學意義(P=0.055),雙焦組和三焦組評分均高于單焦組(P<0.01)。
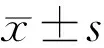
表2 三組IOL植入術后雙通道技術視覺質量比較

表3 各組超聲乳化白內障吸除聯合IOL植入術后裸眼視力 [M(P25,P75),LogMAR]

表4 各組超聲乳化白內障吸除聯合IOL植入術后矯正視力 [M(P25,P75),LogMAR]
3討論
超聲乳化白內障吸除聯合后房型人工晶狀體植入術是目前治療白內障最常用術式[6]。多焦點IOL利用“同時注視”原理,利用大腦的神經適應機制成像。基于光學衍射原理設計的多焦點IOL,目前有兩個焦點和三個焦點設計。人類視覺的形成是視覺生理系統和心理物理系統相互作用的過程[7]。由于單純像差的測量忽略了散射對人眼的影響往往高估人眼視覺質量[8],雙通道技術可綜合反映人眼視網膜成像質量,本研究旨在利用該項技術,以單焦點IOL做對照,客觀評價雙焦點和三焦點視網膜成像質量。
MTF cut off、OSI、SR常常被用來評價光學系統成像質量[9]。雙通道視覺質量分析系統對于白內障術后IOL眼的測量重復性好[10],可得到以上光學參數。不同年齡、不同瞳孔直徑人眼的MTF并不相同[11-12],該技術內置人工瞳孔直徑4mm,入選患者在暗環境下瞳孔均大于4mm,因此數據可靠。MTF cut off代表了視網膜上的圖像為原圖像1%時對比度時對應的空間頻率,越大代表人眼分辨率越高[13]。雙焦點和三焦點組無差異,兩組均低于單焦組。近來有研究表明SN6AD1和SN60WF植入后MTF cut off值比較,發現后者更高,本研究與其結果一致[14]。多個焦點設計IOL較單個焦點MTF cut off值的差異,可能與多焦點IOL其在人眼不同焦點形成導致光能量分布不同有關。三組患者基本達到該年齡段正常人眼的MTF cut off值[9],可能與多焦點改進的設計工藝有關(SN6AD1漸進式階梯衍射設計;AT LISA tri839MP的平滑微相位技術)。
OSI指的是光線通過不均勻介質傳播方向向各個方向改變的現象,可反映屈光介質混濁程度,可能與材質為疏水性材質有關。盡管三焦點為疏水表層的親水性材質,本研究并未發現三組OSI有差別。也有研究報道親水性材質可能更有利于晶狀體上皮細胞的增生、移行及房水蛋白的黏附[15]。因此,本研究并未發現兩種不同材質的IOL散射指數有差別。SR比值越高,可以反映像差越低。本研究未發現三組SR值有差別,推測可能與三組IOL均為非球面設計,少量的負球差,故全眼像差三組差別不大有關聯。
本研究發現,雙焦組裸眼中視力優于單焦組,而三焦組優于單焦組和雙焦組,與既往研究所得一致[16]。分析兩組中視力差異原因是多焦點IOL通過衍射設計使光線聚集具有兩個或三個焦點所致。而三焦點IOL中焦點的衍射1階是1.66D,2階是3.33D,中焦點的衍射2階落在看近的衍射1階上,從而提高了光能的利用率,多了一個中焦點的設計使中距離視力更好。雙焦組和三焦組裸眼近視力無差異。單焦組83.0%需依賴老視眼鏡,遠高于多焦組,這與IOL的設計有關。視近時,植入雙焦點IOL的大腦會自動抑制遠焦點所成的模糊像;植入三焦點IOL抑制遠焦點和中焦點所成的模糊像。視覺系統重新標定所經歷的模糊,把最少模糊的視為“清晰”[17]。光暈主要來源于近焦點和/或中焦點對遠焦點的干擾作用,雙焦和三焦衍射設計的IOL由于工藝的改進和人眼的適應性,光暈絕大多數患者能接受。
綜上所述,本研究發現衍射設計的雙焦點和三焦點具有相當的視網膜成像質量,三焦點較雙焦點具有更佳的中距離視力。

