剖宮產術后再次妊娠陰道分娩產程的分析及護理
廖文梅 方海琴


[摘要] 目的 探究經剖宮產術再次妊娠并陰道試產的產程觀察及護理效果。方法 回顧性方便選取2016年12月—2018年3月于該院剖宮產術后再次妊娠并進行陰道試產的60例產婦作為觀察對象,觀察其陰道試產結局、出血情況、瘢痕厚度、產程以及試產成功、失敗的相關因素。結果60例產婦中陰道試產成功的有46例,試產失敗的有14例。陰道試產成功產婦中,瘢痕厚度≥1.5 mm且≤2.5 mm的人數占比最高;陰道試產成功組的住院天數為(2.86±0.35)d,失敗組為(5.87±1.21)d,成功組的初次哺乳時間為(1.24±0.35)d,失敗組的初次哺乳時間為(2.67±0.32)d,成功組的住院天數與初次哺乳時間均明顯短于失敗組(t=8.51、4.40,P<0.05);試產成功組的住院費用為(4 326.36±23.36)元,失敗組為(8 647.54±26.72)元,試產成功組的住院費用明顯少于失敗組(t=183.0,P<0.05);試產成功組的新生兒體重為(3.22±0.12)kg,失敗組為(3.51±0.10)kg,成功組新生兒體重顯著輕于試產失敗組(t=2.39,P<0.05),但產婦年齡、孕周、產后出血量、新生兒Apgar評分、瘢痕厚度以及上次剖宮產間隔均差異無統計學意義(P>0.05)。結論 對剖宮產術后再次妊娠陰道分娩的產婦進行全面的產前評估、產前健康宣教,分娩時采用全程連續性助產護理,分娩后進行嚴密的監護可以顯著提升剖宮產術后陰道試產的成功率,保障母嬰生命健康。
[關鍵詞] 剖宮產術;再次妊娠;陰道分娩;產程;觀察;護理
[中圖分類號] R473? ? ? ? ? [文獻標識碼] A? ? ? ? ? [文章編號] 1674-0742(2019)07(c)-0127-03
Analysis and Nursing of Vaginal Delivery after Re-pregnancy after Cesarean Section
LIAO Wen-mei, FANG Hai-qin
Yancheng Maternal and Child Health Hospital, Yancheng, Jiangsu Province, 224000 China
[Abstract] Objective To investigate the observation and nursing effect of cesarean section re-pregnancy and vaginal trial production. Methods A retrospective selection of 60 pregnant women who underwent cesarean section and vaginal trials in our hospital from December 2016 to March 2018 was conveniently selected as an observation object to observe the outcomes of vaginal trial production, bleeding, scar thickness, labor process, and factors related to the success and failure of trial production. Results Of the 60 cases of maternal vaginal trials, 46 cases were successful, and 14 cases of the trials failed. Among the successful vaginal trials, the number of people with scar thickness ≥1.5? mm and ≤2.5 mm was the highest; the number of hospital stays in the successful vaginal trial group was (2.86±0.35) d, and the failure group was (5.87±1.21) d, the first time in the successful group of the breastfeeding time was (1.24±0.35) d, and the initial breastfeeding time in the failed group was (2.67±0.32) d. The hospitalization days and the initial breastfeeding time in the successful group were significantly shorter than the failure group (t=8.51, 4.40, P<0.05). The hospitalization cost of the successful trial production group was (4 326.36±23.36) yuan, and the failure group was (8 647.54±26.72) yuan. The hospitalization expenses of the successful trial production group were significantly less than the failure group (t=183.0, P<0.05); trial production of the weight of newborns in the successful group was (3.22±0.12)kg, and that in the failure group was (3.51±0.10) kg. The weight of the newborns in the successful group was significantly lighter than that in the trial production failure group (t=2.39, P<0.05), but the maternal age, There was no statistically significant difference in gestational age, postpartum hemorrhage, neonatal Apgar score, scar thickness and interval between the last cesarean section (P>0.05). Conclusion Comprehensive prenatal evaluation, prenatal health education, and full-time continuous midwifery care for women who have had vaginal delivery after cesarean section. Strict monitoring during delivery can significantly improve the vaginal delivery after cesarean section. The success rate of trial production guarantees the health of mothers and children.
[Key words] Cesarean section; Re-pregnancy; Vaginal delivery; Labor; Observation; Nursing
剖宮產手術后的子宮又稱瘢痕子宮,瘢痕子宮對再次妊娠的分娩及預后等有較大的影響作用。隨著我國二胎政策的正式實施,瘢痕子宮再次妊娠的人群在近年呈大幅上升趨勢。選擇再次妊娠的婦女當中,絕大部分具有進行陰道分娩的期望,這是因為陰道分娩可以避免開腹手術引發的腹腔粘連、感染等情況,還可以極大降低新生兒吸入綜合征等并發癥的風險[1],進而達到提升產后舒適度,節約治療費用等目的。但由于瘢痕子宮陰道試產比正常子宮陰道試產具有更高的風險,因此如何提高助產士的助產水平、護理水平是降低二次剖宮產率的重要因素[2]。鑒于此,該文方便選取2016年12月—2018年3月期間該院行60例剖宮產術后再次妊娠的產婦產程進行觀察,通過分析觀察結果以展開如下探討,報道如下。
1? 資料與方法
1.1? 一般資料
回顧性方便選取該院收治的剖宮產術后再次妊娠陰道試產的60例產婦作為觀察對象[納入標準:①剖宮產手術史僅為1次者;②上一次剖宮產手術創口位于子宮下段且術后切口無感染等不良并發癥者;③經倫理協會批準且自愿簽署該研究知情同意書者。排查標準:①該次妊娠出現新的剖宮產醫學指征者[3];②多胎者;③病案信息不全無法進行分析者,60例產婦的年齡為22~41歲,平均(31.54±2.85)歲;體重55~78 kg,平均(64.73±3.66)kg;孕次為1~3次,平均(1.49±0.32)次。
1.2? 調查方法
選取該院進行剖宮產術后再次妊娠陰道試產的60例產婦病案,充分收集其年齡、該次妊娠距離上一胎分娩的時間、孕周、產程情況、瘢痕厚度、陰道試產結果、新生兒體重計Apgar評分、分娩時與產后出血量的數據。此外,根據陰道試產的結果將這60例產婦分為成功組與失敗組,成功組有46例(76.67%),失敗組有14例(23.33%)。
1.3? 統計方法
使用SPSS 20.0統計學軟件對數據進行分析處理,計量資料用(x±s)表示,使用t檢驗,計數資料使用%表示,進行χ2檢驗,P<0.05為差異有統計學意義。
2? 結果
2.1? 產婦出血量以及陰道試產成功組的各產程時間
60例產婦中,分娩時及產后2 h出血量>500 mL的有2例,占總例數的3.33%;分娩時及產后2 h出血量≤500 mL的為58例,占總例數的96.67%。陰道試產成功組的46例產婦的第一產程時間為(5.61±1.10)h,第二產程時間為(0.28±0.09)h,第三產程時間為(0.09±0.01)h,總產程時間為(6.12±1.23)h。
2.2? 陰道試產成功組的瘢痕厚度
46例陰道試產成功產婦中,瘢痕厚度≥1.5 mm且≤2.5 mm的例數占總例數最多,見表1。
2.3? 對比陰道試產成功組與試產失敗組的哺乳與住院情況
經對比發現,陰道試產成功組的住院天數與初次哺乳時間均明顯短于失敗組(P<0.05),同時試產成功組的住院費用也明顯少于失敗組(P<0.05),見表2。
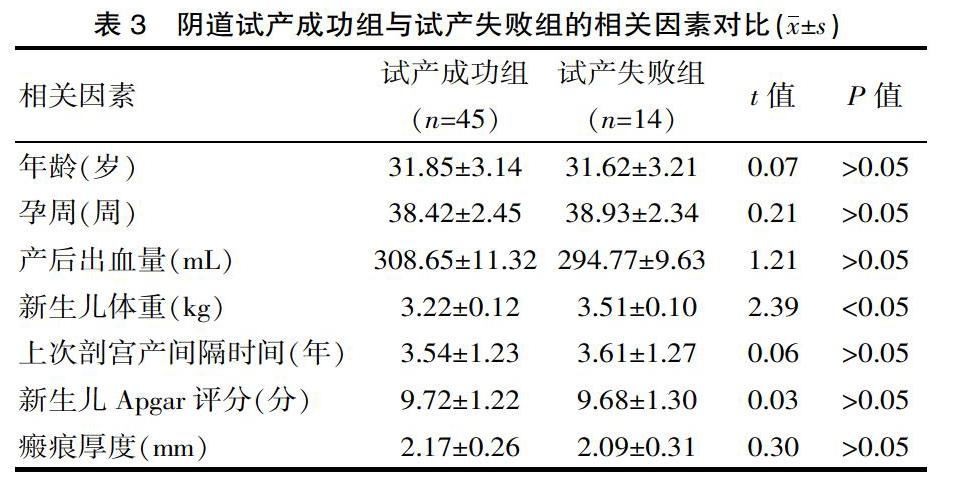
2.4? 對比陰道試產成功組與試產失敗組的相關因素
試產成功組的新生兒體重顯著輕于試產失敗組(P<0.05),但產婦年齡、孕周、產后出血量、新生兒Apgar評分、瘢痕厚度以及上次剖宮產間隔均差異無統計學意義(P>0.05),見表3。
3? 討論
據世界衛生組織調查結果顯示,中國平均剖宮產率高達46.5%,居世界首位[4]。因此,如何提升剖宮產再次妊娠的陰道試產成功率,進而保障有生產需求的廣大婦女的生命健康是我國公共衛生安全的一項重要議題。通常在醫生與產婦決定剖宮產再次妊娠陰道試產前,需進行詳細的評估,在試產時予還將以優質的護理。
據臨床研究數據表明,不管前一次的分娩方式如何,妊娠間隔若<2年則會提升下一次妊娠的新生兒早產、低體重、前置胎盤的發生率[5]。這是因為剖宮產術后的子宮切口愈合分為是3個階段,即修復器、成熟期、機化期[6]。首先纖維瘢痕阻止需要3~6個月才可達到成熟狀態,而機化過程更是需要至少2年的時間才可完成,所以剖宮產術后與下一次妊娠的最佳間隔時間為2~3年[7]。該研究結果顯示,陰道試產成功組與試產失敗組的上次剖宮產間隔時間分別為(3.54±1.23)年、(3.61±1.27)年,之間對比差異無統計學意義(P>0.05),這說與上次剖宮術間隔2~3年對陰道試產結果并不產生決定性的影響,而且并非間隔時間越常試產成功率就越高。
通過瘢痕厚度來衡量陰道試產的可行性在臨床上尚未形成統一標準。有學者認為當瘢痕厚度≥1.5 mm且≤2.5 mm時進行陰道分娩才具備足夠的安全性。陳麗華等[8]發表的文章《瘢痕子宮再次妊娠經陰道試產患者472例的產程觀察與護理》認為能安全經陰道分娩的子宮瘢痕厚度應在1.5~2.5 mm之間。該研究結果顯示,46例陰道試產成功產婦中,瘢痕厚度≥1.5 mm且≤2.5 mm的例數占總例數最多(71.74%),該結果與上述理論相符。此外,陰道試產成功組與試產失敗組的瘢痕厚度差異無統計學意義(P>0.05),這也說明了瘢痕厚度并非決定分娩方式的決定性條件。
陰道分娩過程中,胎兒的大小是其能否順利通過產道的重要因素,胎兒越大則通過產道的阻礙越大,用時越長[9],子宮破裂的風險也相應的提升,極大影響陰道試產的安全性。該研究結果顯示,試產成功組的新生兒體重顯著輕于試產失敗組(P<0.05)。因此,在產婦孕期時醫院就應予以優質的孕期健康宣教,通過瘢痕子宮門診時予以1對1的健康教育、派發健康知識宣傳手冊、鼓勵孕婦及其家屬參加醫院定期組織的孕期知識講座,以幫助孕婦掌握孕期營養管理、體重控制的能力。同時,在鄰近產前應評估產婦對瘢痕子宮妊娠的知識掌握程度與其心理狀態,然后令其正確認識瘢痕子宮認識的注意事項,幫助其樹立分娩信心以提高生產時的依從性。
緊張、焦慮等不良的情緒會導致產婦出現痛閾與子宮收縮能力降低等情況[10],因此在瘢痕子宮再次妊娠陰道試產時,應予以助產士1對1全程連續性助產。該助產方法可以顯著提高產婦分娩時的安全感,通過建立良好、互信的醫患關系來消除產婦的緊張情緒,以提升陰道試產的安全性與成功率。此外,助產士1對1全程連續性助產可在產婦生產過程中的心理變化第一時間予以積極干預,并根據產婦情況提前做好相對應的剖宮產準備、產婦與新生兒搶救準備。
陰道分娩過程中,第一產程時助產士應適時引導產婦飲水、排便、呼吸,同時依據產婦個人意愿選擇自由體位與分娩凳、分娩球等助產工具。此外,助產士還將嚴密監察產婦的腹部瘢痕是否出現壓痛,是否具病理性縮復環以及尿血、陰道不規則出血等現象,對此類子宮破裂的征兆進行及早預判,盡量使發現異常到進行應急干預的時間<30 min。第二產程時助產士應陰道產婦合理應用腹壓,適當放寬會陰側切和陰道助產指征,耐心安撫大聲喊叫的產婦,盡量減少第二產程用時。第三產程時助產士應予以產婦子宮按摩,檢查胎盤是否殘留以及軟產道的完整情況,對撕裂、不良子宮收縮產生的出血第一時間予以縫合、止血干預。產后2 h是產后出血的高發期,因此護理人員在監測產婦生命體征的同時也應持續觀察其子宮收縮、會陰創口等情況,囑咐產婦盡早通過飲食攝取能量,并與新生兒進行早接觸、早吸吮。
綜上所述,剖宮產術后再次妊娠的產婦在決定是否進行陰道試產前,醫生應對其各項身體條件進行充分的評估,不可僅憑單一或少量指標制定方案,應在保障產婦、新生兒生命健康的前提下滿足產婦的陰道試產需求,并在分娩過程中予以優質的助產、護理服務,以提高產婦預后,減少患者的經濟負擔。
[參考文獻]
[1]? 羅鳳梅,魏素花.前次剖宮產后再次妊娠經陰道分娩的管理方式[J].中國生育健康雜志,2017,28(3):259-260,263.
[2]? 陳曉燕,鄧卉,王瑞.孕期風險評估及管理在剖宮產術后再次妊娠分娩方式選擇中的指導意義[J].中國婦幼保健,2017, 32(15):3428-3431.
[3]? 謝育娣,吳芹.剖宮產后再次妊娠孕婦陰道分娩的臨床分析[J].中國婦幼保健,2017,32(10):2082-2084.
[4]? 陳雅頌,袁力,鐘沅月.新產程標準對瘢痕子宮孕婦再次陰道分娩結局的影響[J].廣東醫學,2017,38(22):3473-3474.
[5]? 陳麗華,曾月娥,王璐,等.瘢痕子宮再次妊娠經陰道試產患者472例的產程觀察與護理[J].解放軍護理雜志,2017,34(19):46-48,76.
[6]? 蔡紅俠,劉靜,葉梅景,等.賦能教育應用于剖宮產后再次妊娠孕婦的效果評價[J].解放軍護理雜志,2017,34(9):32-35.
[1]? 王錚,張惠欣.瘢痕子宮再次妊娠經陰道試產的可行性和安全性分析[J].中國婦幼保健,2017,32(24):6136-6139.
[7]? 王安,徐優文,吳曉榮.剖宮產術后瘢痕子宮再次妊娠陰道分娩的可行性研究[J].西部醫學,2017,29(5):666-669.
[8]? 陳麗華,曾月娥,王璐,等.瘢痕子宮再次妊娠經陰道試產患者472例的產程觀察與護理[J].解放軍護理雜志,2017,34(19):46-48,76.
[9]? 舒從愛,張麗容,孔小燕,等.剖宮產后瘢痕子宮妊娠早產經陰道分娩的可行性與安全性[J].海南醫學,2018,29(4):547-549.
[10]? 林小群,韋鳳蓮,梁旭霞,等.臨床護理路徑在剖宮產孕婦再孕分娩過程中的應用和效果評價[J].河北醫學,2017,23(2):337-340.
(收稿日期:2019-04-21)

