老年多發性腔隙性梗死性癡呆的臨床特征及預后
陳 戈 李麗絲 陳 穎 竇 智
湛江中心人民醫院神經內科,廣東 湛江 524037
腔隙性梗死(lacunar infarction),臨床上又稱為腔隙性腦梗死或腔系卒中,是臨床上較為常見的一種疾病,主要患病人群的年齡55~70歲。腔隙性梗死是各種原因導致病人腦組織深部的小動脈與微小動脈出現硬化、部分小動脈及微小動脈出現閉塞,導致局部腦組織因為缺血缺氧而軟化壞死,所以部分研究認為稱腔隙性梗死為微梗死[1]。目前大多數研究人員認為高血壓小動脈硬化是誘發該病的主要原因。而老年多發性腔隙性梗死性癡呆指病人腦內有多個缺血性軟化壞死灶,有語言、感覺方面障礙或偏癱癥狀,同時出現癡呆的癥狀。目前老年多發性腔隙性梗死性癡呆的發病機制尚未完全清楚,導致臨床水平上預防和治療老年多發性腔隙性梗死性癡呆仍有一定困難[2]。本文對老年多發性腔隙性梗死性癡呆的臨床表現與該疾病出現的病程和結局做如下研究。
1 資料與方法
1.1一般資料收集2015-12—2016-11到我院接受治療,經專科醫師確診MRI確診,且符合老年多發性腔隙性梗死性癡呆診斷標準的患者103例為研究對象,男77例,女26例;年齡67~78(64.83±11.47)歲,其中高血壓51例,冠心病33例,糖尿病19例。
1.2診斷標準經臨床實驗室檢查,詢問病史,神經系統檢查,腦MRI檢查結果確診為多發性、腔隙梗死性壞死,并發出現反應遲鈍、智力降低、記憶力減退及其他的癡呆癥狀。使用長谷川癡呆修改量表(HDS)測定患者病變的嚴重程度進行評分,并對老年多發性腔隙性梗死性癡呆病人的病變嚴重程度進行判斷和篩選評分在31~33為正常,評分22~30 為邊緣狀態,評分11~21為癡呆前期,評分0~10分為癡呆[3]。同時排除病人并發多障礙功能衰竭、顱腦損傷、其他腦占位性病變精神異常及智力障礙。
1.3臨床表現患者因急性或亞急性多發性腔隙性腦梗死惡化為多發性腔隙性梗死性癡呆。急性起病42例,亞急性起病61例。其中首發癥狀為短暫性缺血性發作6例,首發癥狀為頭暈頭痛20例,首發癥狀為偏癱(PMM)32例,首發癥狀為語言障礙25例,首發癥狀為手笨拙綜合征11例,首發癥狀為單側眼肌功能減退3例,下肢肌張力增加、走路障礙6例。體格檢查發現出現掌額反射出現陽性54例,腱反射亢進89例,巴賓斯基征和凱爾尼克征陽性16例。
1.4實驗室檢查血脂增高59例,其中主要為膽固醇升高的15例,多發性腔隙性梗死性癡呆病人的膽固醇水平6.1~17.9 mmol/L,平均10.9 mmol/L。主要為甘油三酯升高21例,患者甘油三酯水平1.9~6.0 mmol/L,平均3.92 mmol/L,膽固醇與甘油三酯均升高23例。血糖升高19例,患者血糖水平在7.8~26.1 mmol/L,平均15.7 mmol/L。血流變檢測出現異常29例,聽覺腦干誘發電位檢測出現異常7例。
1.5MRI檢查所有研究對象接受頭部MRI掃描,均發現數量不等,大小不等的腦腔隙梗死性病灶,其大小在4~25 mm,平均6.91 mm,病灶形狀出現圓形、橢圓形、帶狀、半月狀及不規則形狀,陽性率為83.6%。腦腔隙梗死性病灶分布在腦干周圍,基底節周圍、丘腦周圍,放射冠區周圍。某患者典型影像圖見圖1~2。
1.6長谷川癡呆修改量表測定患者均進行長谷川癡呆修改量表(HDS)測定,測定內容主要為定向測定、計算能力測定、識記能力測定、常識測定和記憶能力測定。均接受治療2周后進行長谷川癡呆修改量表(HDS)測定,發現時間回答錯誤18例,地點回答錯誤23例,年齡回答錯誤16例,最近事件回答錯誤31例,出生地回答錯誤5例,物品名稱回答錯誤10例,說明所有研究對象均患有不同程度癡呆。
1.7療效評價若治療后Hachinski、HDS、ADL三項總分與治療前Hachinski、HDS、ADL總分比>0.2則判斷治療效果為顯效;若治療后總分比>0.12,但是<0.2為有效;若治療后總分比<0.12為無效。
1.8治療方法均在常規治療方法上使用納洛酮治療,所有研究對象靜脈注射胞二磷膽堿注射液,劑量為1 000 mg/次,1次/d;阿司匹林腸溶片100 mg/次,1次/d。最后將1 mg納洛酮加入200 mL0.9%的氯化鈉注射液中靜滴,1次/d[4]。
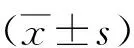
2 結果
2.1治療前后缺血狀況、日常生活能力與智能狀態變化本研究中,老年多發性腔隙性梗死性癡呆的病人在接受治療后Hachinski缺血量表評分低于治療前,長谷川癡呆修改量表評分、日常生活能力(ADL)評分低于治療后,差異均有統計學意義(P<0.05)。見表1。

表1 治療前后缺血狀況、日常生活能力與智能狀態變化
2.2治療效果顯效65例,有效33例,無效5例,總有效率為95.14%。
3 討論
老年人在發生多次腦梗死后,腦腔隙內出現多個梗死病灶,或病人一次發病腦內出現多個梗塞病灶均可稱為老年多發性腦梗死[5-8]。其中多發性腦梗死并發癡呆臨床上最常見的病變是腔隙性梗死后形成的多發性腦梗死性癡呆。主要誘因是腦動脈粥樣硬化或高血壓,腦內小動脈或微小動脈出現血栓后形成局部區域梗死后形成液化性壞死。當這種梗死多次發生時,病人腦內出現較多的液化性壞死,導致病人腦功能降低,最終出現癡呆。有研究人員在對腔隙性梗死病人進行尸檢發現,腔隙性梗死病灶為小的液化性病灶,大小不等,范圍在1~20 mm[9-11]。
老年多發性腦梗死性癡呆由于梗死病灶部位分布的不同,會出現不同的臨床表現。當梗死病灶在腦干時會導致椎基底動脈短暫缺血,出現短暫的失明、語言障礙、吞咽困難、共濟失調等臨床表現[12-15]。當患者雙側大腦受到損傷時,會出現構音困難、吞咽障礙、表情呆板、肢體協調性降低,嚴重的病人出現肌肉震顫[16-17]。蔡望洲等[18-19]通過統計大量老年多發性腦梗死性癡呆發現其共性表現為生活能力降低,記憶力減退,定向力喪失,計算力喪失,大小便失去控制,嚴重的老年多發性腦梗死性癡呆常有多種并發癥。

圖1 溶栓治療前

圖2 溶栓治療后
目前,臨床上針對多發性腦梗死性癡呆的主要治療方法為藥物治療,目前臨床上常用綜合治療方案為傳統病因治療,對癥支持治療與藥物聯合治療同時進行。許多研究人員在綜合治療方案中加入血管活性藥物和抗血栓性藥物能夠一定程度提高藥物治療的療效和較大程度的緩解病人的不良癥狀,但經過長期的臨床治療發現這種治療方案并不能改善病人預后。影響預后的主要因素:(1)阻塞病灶所在的血管直徑大小,其中血管越粗,相對病情越嚴重,疾病預后越差,血管越細,病情相對較輕,疾病預后相對較好。(2)發病速度,研究人員發現發病速度較慢的病人,通過能夠形成側支循環代償供血,在一定程度緩解病情,疾病預后較好。(3)疾病的預后與梗死的數量有關,梗死的數量越多,預后越差,梗死灶越少,病情相對較輕,預后越好[20-21]。研究發現老年多發性腔隙性梗死性癡呆根據梗死灶的部位、數量、起病速度不同,病人臨床表現不同預后也不同。
[1]徐琴,張微微,魏微.腦小血管病的研究進展[J].中國腦血管病雜志,2013,10(10):549-553.
[2]ABUBAKAR S,OKUBADEJO N,OJO O,et al.Relationship between admission serum C-reactive protein and short term outcome following acute ischaemic stroke at a tertiary health institution in Nigeria[J].Niger J Clini Pract,2013,16(3):477-482.
[3]姬衛東,方巖,王經忠.血清纖維蛋白原、同型半胱氨酸及頸動脈斑塊特征與復發性腦梗死的相關性研究[J].中華臨床醫師雜志(電子版),2015,9(11):2 046-2 050.
[4]陳飛,黃勇華.糖化血紅蛋白升高增加卒中患者腦微出血的風險[A].中華醫學會第十八次全國神經病學學術會議論文匯編(下)[C].2015.
[5]FAN F F,HUO Y,WANG X,et al.Effect of enalapril on plasma homocysteine levels in patients with essential hypertension[J].J Zhejiang Univ Sci B,2010,11(8):583-591.
[6]張佩,方珉,趙延欣,等.顱內微出血與腦梗死溶栓后出血的薈萃分析[A].中華醫學會第十八次全國神經病學學術會議論文匯編(下)[C].2015.
[7]路蔚,陳金來,劉懷翔.亞甲基四氫葉酸還原酶C677T基因突變的腦梗死患者輕度血管性認知功能障礙發病情況研究[J].中華老年醫學雜志,2017,36(6):608-612.
[8]李軍,戴艷萍,張春媛,等.急性腦梗死患者甲狀腺激素變化及臨床意義[J].中華地方病學雜志,2017,36(3):223-225.
[9]付文亭,邵長娟,李清,等.腦白質疏松對缺血性腦卒中后早期神經功能惡化的影響[J].中華全科醫師雜志,2017,16(6):448-452.
[10]王偉,宋義周,鄭麗平.老年急性缺血性腦卒中患者合并腦微出血的危險因素[A].中國中藥雜志2015/專集:基層醫療機構從業人員科技論文寫作培訓會議論文集[C].2016.
[11]馮清春,黃達,胡少敏,等.急性腔隙性腦梗死后進展性腦微出血的臨床特征及與腎功能減退的相關性分析[J].中華危重癥醫學雜志(電子版),2017,10(2):87-91.
[12]唐曉娜,楊士斌,王欣,等.丹參川芎嗪聯合丁苯酞治療兒童腦梗死的臨床療效觀察[J].中國醫師進修雜志,2017,40(2):164-166.
[13]亓鵬,趙連友,彭佑華,等.高血壓病患者血漿纖維蛋白原、載脂蛋白和異常形態紅細胞的變化及其與腔隙性梗死的關系[J].高血壓雜志,2013,11(6):376-382.
[14]高聚,姜華,肖展翅.急性期缺血性腦梗塞患者CT與MRI檢查結果比較分析[J].中國CT和MRI雜志,2017,15(3):30-32.
[15]習艷兵.急性腦梗塞患者血清MCP-1、VE-cadherin的水平與神經功能、頸動脈粥樣硬化的相關性[J].海南醫學院學報,2017,23(9):1 272-1 275.
[16]楊馨,繆錦林,夏建國.DWI與SWI在急性期腦梗死合并腦微出血診斷中的應用[J].中國中西醫結合影像學雜志,2017,15(1):55-57.
[17]于代華,李偉,楊倩,等.重組人促紅細胞生成素對急性腦梗塞患者認知障礙的改善作用[J].中華危重癥醫學雜志(電子版),2017,10(2):87-91.
[18]蔡望洲,張燕,陳亮.MRI與CT應用于老年多發性腦梗死病人診斷中的比較分析[J].中國實驗診斷學,2013,17(8):1 463-1 464.
[19]肖雅娟,馮利東.血清維生素D與急性腦梗死及其預后的關系[J].中國醫師進修雜志,2017,40(3):200-203.
[20]YANG J,WONG A,WANG Z,et al.Risk fac-tors for incident dementia after stroke and transient ischemic attack[J].Alzheimers Demen,2015,11(1):16-23.
[21]腦小血管病診治專家共識組.腦小血管病的診治專家共識[J].中華內科雜志,2013,52(10):893-896.

