鈦合金假體表面涂層微孔孔徑和孔隙率對骨整合的影響
周鵬,趙輝,吳宇黎,吳海山,陳宜,丁喆如
(上海長征醫院,上海200003)
鈦合金假體表面涂層微孔孔徑和孔隙率對骨整合的影響
周鵬,趙輝,吳宇黎,吳海山,陳宜,丁喆如
(上海長征醫院,上海200003)
目的 探討鈦合金假體表面涂層微孔孔徑和孔隙率對骨整合的影響。方法 采用3D打印技術打印3種不同微孔孔徑和孔隙率的鈦合金假體,第一種假體表面微孔孔徑(260.5±34.5)μm、孔隙率68.1%,第二種孔徑(553.2±16.7)μm、孔隙率79.2%,第三種孔徑(749.8±15.0)μm、孔隙率89.0%,分別標記為a、b、c型假體。選擇新西蘭大白兔27只,隨機分為A、B、C組各9只,分別將a、b、c型假體植入兔股骨髓腔。術后4、8、12周,每組隨機處死3只,通過Micro CT掃描觀察各組成骨情況并測量骨體積分數(BV/TV)、組織礦物密度(TMD),通過拔出試驗檢測各組最大拔出力。結果 術后4周,各組內植物均在位,微孔內及周圍呈低信號,無明顯沉積骨質;拔出標本僅遠端有少量未成熟骨質,表面多覆蓋纖維結締組織及陳舊血凝塊,處理標本時可輕易洗去;三組BV/TV、TMD及最大拔出力比較差異均無統計學意義(P均>0.05)。術后8周,各組微孔內及周圍均見部分中密度影,為未成熟骨質,A組相對較多;三組拔出標本遠端均有明顯骨質覆蓋,A組假體體部表面可見沉積骨質;三組間BV/TV、TMD比較差異均無統計學意義(P均>0.05),但A組最大拔出力明顯高于B、C組(P均<0.05)。術后12周,各組微孔內及周圍均見高密度影,為沉積骨質,且伸入微孔內部,形成鎖結,A組多于B、C組,無明顯骨溶解;A組整個假體表面均勻覆蓋較多骨質,B、C組遠端和近端可見明顯沉積骨質,但少于A組;A組BV/TV、TMD明顯高于B、C組(P均<0.05);最大拔出力A組>B組>C組,組間兩兩比較P均<0.05。結論 鈦合金假體表面涂層微孔孔徑226~295 μm、孔隙率68.1%有利于促進骨整合,并具有較好的生物力學性能。
全髖關節置換;人工假體;關節假體深層;微孔;骨整合;3D打印技術;兔
全髖關節置換是治療各種終末期髖關節疾病的可靠手段,長期隨訪效果滿意,但部分患者仍然會出現無菌性松動,需要進行二期翻修。生物型全髖關節置換患者的遠期預后與假體的骨整合程度密切相關,對假體的表面進行物理修飾(即制作粗糙面)可促進骨整合。但傳統工藝制作的微孔大小不均,對骨整合最有利的微孔孔徑和孔隙率還存在爭議。3D打印技術區別于傳統的制造業,其首先用計算機輔助設計模型,再以“增材制造”的方式完美復原所設計的產品,可精確制作不同微孔孔徑和孔隙率的假體表面涂層。2016年8~12月,我們利用3D打印技術精確構建鈦合金假體表面微孔涂層,并觀察涂層微孔孔徑和孔隙率對骨整合的影響,旨在探索最有利于骨整合的微孔參數。
1 材料與方法
1.1 材料 選擇健康雄性新西蘭大白兔27只,7~8月齡,體質量2.5~3.0 kg,購自浙江省農業科學院。飼養環境:溫度20~25 ℃,相對濕度40%~70%,自由攝食、飲水。骨科手術器械,上海醫療器械有限公司;WDW-10A型電子萬能試驗機,常州三豐儀器科技有限公司;X-5000型顯微CT(Micro CT),美國NSI公司;M2型3D金屬打印機,德國Concept Laser公司;EVO18型掃描電鏡,德國ZEISS公司。
1.2 3D打印假體設計制作 參考預實驗結果,采用ProE軟件設計長4.85 cm、直徑3.5 mm的圓柱體,遠端1.35 cm表面為光滑區域,近端3.5 cm表面為不同孔徑、孔隙率的微孔涂層,光滑區域預留直徑1.5 mm的圓孔。文件轉化為STL格式,導入3D打印機,使用Ti-6Al-4V粉末進行打印,最終精確構建出三種具有均勻大小微孔涂層的鈦合金假體。經掃描電鏡軟件測量其表征,第一種假體表面微孔孔徑(260.5±34.5)μm、孔隙率68.1%,第二種孔徑(553.2±16.7)μm、孔隙率79.2%,第三種孔徑(749.8±15.0)μm、孔隙率89.0%,分別標記為a、b、c型假體。
1.3 兔股骨假體植入骨整合模型建立 所有大白兔在動物房環境中適應性飼養6天,隨機分為A、B、C組,每組9只。A、B、C組分別于股骨植入a、b、c型假體。具體步驟:三組均采用1%戊巴比妥鈉3 mL/kg耳緣靜脈注射麻醉,仰臥固定于無菌手術臺上,常規鋪巾;取膝關節前正中縱行切口,沿髕骨和髕腱內側緣切開,髕骨翻向外側,顯露膝關節;屈曲膝關節,直視下確定股骨髁間凹前交叉韌帶(ACL)附著點處,于ACL止點上約3 mm處用直徑3.5 mm鉆頭開口,擴髓,生理鹽水沖洗,探查無明顯骨折;取3D打印鈦合金假體沿股骨縱軸敲入,尾端埋入關節面內;活動膝關節見活動度良好,生理鹽水徹底沖洗,縫合關節囊,全層縫合皮膚。術后保溫至麻醉蘇醒后,放回籠中分開飼養,肌注青霉素160萬U/d,連續3天。分別于術后第4、8、12周隨機取出3只,處死后完整取出雙側股骨行相關指標觀察。
1.4 骨整合指標檢測
1.4.1 成骨情況及骨體積分數(BV/TV)、組織礦物質密度(TMD) 采用X-5000型Micro CT掃描各組標本,觀察各組成骨情況。掃描參數:電壓80 kV,電流300 μA,聚焦點24 μm,延遲30 ms,放大27.93倍。設金屬部件最遠端1 cm的區域為感興趣區(ROI),測量BV/TV(閾值二值化后骨體積占總體積的比例)、TMD(當前ROI內閾值二值化后被認定為骨骼部分的骨密度)。
1.4.2 最大拔出力 采用WDW-10A微機控制電子萬能試驗機對各組標本進行拔出試驗。所有標本小心清除股骨髁部骨質,顯露假體遠端光滑部分,貫通預留孔,整個過程避免假體在軸向和側方受力;將自凝牙托粉與牙托水混合,進入面團期后灌入定制鋁合金管內,將股骨插入,保持股骨縱軸與地面水平線垂直,并防止牙托粉黏附在假體表面;牙托粉堅硬期過后,預留孔內穿入直徑1 mm鋼絲繩,并將鋼絲繩和定制鋁合金管與電子萬能試驗機兩端夾具相連接,以0.1 mm/s速度進行加載,行拔出試驗,觀察拔出標本的骨整合情況;采用自帶軟件描記應力-時間曲線,其峰值即為最大拔出力。

2 結果
2.1 各組成骨情況及BV/TV、TMD比較 術后4周,各組內植物均在位,微孔內及周圍呈低信號,無明顯沉積骨質;術后8周,各組微孔內及周圍均見部分中密度影,為未成熟骨質,A組相對較多;術后12周,各組微孔內及周圍均見高密度影,為沉積骨質,且伸入微孔內部,形成鎖結,A組多于B、C組,無明顯骨溶解。各組不同時間BV/TV、TMC比較見表1。
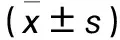
表1 各組不同時間BV/TV、TMC比較
注:與同組術后4周比較,*P<0.05;與同組術后8周比較,#P<0.05;與B、C組同時間比較,△P<0.05。
2.2 各組拔出標本骨整合情況及最大拔出力比較 術后4周,三組拔出標本僅遠端有少量未成熟骨質,表面多覆蓋纖維結締組織及陳舊血凝塊,處理標本時可輕易洗去;術后8周,三組拔出標本遠端均有明顯骨質覆蓋,A組假體體部表面陸續出現沉積骨質;術后12周,A組整個假體表面均勻覆蓋較多骨質,B、C組遠端和近端可見明顯沉積骨質,均較前增多,但少于A組。各組不同時間最大拔出力比較見表2。
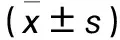
表2 各組不同時間最大拔出力比較
注:與同組術后4周比較,*P<0.05;與同組術后8周比較,#P<0.05;與C組同時間比較,△P<0.05;與B組同時間比較,▲P<0.05。
3 討論
人工全髖關節置換治療終末期髖關節疾病臨床療效滿意可靠,可即刻消除關節疼痛、恢復關節的正常活動功能,被稱為二十世紀醫學史上最成功的手術之一[1]。對于相對年齡較小、骨量較好患者,多傾向于采用生物型的固定方式,其遠期預后跟假體與骨界面的骨整合情況密切相關[2]。因此,通過對假體材料表面處理和修飾,提高假體內植物與周圍骨整合性能已經成為骨科內植物材料領域的研究熱點[3~5]。
假體表面化學修飾主要是指在表面沉積鈣磷酸鹽涂層,但存在成分不穩定、涂層易剝脫、潛在感染風險等缺陷。因此,目前研究多集中于物理修飾,即采用各種方法使假體表面粗糙化,構建出納米級或微米級的微孔。雖然納米級的微孔也能促進成骨基因表達以及骨質在假體表面的沉積,但不同于臨床上要求的“骨長入”,這種現象被稱為“骨長上”[6],不能與假體形成有效的機械鎖結,故目前的研究主要聚焦于構建微米級的微孔。多孔鈦金屬假體的傳統制作方法主要有松裝燒結法、陽極氧化法、有機泡沫浸漬法、漿料發泡法、固態發泡法、自蔓延高溫燒結法、等離子噴涂法等,各有優勢,但共同的缺陷是制作的微孔分布不均勻、孔徑大小不一。目前,對于何種孔徑參數最有利于骨整合還存在爭議。Doi等[7]研究發現,在牙科植入材料表面分別覆蓋孔隙率44%、48%的鈦網修復犬齒,表面覆蓋孔隙率48%的植入材料,植入第2、4周均觀察到更多的新骨形成。Vasconcellos等[8]采用粉末燒結法將三組不同孔徑(180、300、180 μm)和孔隙率(30%、30%、40%)的內植物植入家兔脛骨,術后8周時180 μm孔徑、40%孔隙率假體新骨沉積明顯優于180 μm孔徑、30%孔隙率假體,說明在這個范圍內增加孔徑和孔隙率有利于成骨。Torstrick等[9]制造了三組表面微孔孔徑分別為(284±35)、(341±49)、(416±54)μm的椎間融合器,與光滑椎間融合器相比,這三種微孔椎間融合器均能促進細胞的成骨分化,推測直徑200~508 μm的微孔可能是理想的孔徑參數。受制造工藝精度的限制,產生最大骨整合效能的具體孔徑和孔隙率目前尚無統一標準。
3D打印技術主要通過激光選擇性熔化技術(SLM)或電子束熔化技術(EBM)來實現。由于EBM所使用的粉末顆粒相對較大,制作精度低,故本研究選用了SLM技術。盡管金屬粉末在熔化過程中會黏附周圍粉末,有一定誤差,但前期研究表明將誤差控制在3%左右仍為目前最精確的制造方法。骨長入對孔徑的最低要求為100 μm,孔徑為100~600 μm最有利于骨長入[10]。劉邦定等[11]設計了孔徑為1、2、3 mm的大孔徑部件,植入18只犬的股骨外側髁,發現隨著孔徑的逐漸增大,成骨反而越來越少。因此,隨著孔徑的增大,成骨效應會有一個極點,并不是孔徑越大越好。本研究按梯度設計了三種鈦金屬假體,假體表面所有微孔設計為正八面體結構,孔徑大小為正八面體內切球的直徑,旨在尋求相對最佳孔徑參數。
髖關節處建立骨整合模型的影響因素較多,對涂層要求亦較多。因此,本研究選擇于膝關節處建立鈦合金假體植入的骨整合模型,以減少其他因素對骨整合模型的影響,并利于操作。本研究結果顯示,隨著時間延長,各組骨整合越好,以假體表面微孔孔徑(260.5±34.5)μm、孔隙率68.1%效果最佳。微孔涂層促進骨整合的機制可能為:①多孔涂層增加了假體表面接觸面積,有利于細胞黏附、增殖及分化;②構建的多孔分布均勻,絕對連通,有利于氧氣及營養成分的流動更新;③多孔結構摩擦力大,有利于獲得較好的初始穩定性,骨質沉積入微孔能形成足夠強大的三維機械鎖結,形成理想的骨整合狀態。本研究還發現,拔出標本的骨質沉積多在遠端,其次為近端髁部,均為接觸骨質的一側,這可能與假體遠端在股骨峽部與骨質接觸緊密,近端在髁部相對穩定,且血運豐富有關。有研究發現,微動超過220 μm、間隙超過50 μm時,界面會形成纖維連接,不利于骨整合[12]。提示臨床行全髖關節置換時獲得初始穩定性尤為重要。本研究還發現,骨形態學測量和最大拔出力并不完全對應,骨形態學測量無統計學差異時最大拔出力卻出現統計學差異,說明孔徑和孔隙率的逐漸增大,對生物力學的影響大于對局部成骨反應的影響。通過構建微孔增加假體摩擦力、降低彈性模量的同時,也降低了抗壓能力、抗剪切力,雖然微孔內沉積了骨質,但不能形成足夠多、足夠強大的機械鎖結,依然無法獲得較好的穩定性。本研究C組部分拔出標本近端末梢部分微孔已經塌陷,可能是在動物造模時將假體打入髓腔所致,故當孔隙率接近90%時,此種類型的微孔已不能滿足內植物的力學性能要求。應力刺激亦是影響骨整合的重要因素之一[13]。Branemark等[14]建議,在實現骨質愈合前無載荷,但這僅是基于經驗所提出的。樊瑜波等[15]將鈦釘植入山羊脛骨,并給予不同大小的軸向載荷,結果發現給予10 N載荷骨整合情況優于無載荷和給予20、30 N載荷,并認為合理范圍內的軸向載荷可能有利于骨整合,與Branemark等[14]觀點相悖。因為沒有專門為動物設計的髖關節假體,且施加力學載荷需長期制動,本研究未將力學載荷因素納入考量范圍,后期可另行設計實驗探討不同力學載荷對3D打印鈦合金假體表面微孔涂層整合的影響。
綜上所述,全髖關節置換假體表面涂層微孔孔徑226~295 μm、孔隙率68.1%有利于促進骨整合,并具有較好的生物力學性能。本研究鈦金屬假體設計和手術方式均最大限度模擬臨床,且未進行沉積羥基磷灰石或負載其他生物活性因子的化學改性,排除了混雜因素,單純評價微孔涂層對骨整合的影響具有一定參考意義。今后可在單個假體上行隨機微孔設計,進一步從仿生學角度觀察微孔對骨整合的影響,以便更好地指導假體設計。
[1] Mellon SJ, Liddle AD, Pandit H. Hip replacement: landmark surgery in modern medical history[J]. Maturitas, 2013,75(3):221-226.[2] 賀業騰,閆新峰.人工全髖關節置換髖臼杯和股骨柄假體的選擇及固定方式[J].山東醫藥,2011,51(19):108-109.
[3] Drnovsek N, Novak S, Dragin U, et al. Bioactive glass enhances bone ingrowth into the porous titanium coating on orthopaedic implants[J]. Int Orthop, 2012,36(8):1739-1745.
[4] de Vasconcellos LM, Oliveira FN, Leite Dde O, et al. Novel production method of porous surface Ti samples for biomedical application[J]. J Mater Sci Mater Med, 2012,23(2):357-364.
[5] Tang Z, Xie Y, Yang F, et al. Porous tantalum coatings prepared by vacuum plasma spraying enhance bmscs osteogenic differentiation and bone regeneration in vitro and in vivo[J]. PLoS One, 2013,8(6):e66263.
[6] 王娜,呂武龍,李景輝,等.不同管徑TiO2納米管對小型豬體內種植體的基因表達及骨整合的影響[J].北京口腔醫學,2012,20(2):101-105.
[7] Doi K, Oue H, Morita K, et al. Development of implant/interconnected porous hydroxyapatite complex as new concept graft material[J]. PLoS One, 2012,7(11):e49051.
[8] Vasconcellos LM, Leite DO, Oliveira FN, et al. Evaluation of bone ingrowth into porous titanium implant: histomorphometric analysis in rabbits[J]. Braz Oral Res, 2010,24(4):399-405.
[9] Torstrick FB, Evans NT, Stevens HY, et al. Do surface porosity and pore size influence mechanical properties and cellular response to PEEK[J]. Clin Orthop Relat Res, 2016,474(11):2373-2383.
[10] Hulbert SF, Young FA, Mathews RS, et al. Potential of ceramic materials as permanently implantable skeletal prostheses[J]. J Biomed Mater Res, 1970,4(3):433-456.
[11] 劉邦定,郭征,郝玉琳,等.多孔鈦合金不同孔徑大小對新骨長入的影響[J].現代生物醫學進展,2012,12(9):1601-1604.
[12] Konttinen YT, Zhao D, Beklen A, et al. The microenvironment around total hip replacement prostheses[J]. Clin Orthop Relat Res, 2005(430):28-38.
[13] Puleo DA, Nanci A. Understanding and controlling the bone-implant interface[J]. Biomaterials, 1999,20(23-24):2311-2321.
[14] Branemark PI, Hansson BO, Adell R, et al. Osseointegrated implants in the treatment of the edentulous jaw. Experience from a 10-year period[J]. Scand J Plast Reconstr Surg Suppl, 1977(16):1-132.[15] 樊瑜波,修凱華,董驤,等.力學載荷對骨整合影響的動物實驗研究[J].中國科學:生命科學,2008,39(3):253-260.
Effect of porous coating of titanium alloy prosthesis with different pore size and porosity on osseointegration
ZHOUPeng,ZHAOHui,WUYuli,WUHaishan,CHENYi,DINGZheru
(ShanghaiChangzhengHospital,Shanghai200003,China)
Objective To study the effect of porous coating of titanium alloy prosthesis with different pore size and porosity on osseointegration. Methods Three kinds of titanium alloy prosthesis with different porous surface were manufactured by 3D printing technology. The micropore diameter and the porosity was (260.5±34.5) μm and 68.1% in type a, (553.2±16.7) μm and 79.2% in type b, and (749.8±15.0) μm and 89.0% in type c. Twenty-seven New Zealand white rabbits were randomly divided into three groups, which were group A, group B and group C, and three kinds of prostheses were implanted into the femoral medullary cavity of rabbits. Three rabbits of each group were randomly sacrificed at the end of the fourth, eighth, twelfth weeks after operation. Micro-CT were taken to observe the condition of bone formation of each group, while bone volume fraction (BV/TV) and tissue mineral density (TMD) were measured by Micro-CT, the peak pull-out load of each group was measured by pull-out testing. Results At the fourth week after operation, all of the prostheses were in good position, the area within and around pores showed low signal, and no obvious bone formation was found. Distal parts of prostheses were only covered by little immature osteoid, but most of it was fibrous connective tissue and oboslete blood clot which could be washed away easily. The BV/TV, TMD and peak of pull-out load showed no statistical difference between any two groups (allP>0.05). At the eighth week after operation, the area within and around pores showed medium signal, which was immaturate osteoid, and especially in the group A, which was more than the other two groups. Distal pull-out specimens were all covered by bone in the three groups, and the middle of prostheses of group A also showed bone deposition. The BV/TV and TMD showed no statistical difference between any two groups, but the peak pull-out load of group A was higher than that of group B and group C (allP<0.05). At the twelfth week after operation, the area within and around pores all appeared high density shadow, which was bone deposition, and formed locking junction in three dimension, group A was more than group B and group C, no obvious osteolysis was found. All the parts of prostheses of group A were evenly covered by a lot of bone, the distal and proximal prostheses of group B and group C appeared significant bone formation, but less than that of group A. The BV/TV and TMD of group A was significant higher than that of group B and group C (P<0.05), the peak pull-out load showed statistical difference between every two groups (allP<0.05), and the sequence from high to low was: group A, group B, and group C. Conclusion The porous coating of titanium alloy prosthesis with pore size of 226-295 μm and porosity of 68.1% is the best for enhancing osseointegration, which shows good biomechanical property. Key words: total hip arthroplasty; artificial prosthesis; joint prosthesis coating; micropore; osseointegration; 3D printing technology; rabbits
上海市教育委員會科研創新項目(15ZZ039)。
周鵬(1983-),男,博士研究生,研究方向為關節外科疾病的診斷與治療。E-mail: zhoupeng6141@163.com
吳海山(1963-),男,主任醫師、教授,研究方向為人工關節置換、關節鏡外科及運動醫學。E-mail: drisland@vip.sina.com
10.3969/j.issn.1002-266X.2017.16.004
R687.3
A
1002-266X(2017)16-0012-04
2017-02-05)

