瘢痕子宮再次妊娠經陰道分娩可行性研究
王 倩 沙小龍江蘇省徐州市婦幼保健院九病區,江蘇徐州 221009
?
瘢痕子宮再次妊娠經陰道分娩可行性研究
王倩沙小龍
江蘇省徐州市婦幼保健院九病區,江蘇徐州221009
[摘要]目的探討瘢痕子宮再次妊娠經陰道分娩的可行性及安全性。方法對2015年1~9月在我院住院分娩的瘢痕子宮產婦要求經陰道試產的80例作為研究組,并隨機抽取同期非瘢痕子宮要求陰道分娩的80例作為對照組,進行回顧性分析。結果研究組中55例成功分娩,試產成功率達68.75%;對照組中57例成功分娩,試產成功率達71.25%。兩組均未發生母嬰死亡及子宮破裂等情況,且在產后出血量、新生兒窒息率、產褥感染率等比較,差異均無統計學意義(P>0.05)。結論瘢痕子宮再次妊娠經陰道分娩是可行的,但應嚴密監護,把握好試產條件,較直接采取剖宮產,損傷小、恢復快。
[關鍵詞]瘢痕子宮;再次妊娠;陰道分娩;剖宮產術后陰道試產
分娩方式的選擇,一直是廣大孕產婦臨產時最糾結的問題。醫療大環境及醫患關系的緊張,使得近年來剖宮產率居高不下。但隨著國家二胎政策的放開,越來越多的家庭選擇再迎接一個新的小生命。面對再次分娩,瘢痕子宮的產婦難道一定要再開一刀?頭胎因非產道因素選擇剖宮產,再次分娩仍要選擇剖宮產嗎?國外已經有研究報道指出[1],瘢痕子宮再次妊娠后分娩方式的選擇可以經陰道試產,但是必須密切監護,也應當做好隨時中轉剖宮產的準備。故我院亦在知情同意后、嚴密監護下對愿意選擇陰道試產的瘢痕子宮足月妊娠自2015年1~9月的產婦80例作為研究組,同期隨機非瘢痕子宮80例足月妊娠的產婦作為對照組進行對比分析,探討瘢痕子宮再次妊娠經陰道分娩的可行性。
1 資料與方法
1.1一般資料
選取2015年1~9月在我院住院分娩的瘢痕子宮產婦要求經陰道試產的80例作為研究組,同期隨機非瘢痕子宮產婦80例作為對照組。年齡均在20~40歲,平均(32.8±7.6)歲,孕周37~42周,平均(39.5±2.6)周,均無母體并發癥、無巨大兒、頭盆不稱、病理性妊娠等非瘢痕子宮手術指征。選取的80例研究組中瘢痕子宮均系前次妊娠為子宮下段剖宮產所致,且距離此次妊娠在2~10年。上次術后未發生切口感染、愈合不良等情況。超聲檢查子宮下段厚度>3 mm,且肌層連續均勻無缺損、子宮瘢痕處無胎盤附著。兩組一般資料比較,年齡、孕周等差異均無統計學意義(P>0.05),具有可比性。
1.2方法
1.2.1研究組對瘢痕子宮孕婦入院分娩前詳細詢問前次剖宮產的指征、產時產后恢復情況、有無并發癥、分娩的醫院。對住院后選擇符合陰道試產條件的,詳細與產婦及家屬溝通,根據意愿選擇作為研究組。嚴密監護下待產,時刻監護胎心變化,注意產程進展、宮縮情況,注意子宮瘢痕處有無壓痛、小便及陰道出血情況、產婦生命體征變化,并隨時做好中轉手術及搶救、輸血準備。待胎兒娩出后,注意檢查胎盤胎膜完整情況、宮腔產道有無裂傷、宮縮及陰道出血等情況。
1.2.2對照組同期隨機選取非瘢痕子宮孕婦作為對照組。同時也在嚴密監護下待產,待產過程中監測胎心變化,注意產程變化,若出現手術指征,必要時中轉手術終止妊娠。胎兒娩出后,亦要檢查胎盤胎膜及產道宮縮等的情況。
1.3觀察指標
比較兩組在分娩過程中有無發生先兆子宮破裂及子宮破裂、中轉手術原因,分娩時新生兒Apgar評分,產后陰道出血及產褥感染情況的差異。
1.4統計學方法
采用SPSS19.0統計學軟件進行統計分析。計數資料采用χ2檢驗,計量資料以均數±標準差(±s)表示,采用t檢驗,P<0.05為差異有統計學意義。
2 結果
2.1兩組患者分娩方式比較
研究組其55例成功陰道分娩,胎兒窘迫5例、產程停滯11例、宮縮乏力7例、改變意愿要求手術中轉手術終止妊娠2例,試產成功率達68.75%;對照組中57例成功陰道分娩,胎兒窘迫7例,產程停滯12例、宮縮乏力中轉手術終止妊娠4例,試產成功率達71.25%。根據χ20.05(1)=3.84,在總的試產成功率及中轉手術終止妊娠的原因方面,組間比較差異均無統計學意義(P>0.05),見表1。

表1 兩組患者分娩成功率比較[n(%)]
2.2兩組患者分娩情況比較
兩組均未發生母嬰死亡、子宮破裂、產褥感染等情況;研究組2例發生新生兒窒息,對照組3例發生新生兒窒息,1 min Apgar評分在7分以下,均非重度窒息;無一例發生嚴重產后出血情況。根據t0.05,80=1.990,兩組在產后出血量無明顯差異(P>0.05)。在新生兒窒息、母嬰死亡、子宮破裂、產褥感染方面組間比較差異無統計學意義(P>0.05),見表2。
3 討論
世界衛生組織對剖腹產率設置的警戒線是15%,目前歐美發達國家的剖宮產率維持在5%~20%范圍內,而我國的剖宮產分娩率已經高達40%~50%[2]。面對二胎政策的全面放開,醫院將迎來越來越多的瘢痕子宮妊娠后再次分娩的問題。在此類孕婦選擇分娩方式的時候,部分學者認為為了安全性仍需要采取剖宮產手術。但是,不僅由于既往手術引起盆腹腔粘連增加手術并發癥,而且手術后產婦恢復起來也沒有陰道分娩的快。對于新生兒來說,在分娩過程中經過陰道擠壓,可避免大量肺液潴留所致的濕肺、新生兒呼吸窘迫綜合征等并發癥發生[3]。再者,從經濟方面,再次手術費用也比經陰道分娩多。難道瘢痕子宮再次妊娠后只能選擇手術分娩嗎?越來越多的文獻資料表明,只要充分把握陰道試產的指征、嚴密監護產程變化,瘢痕子宮是可以經陰道分娩的[4,5]。
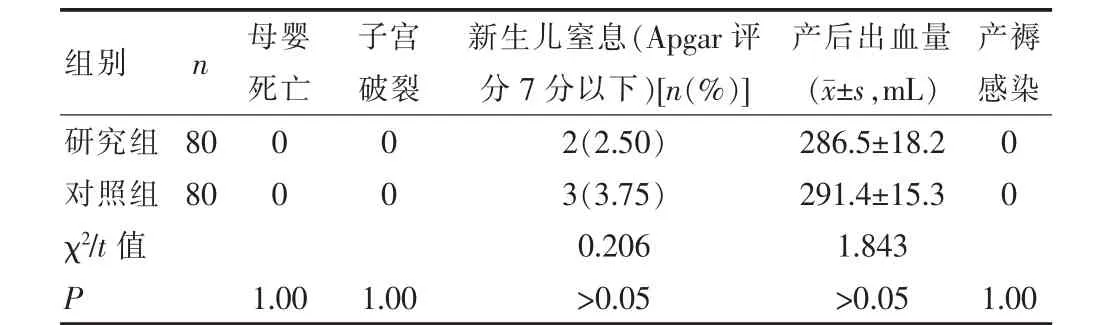
表2 兩組患者分娩情況比較
瘢痕子宮經陰道分娩最大的風險就是子宮破裂,嚴格控制陰道試產指征,才可以減少子宮破裂的可能性。經過國內外多名學者的臨床研究,得出的主要指征:①孕期控制胎兒體重,超聲估計體重≤3500 g。②此次妊娠分娩無非瘢痕子宮手術指征,如多胎妊娠、胎位不正等情況。③前次手術指征非頭盆不稱、產道問題等不適宜陰道分娩者。④前次子宮切口為子宮下段橫切口,非古典式剖宮產所致;上次術后未發生切口感染、愈合不良等情況。超聲檢查子宮下段厚度>3 mm,且肌層連續均勻無缺損、子宮瘢痕處無胎盤附著[6,7]。⑤上次分娩時間且距離此次妊娠在2年以上。⑥孕婦自身沒有合并癥及并發癥,如糖尿病、高血壓、癲癇、心臟病、以及前置胎盤、胎盤植入等。⑦宮頸條件成熟,Bishop評分>3分,不用催產素引產,最好能自然發動宮縮。研究表明,前列腺素雖然常局部使用,但是仍有少部分系統吸收,會削弱子宮瘢痕強健性,容易發生子宮破裂[8,9]。機械性擴張宮頸雖不增加子宮破裂風險,但可能會降低陰道分娩成功率[10,11]。
由于瘢痕子宮再次妊娠產婦再經陰道分娩過程中可能潛在的子宮破裂和胎死宮內等情況,在現代醫療大環境下,醫患雙方的溝通就顯得尤為重要[12]。低估陰道試產中的并發癥,可能造成醫患糾紛。過分強調試產過程中的風險,會使孕婦對陰道分娩失去信心,再次剖宮產機率升高。耐心細致的溝通,減輕瘢痕子宮孕婦面對陰道分娩時的壓力,能讓相當一部分瘢痕子宮孕婦有陰道試產的機會,在一定程度上也可以降低剖宮產分娩率[13]。
對于瘢痕子宮分娩者,在產程中更應當嚴密監護。注意胎心變化,70%以上的子宮破裂伴有胎心率異常[14]。還應注意先兆子宮破裂表現,比如病理性縮復環、血尿。控制宮縮,適當放寬剖宮產指征,做好輸液、輸血以及隨時急診剖宮產的準備,應當在有搶救能力的大型醫院進行分娩[15]。產后注意檢查胎盤、胎膜及宮腔、產道情況,注意陰道出血情況。子宮大量出血可能系宮縮乏力或者子宮破裂所致[16]。選擇分娩鎮痛可因適當的減輕疼痛使更多的瘢痕子宮孕婦選擇陰道分娩,有效的分娩鎮痛并不像想象的那樣掩蓋子宮破裂的癥狀及體征,因為子宮破裂的重要體征是胎心監測異常[17]。
綜上所述,瘢痕子宮再次妊娠經陰道分娩是可行的,相比直接采取剖宮產,其損傷小、恢復快。但也有風險,需要嚴格評估和嚴密監護,把握好試產條件。
[參考文獻]
[1] Deneux-Tharaux C. Women with previous caesarean or other uterine scar:Epidemiological features[J]. J Gynecol Obstet Biol Reprod(Paris),2012,41(8):697-707.
[2]侯桂玉.瘢痕子宮陰道分娩70例臨床分析[J].中國現代藥物應用,2014,8(11):66-67.
[3]李秋蘭,王香玉,張宏玉.剖宮產與順產新生兒窒息復蘇搶救效果分析[J].海南醫學,2011,22(18):135-136.
[4]華海紅,余盧妹.疤痕子宮經陰道分娩的探討和體會[J].河北醫學,2011,17(1):85-86.
[5]李寶香,吳仕元,肖錦艷,等.瘢痕子宮足月妊娠孕婦經陰道分娩可行性探討[J].山東醫藥,2015,55(10):68-69.
[6]楊敏怡.彩色超聲檢測妊娠晚期子宮下段瘢痕厚度對再次剖宮產的臨床意義[J].醫學影像學雜志,2011,21(3):10.
[7]黃勇,方娟.彩色B超在瘢痕子宮妊娠診斷中的應用[J].中國醫學創新,2013,10(3):93-94.
[8]王進,朱玉香.瘢痕子宮再次妊娠剖宮產對母嬰影響及并發癥分析[J].中國婦幼健康研究,2015,2(2):304-306.
[9]崔艷麗.剖宮產后瘢痕子宮妊娠陰道分娩的選擇及分析[J].中國婦產科臨床雜志,2010,11(4):291-292.
[10]谷紅梅.剖宮產術后瘢痕子宮再次妊娠陰道試產的可行性分析[J].中國醫學創新,2014,11(7):125-127.
[11]鐘彩平,鐘偉嬌,劉遠芬,等.疤痕子宮再次妊娠經陰道分娩臨床分析[J].國際醫藥衛生導報,2014,20(13):1940-1941.
[12]李莉,顏建英.瘢痕子宮再次妊娠致子宮破裂危險因素的臨床研究[J].現代婦產科進展,2014,23(2):158-160.
[13]陳誠,常青,王琳.剖宮產術后再次妊娠分娩方式的探討[J].實用婦產科雜志,2012,28(4):278-281.
[14]張素瓊. 689例瘢痕子宮再次妊娠分娩方式的臨床研究[J].中國醫學創新,2014,11(2):44-46.
[15]李晨潔.瘢痕子宮再次妊娠經陰道分娩120例臨床體會[J].中國實用醫藥,2012,31(1):110-111.
[16]胡月蓮.探討瘢痕子宮對妊娠分娩方式的影響[J].中外醫學研究,2014,12(12):126-127.
[17]周圣濤,張力.瘢痕子宮妊娠陰道試產的研究進展[J].中華婦產科雜志,2015,50(4):305-308.(收稿日期:2015-11-03)
The feasibility research on vaginal delivery of re-pregnancy in scarred uterus
WANG Qian SHA Xiaolong
No.9 Ward, the Maternal and Child Health Hospital of Xuzhou City in Jiangsu Province,Xuzhou 221009,China
[Abstract]Objective To investigate the feasibility and safety of vaginal delivery of re-pregnancy in scarred uterus. Methods A total of 80 patients of re-pregnancy with scarred uterus willing to vaginal delivery from January to September 2015 in our hospital were retrospectively analyzed as study group,another 80 patients with normal uterus were se lected randomly from inpatients during the same period as control group. Results 55 patients(68.75%)in study group and 57 patients(71.25%)in control group were successfully delivered. Rupture of uterus,death of maternal and infants were not occurred in both two groups. There was no significant difference between the two groups in achievement ratio,postpartum hemorrhage volume,neonatal asphyxia rate and puerperal infection rate(P>0.05). Conclusion Vaginal delivery of re-pregnancy in scarred uterus is feasible under exact evaluation and close monitor. It is superior with less trauma and quick recovery compared to cesarean delivery.
[Key words]Scarred uterus;Re-pregnancy;Vaginal delivery;Trial of labor after cesarean delivery
[中圖分類號]R714.4
[文獻標識碼]B
[文章編號]1673-9701(2016)03-0041-03

