高熱驚厥患兒外周血NLR和H2S水平變化及與腦損傷的相關性
賀元平, 王 偉
(宜賓市第二人民醫院兒科,四川 宜賓 644000)
高熱驚厥是指小兒在感染性疾病早期因發熱至39℃以上時發生的驚厥,呼吸道感染是引起高熱驚厥的常見誘因[1]。臨床將高熱驚厥分為單純性和復雜性,前者驚厥時間較短,發作次數較少,預后良好,后者可出現持續驚厥,并反復發作,危險性較高,若不及時治療或治療效果不理想會導致患兒發生不可逆的腦損傷[2-3]。若能有效鑒別單純性與復雜性高熱驚厥,及時給予相應的治療,則能有效降低高熱驚厥腦損傷的發生風險。目前的臨床主要以患兒24 h內驚厥發生次數及持續時間判定高熱驚厥類型,缺乏有效的血清學預測指標,因此近年來越來越多的學者致力于尋找鑒別高熱驚厥類型、預測高熱驚厥患兒腦損傷發生的血清學標志物。
中性粒細胞/淋巴細胞比值(Neutrophil lymphocyte ratio,NLR)是一項反映機體炎癥反應的重要指標,可用于多種感染性疾病的診斷及預后預測[4]。硫化氫(Hydrogen sulfide,H2S)是一種氣體信號分子,在神經中樞中經胱硫醚-β-合成酶的催化作用下合成,具有保護腦神經元、維持腦部正常神經功能的作用[5]。既往有研究表明,NLR、H2S對于診斷腦部疾病有一定的參考價值[6-7]。但二者在高熱驚厥患兒腦損傷中的研究較少,對于高熱驚厥類型的鑒別及高熱驚厥患兒腦損傷的預測尚無確切定論,本文探討高熱驚厥患兒NLR、H2S水平變化及腦損傷的相關性,以期為臨床有效鑒別復雜性與單純性高熱驚厥,并為高熱驚厥腦損傷的臨床防治提供參考依據。
1 資料與方法
1.1 一般資料選取2021年1月至2023年1月宜賓市第二人民醫院收治的高熱驚厥患兒共220例,其中男童124例,女童96例;年齡3個月~6歲,平均年齡(3.24±1.31)歲;病程0.25~3 d,平均病程(1.87±0.37) d。220例高熱驚厥患兒中,單純性153例納入單純性組,復雜性67例納入復雜性組。單純性組中男童85例,女童68例;年齡3個月~6歲,平均年齡(3.29±1.27)歲;病程0.25~3 d,平均病程(1.71±0.39) d;復雜性組中男童39例,女童28例;年齡3個月~6歲,平均年齡(3.19±1.35)歲;病程0.25~3 d,平均病程(1.75±0.45) d。同期選取109例高熱無驚厥患兒納入對照組,其中男童59例,女童50例,年齡3個月~6歲,平均年齡(3.24±1.31)歲,病程0.25~3 d,平均病程(1.73±0.42) d。單純性組、復雜性組及對照組患兒的性別、年齡及單純性組與復雜性組的病程比較,差異無統計學意義(P<0.05)。
1.2 納入與排除標準納入標準:(1)符合文獻[8]中高熱驚厥的診斷標準;(2)患兒年齡為3個月~6歲;(3)患兒臨床資料完整;(4)高熱驚厥均為首次發作;(5)患兒家長均簽署知情同意書。排除標準:(1)其他原因引發的驚厥;(2)合并顱內感染者;(3)近期腦部受創傷者;(4)患有其他神經系統疾病者,如癲癇、腦癱等;(5)患有凝血功能障礙者;(6)患有代謝性疾病者;(7)發育遲緩者;(8)合并先天性心臟病、先天性肺發育不全等先天性疾病者。本研究已通過本院醫學倫理委員會審批。
1.3 方法
1.3.1 高熱驚厥分型及腦損傷判定及分組 根據高熱驚厥患兒驚厥發作類型、持續時間及發作次數分型,患兒驚厥全面性發作、持續時間<15 min,且24 h內單次發作,視為單純性高熱驚厥,納入單純性組;患兒驚厥部分性發作、持續時間15~30 min,且24 h內反復發作,視為復雜性高熱驚厥,納入復雜性組[8]。
1.3.2 驚厥性腦損傷診斷標準[9]高驚厥發作后1 d內進行影像學檢查,腦電圖異常或頭顱CT或MRI成像改變;且伴有精神系統癥狀或體征、癲癇發作、精神行為改變等臨床表現。符合上述癥狀的患兒納入腦損傷組,未出現上述癥狀的患兒納入無腦損傷組。
1.3.3 外周血NLR和H2S水平檢測 患兒因高熱驚厥入院后, 采集外周血液樣本4 mL各2份, 1份采用MEK-7222K型全自動血液分析儀(上海聚慕醫療器械有限公司)分析中性粒細胞、淋巴細胞水平,并計算NLR值。另1份血液樣本進行低溫離心(3 500 r/min,8 min)處理,取上層血清,采用比色法檢測H2S水平。試劑盒購于武漢伊萊瑞特生物科技股份有限公司,按照試劑盒說明書操作,并采用PerkinElmer EnVision 多功能酶標儀(英國珀金埃爾默公司)檢測各孔570 nm處吸光度值,根據標準品制作標準曲線計算H2S含量。
1.3.4 臨床資料收集 收集高熱驚厥患兒的臨床資料,包括性別、年齡、體重指數(BMI)、病程、發熱原因、入院時體溫、癲癇家族史、退熱時間。根據患兒入院時血常規結果統計白細胞計數(White bloodmcell count,WBC)、紅細胞計數(Red blood cell count,RBC)、血紅蛋白(Hb)及紅細胞壓積(Hematocrit,HCT)水平。C反應蛋白(C-reactive protein,CRP)、降鈣素原(Procalcitonin,PCT)采用酶聯免疫試劑盒進行檢測,試劑盒均購于上海鈺博生物科技有限公司(CRP貨號:IC-CRP-Ra;PCT貨號:IC-PCT-Ra)。
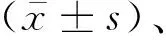
2 結果
2.1 3組患兒外周血NLR和H2S水平比較與對照組比較,單純性組、復雜性組患兒外周血NLR水平升高,H2S水平降低(P<0.05),與單純性組比較,復雜性組患兒外周血NLR水平升高,H2S水平降低(P<0.05)。見表1。
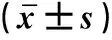
表1 3組患兒外周血NLR和H2S水平比較
2.2 外周血NLR、H2S鑒別單純性及復雜性高熱驚厥ROC分析結果顯示,外周血NLR、H2S單獨檢測及二者聯合檢測鑒別單純性及復雜性高熱驚厥患兒的AUC值(95%CI)分別為0.615(0.547~0.680)、0.731(0.667~0.788)、0.827(0.771~0.875),NLR、H2S聯合檢測的預測效能高于各項單獨檢測(Z=4.488、2.161,P<0.05)。見圖1、表2。
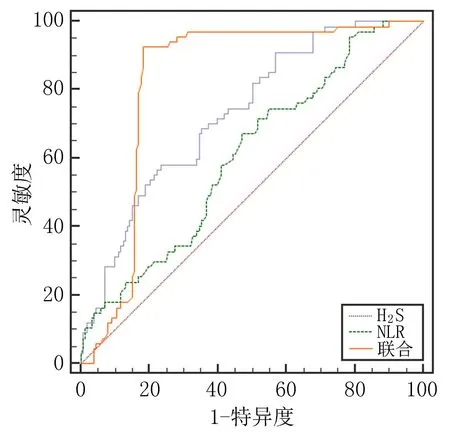
圖1 外周血NLR、H2S對高熱驚厥類型鑒別的ROC曲線圖
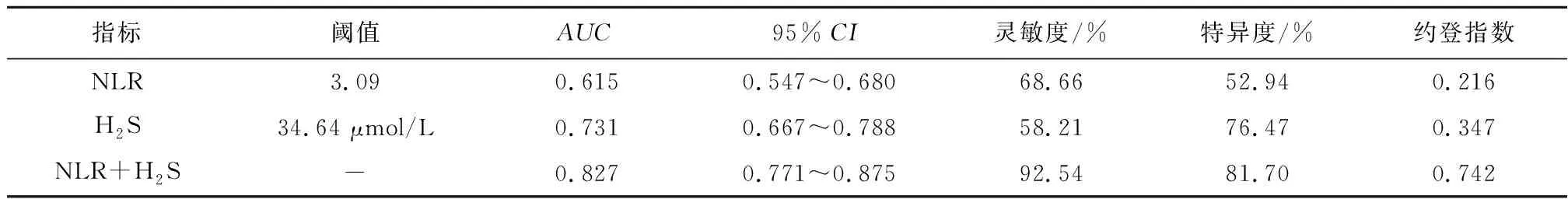
表2 外周血NLR、H2S水平對高熱驚厥類型的鑒別價值
2.3 腦損傷組與無腦損傷組高熱驚厥患兒臨床資料及外周血NLR、H2S水平比較高熱驚厥患兒腦損傷發生率為17.27%(38/220)。兩組患兒性別、年齡、BMI、病程、發熱原因、入院時體溫、癲癇家族史、退熱時間、CRP、PCT、Hb及HCT比較,差異無統計學意義(P>0.05);腦損傷組驚厥時體溫≥40℃、復雜性高熱驚厥、驚厥發作次數≥2次、驚厥持續時間≥15 min例數占比及外周血NLR水平均高于無腦損傷組,H2S水平低于無腦損傷組(P<0.05)。見表3。
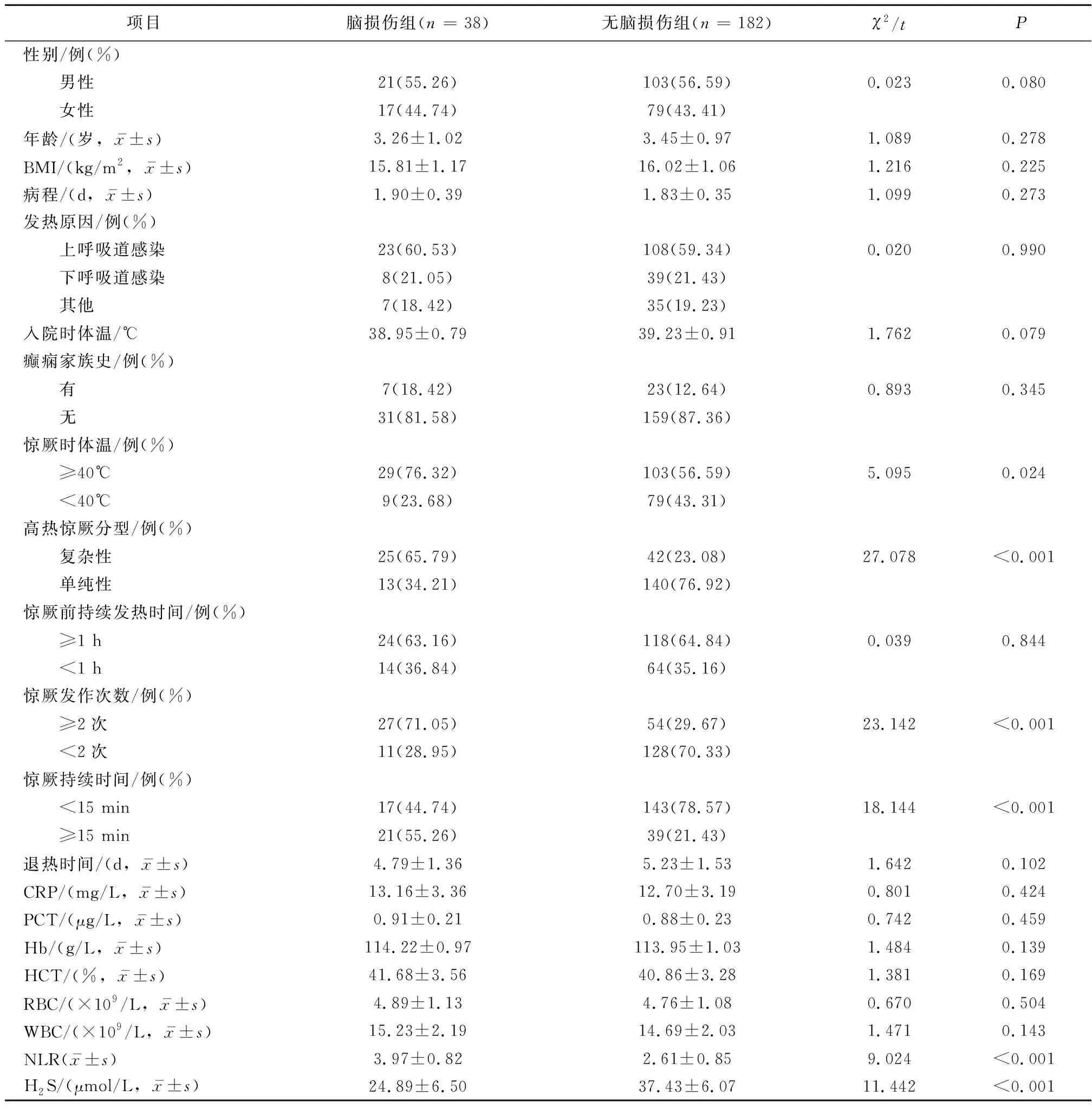
表3 腦損傷組與無腦損傷組患兒臨床資料及外周血NLR、H2S水平比較
2.4 多因素Logistic回歸分析高熱驚厥患兒腦損傷發生的危險因素將驚厥時體溫(≥40℃=1,<40℃=0)、高熱驚厥分型(復雜性=1,單純性=0)、驚厥發作次數(≥2次,<2次)、 驚厥持續時間(≥15 min, <15 min)及連續變量外周血NLR、H2S水平(實測值)為因變量,高熱驚厥患兒有無發生腦損傷作為自變量(發生=1、未發生=0)納入多因素Logistic回歸模型分析,結果顯示:復雜性高熱驚厥、 驚厥發作次數≥2次, 驚厥持續時間≥15 min、 外周血NLR偏高及H2S水平偏低是影響高熱驚厥患兒發生腦損傷的危險因素(P<0.05),見表4。
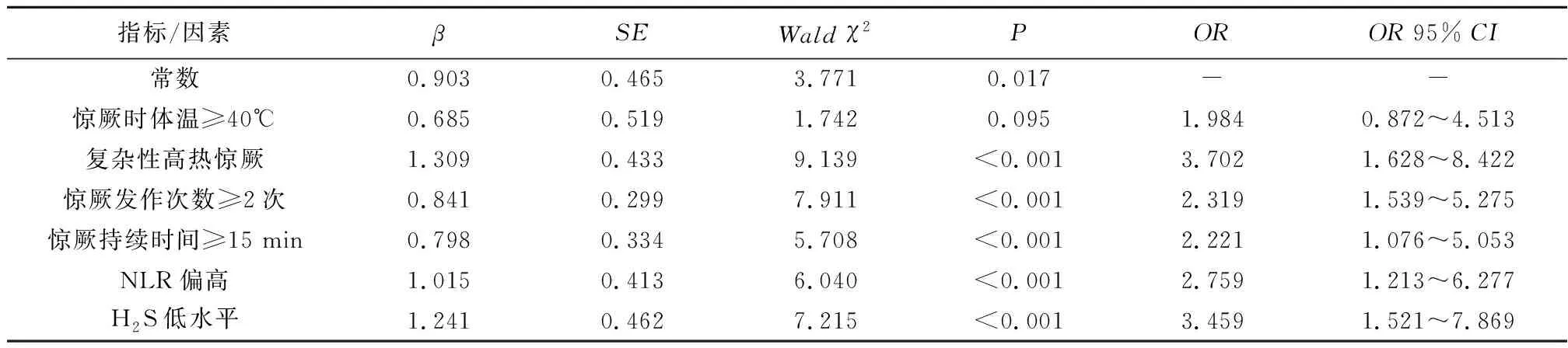
表4 多因素Logistic回歸模型分析患兒高熱驚厥患兒發生腦損傷的危險因素
3 討論
兒童發熱多由細菌或者是病毒感染引起,當體溫超過39℃的高溫時易導致驚厥的發生。高熱驚厥患兒發病年齡普遍較小,由于兒童腦部尚未發育成熟,長時間的高熱使大腦處于氧化應激環境,大腦異常放電,神經元在微弱的電刺激下產生較為強烈的沖動信號,導致神經元去極化,引起驚厥的發生[9-10]。陳潔等[11]的研究表明,NLR對于預測急性腦梗死早期神經功能惡化具有一定的參考價值,但單獨檢測的特異度較低,需同時聯合其他指標以降低誤診情況。研究表明,H2S在大腦神經元系統中具有抗氧化、抗炎、抗凋亡等作用,是繼發性腦損傷的神經保護因子[12]。
中性粒細胞在非特異性細胞免疫系統發揮重要作用,具有趨化作用和吞噬病原微生物、抗感染等作用,淋巴細胞是免疫應答的重要細胞,二者在細胞免疫中均發揮重要作用,NLR較單獨的指標更能反映全身炎癥反應程度[13]。本研究結果表明,單純性及復雜性高熱驚厥患兒外周血NLR水平高于對照組,H2S水平低于對照組,且復雜性高熱驚厥患兒NLR、H2S水平變化更為顯著,提示復雜性高熱驚厥炎癥反應明顯,神經元受損可能更為嚴重。正常人外周血中性粒細胞占比為50%~70%,淋巴細胞占比為20%~40%,高熱驚厥發生時,高熱使機體處于氧化應激狀態,腦組織細胞分泌大量炎性因子,在炎癥物質的刺激下機體中性粒細胞水平升高,淋巴細胞水平降低,由于復雜性高熱驚厥炎癥反應劇烈,因此復雜性高熱驚厥的NLR水平更高[14-15]。H2S能夠促進神經元谷胱甘肽的分泌,有效清除自由基,發揮抗氧化作用,對腦部神經元起到保護作用,同時H2S還能夠通過擴張血管改善腦組織血液循環[16]。本研究結果顯示,復雜性高熱驚厥患兒的NLR水平更高、H2S水平更低,可能是由于該類患兒驚厥發作次數多、發作時間長,腦組織受到多次長時間的刺激,腦部出現缺氧缺血情況更為嚴重,引起神經元受損、凋亡,大量H2S用于清除自由基導致H2S水平進一步降低。為進一步探究外周血NLR、H2S水平在鑒別單純性及復雜性高熱驚厥的應用價值,本研究進行ROC分析,結果表明外周血NLR、H2S聯合檢測鑒別單純性及復雜性高熱驚厥患兒的AUC均高于單獨檢測,提示臨床可結合外周血NLR、H2S水平進行高熱驚厥分型鑒別,重點關注NLR>3.19、H2S<31.64 μmol/L的高熱驚厥患兒,及時鑒別單純性及復雜性高熱驚厥,并及時進行針對性治療,以改善患兒預后。
高熱驚厥反復發作會導致不同程度的腦損傷,從而影響患兒的腦部神經發育。本研究經多因素Logistic回歸模型分析結果顯示,復雜性高熱驚厥、驚厥發作次數≥2次,驚厥持續時間≥15 min、外周血NLR高水平及H2S低水平是影響高熱驚厥患兒發生腦損傷的危險因素,與既往研究中驚厥發生次數多、持續時間長的結果相符[17]。
高熱驚厥腦損傷的發病機制復雜,目前認為與患兒免疫功能及神經功能受損有關,高熱驚厥患兒大腦高頻異常放電,為維持腦神經的正常功能,大腦需增加耗氧量,誘導并釋放大量炎性因子,從而大腦缺血缺氧,引發腦組織損傷[18-19]。NLR反映了機體中性粒細胞及淋巴細胞的平衡狀態,當驚厥發生后免疫系統被激活,釋放大量炎癥介質并引發級聯反應,募集免疫細胞至腦缺血缺氧部位,直接導致神經元損失[20-21]。因此高水平NLR通過劇烈的炎癥反應加重神經元損傷,導致患兒發生腦損傷的風險增加。高熱驚厥患兒腦組織受損失后,神經元凋亡,胱硫醚-β-合成酶合成減少,合成H2S的酶活性降低,胱硫醚-β-合成酶導致對H2S的分泌減少[22]。另有研究表明,高熱驚厥導致的腦損傷可能與腦組織缺血缺氧有關,H2S因清除自由基被消耗,導致高熱驚厥腦損傷患兒H2S水平明顯降低[23]。因此,低水平H2S提示腦組織氧化應激更為嚴重,H2S對神經元的保護作用降低,患兒發生腦損傷的風險升高。由于復雜性高熱驚厥通常病情更為嚴重,驚厥發生次數及發生時間更長,導致腦損傷風險更高。因此,對于復雜性高熱驚厥、驚厥發作次數≥2次,驚厥持續時間≥15 min、外周血NLR高水平及H2S低水平的高風險患兒臨床應給予重點關注,及時給予個體化治療以降低腦損傷風險,減少腦損傷的發生。
綜上所述,高熱驚厥患兒外周血NLR水平升高,H2S水平降低,對于鑒別復雜性和單純性高熱驚厥具有重要的價值,且二者與高熱驚厥患兒腦損傷的發生密切相關,臨床應重點監測NLR、H2S水平,以及時識別復雜性高熱驚厥及腦損傷高風險患兒,給予科學有效的治療以改善臨床結局。

