頸淋巴結核術后復發的影響因素
韓青松 劉佳坤 張磊 李志峰 欒艷超
目前,結核病仍是全世界范圍流行并嚴重威脅人類健康的傳染病[1-2],隨著醫療技術水平不斷提高,結核病治療效果顯著提高,但是復發率未見顯著改善[3-4]。頸部淋巴結結核(cervical tuberculous lymphadenitis,CTL)是最常見的肺外結核,占淋巴系統結核的80%~90%[5-7]。因其易感染、化膿、破潰、遷延不愈等特點,導致其治療較困難,且復發率高。此類患者,一般需要在接受抗結核藥物治療的同時施以手術治療。CTL術后引流不暢,易導致術后遷延不愈、易復發,而臨床上多采用切口放置引流管作為術后常規引流方式和負壓吸引的引流方式,本研究探討不同引流方式對CTL術的療效,并對可能導致CTL術后復發的危險因素進行分析,以提供理論及臨床依據。
1 資料與方法
1.1 一般資料 收集2018年1月至2021年12月在我院進行手術治療,且術后病理確診的CTL患者152例,均于術前已接受規范抗結核治療,隨訪截止時間為2021年12月,且均已經簽署知情同意書,并通過我院倫理委員會審核、批準。152例中,男67例,女85例;年齡9~42歲,中位年齡18歲,其中>60歲87例,≤60歲65例;術中行淋巴結徹底清掃113例,未徹底清掃39例;耐藥結核36例,非耐藥結核116例;營養狀況正常96例,營養不良56例。依據術后引流情況,將給予負壓引流方式的100例患者作為試驗組,將常規放置引流管的引流方式的52例患者作為對照組;依據患者術后復發情況,將患者分為復發組23例和未復發組129例。
1.2 排除標準 (1)合并其他系統嚴重疾病者;(2)不能耐受常規抗癆治療或治療依從性差;(3)自動出院患者;(4)合并厭氧菌感染的傷口。
1.3 術前準備 所有患者術前行抗結核藥物治療2~3周,術前24 h經頸部彩色超聲定位并標記,明確腫大淋巴結范圍及大小。
1.4 手術方式 2組所有CTL患者均在全麻下行淋巴結核病灶清除術,并給予吸除膿液,切除缺損或竇道,清除干酪樣壞死物。
1.5 術后引流 對照組采用多孔硅膠管引流,另行戳口,不經原切口;試驗組采用另行戳口的多孔硅膠管引流,術后硅膠引流管接一次性負壓吸引裝置。
1.6 術后治療 所有患者術后給予常規抗感染、抗結核、止血、切口換藥等對癥治療。
1.7 觀察指標 主要包括患者的年齡、性別、營養狀況、淋巴結清掃程度、耐藥情況、術后復發情況、術后住院時間、換藥次數。(1)術后引流時間:術后拔除負壓引流管之前的帶管總時間;(2)術后引流量:引流總量除以引流天數所得的每日平均引流量;(3)術后切口愈合不良:包括切口感染、延遲愈合、脂肪液化、皮下積液等。

2 結果
2.1 圍術期指標 試驗組術后引流量高于對照組,引流時間、換藥次數和住院時間均顯著低于對照組,差異均有統計學意義(P<0.01)。見表1。
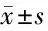
表1 2組圍術期指標比較
2.2 術后并發癥 2組患者術后復發率和術后切口愈合不良發生率比較,差異有統計學意義(P<0.05)。見表2。

表2 2組術后并發癥指標 例(%)
2.3 CTL術后復發情況與臨床特征關系 CTL術后復發與負壓引流情況、淋巴結清掃徹底、是否耐藥結核和營養狀況顯著相關(P<0.05),與年齡、性別無關(P>0.05)。見表3。

表3 CTL術后復發情況與臨床特征關系 例
2.4 影響CTL術后復發的單因素和多因素分析 單因素生存分析結果顯示,患者年齡、性別、營養狀況、引流方式、淋巴結清掃程度、耐藥結核與CTL術后復發有關(P<0.01);進一步將上述因素納入多因素Cox比例風險回歸模型,結果顯示,術后引流方式、手術淋巴結清掃程度、是否為耐藥結核為影響CTL術后復發的獨立因素(P<0.05)。見表4。

表4 影響CTL術后復發的單因素和多因素分析
3 討論
CTL是結核桿菌侵入頸部所引起的特異性感染,大多表現為頸部外側區的無痛性腫塊[8-9]。CTL病灶清除術治療的關鍵在于手術徹底清除病灶,消除死腔,徹底引流,不遺留竇道等[10]。但由于結核菌的生物特性及CTL手術的復雜性導致了復發問題反復存在,本研究顯示CTL病灶清除程度、是否為耐藥結核,是否負壓引流等是導致CTL術后復發的危險因素。
負壓吸引的引流方式在多種手術治療中優于被動引流[11],其主要優點在于能及時引流腔內壞死物質,減少炎性因子的釋放,防止感染發生[12]。另有研究發現,持續負壓引流顯著減少胸壁結核術后切口不良愈合率和術后切口感染率[13]。而本課題組臨床研究發現,CTL術后常規給予橡皮片引流加壓包扎,但術后患者容易出現引流不通暢,易導致切口滲液而引發感染,引流液淤積,導致復發率增高等不良后果。因此,我們將引流方式改為負壓引流后發現,負壓引流方式可顯著增加術后引流量,降低切口愈合不良率和術后復發率,減少患者術后住院時間和術后換藥次數。
本研究分析CTL術后復發與CTL患者臨床病理特征的關系,結果顯示,CTL術后的復發與患者營養狀況、術后引流方式、手術淋巴結清掃程度、是否為耐藥結核顯著相關,與年齡、性別無關;最后將影響CTL術后復發的相關因素進行單因素Cox回歸分析,單因素分析顯示CTL術后復發的影響因素為年齡、性別、營養狀況、術后引流方式、手術淋巴結清掃程度、是否為耐藥結核。多因素Cox分析顯示CTL術后復發的獨立的影響因素為術后引流方式、手術淋巴結清掃程度、是否為耐藥結核。以上研究結果提示,負壓引流方式、徹底的淋巴結清掃、非耐藥結核可顯著降低CTL術后復發并可在一定程度上預測CTL患者的復發情況。
CTL是一種全身消耗性疾病,因此術前患者常伴有低蛋白、貧血等營養不良狀況,約40%的CTL患者患有不同程度的貧血[14],超過40%的CTL患者伴有低蛋白血癥[15],然而合并營養不良的CTL患者大多伴有免疫功能降低[16]。我們的研究也顯示CTL患者營養狀況與術后的復發存在顯著相關,所以,在CTL患者的治療過程中,手術醫師需關注CTL患者營養狀況,對存在低蛋白、貧血等患者給予更多的關注。已有研究表明,對于那些營養狀況較差的CTL患者,給予及時糾正,將顯著減少術后風險,降低復發率[17]。
CTL患者的手術治療過程中,不僅要清除膿液及干酪樣壞死組織,還應該對區域淋巴結做徹底清掃,若對區域淋巴結清掃不徹底,將顯著增加術后復發率[18],本研究結果進一步驗證此結果,手術中徹底的淋巴結清掃顯著降低復發率。
耐藥結核發生率呈上升趨勢[19],且CTL復治患者多存在耐藥現象[20]。而我們的研究同樣顯示,耐藥結核與CTL患者預后顯著相關,因此,在臨床治療中,藥敏試驗將是重要依據,以降低CTL患者術后復發率。
綜上所述,負壓引流方式更為適合CTL術后的引流方式;多種因素均可影響CTL術后復發率,而負壓引流方式、徹底的淋巴結清掃、耐藥結核的合理治療,將可能降低CTL術后復發率。

