不同劑量羅哌卡因在老年關(guān)節(jié)置換手術(shù)中行腰硬聯(lián)合麻醉的效果分析及對(duì)術(shù)后認(rèn)知功能的影響
宋瑞月,吳迪
(首都醫(yī)科大學(xué)附屬北京潞河醫(yī)院麻醉科,北京 101100)
髖關(guān)節(jié)置換術(shù)是人工關(guān)節(jié)假體替換病變關(guān)節(jié),起到重建關(guān)節(jié)功能、矯正畸形等治療效果,是骨折患者常用術(shù)式,廣泛用于老年患者[1]。老年人身體機(jī)能下降,多伴有基礎(chǔ)疾病,對(duì)麻醉、手術(shù)耐受性降低,故術(shù)中對(duì)麻醉要求較高[2]。腰硬聯(lián)合麻醉(combined spinal and epidural anesthesia,CSEA)具有見效快、神經(jīng)阻滯完善、對(duì)呼吸影響小、并發(fā)癥少等優(yōu)勢(shì),是老年關(guān)節(jié)置換術(shù)理想的選擇[3]。羅哌卡因是CSEA常用藥,對(duì)中樞神經(jīng)、心血管毒性小,但羅哌卡因劑量不同,產(chǎn)生麻醉效果不同,對(duì)心血管、中樞神經(jīng)系統(tǒng)產(chǎn)生的影響也存在差異[4]。本研究擬分析不同劑量羅哌卡因在老年髖關(guān)節(jié)置換手術(shù)行CSEA中的應(yīng)用及對(duì)血流動(dòng)力學(xué)、術(shù)后認(rèn)知功能的影響。
1 資料與方法
1.1 一般資料
選取2021年5月至2023年5月于首都醫(yī)科大學(xué)附屬北京潞河醫(yī)院收治的行單側(cè)髖關(guān)節(jié)置換術(shù)的109例老年患者為研究對(duì)象。納入標(biāo)準(zhǔn):(1)符合單側(cè)髖關(guān)節(jié)置換術(shù)指征;(2)年齡60~78歲,美國(guó)麻醉師協(xié)會(huì)(ASA) Ⅰ~Ⅲ級(jí);(3)知情同意。排除標(biāo)準(zhǔn):(1)對(duì)麻醉藥物過敏者;(2)血液系統(tǒng)疾病;(3)精神疾病;(4)椎管內(nèi)穿刺禁忌癥患者;(5)肌力異常者。按不同腰麻用藥量分為A組(n=36)、B組(n=36)和C組(n=37)。本研究經(jīng)本院倫理委員會(huì)批準(zhǔn)。兩組患者性別、年齡、BMI、ASA分級(jí)、骨折類型及手術(shù)時(shí)間等一般資料比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05)。見表1。

表1 各組患者一般資料比較
1.2 方法
進(jìn)入手術(shù)室前建立靜脈通路,在15 min內(nèi)輸入乳酸鈉林格液300~500 mL,于L3-4間隙穿刺,穿刺成功后行蛛網(wǎng)膜下腔穿刺,見腦脊液流出后,于蛛網(wǎng)膜下腔緩慢注入0.5%鹽酸羅哌卡因注射液(耐樂品)A組10 mg、B組12 mg,C組15 mg,退出腰麻針,硬膜外腔向頭側(cè)置入硬膜外導(dǎo)管3~5 cm。退出硬膜外穿刺針,患者取平臥位,調(diào)整手術(shù)床,阻滯平面控制在T8-10。術(shù)中共有42例患者麻醉平面不足,其中A組18例,B組14例,C組10例,于硬膜外導(dǎo)管注入1%羅哌卡因4~6 mL以加強(qiáng)維持麻醉,并記錄硬膜外用藥量。術(shù)中監(jiān)測(cè)生命體征,術(shù)后當(dāng)日給予靜脈自控止痛泵。
1.3 觀察指標(biāo)
1.3.1 麻醉效果及硬膜外用藥量 觀察并記錄感覺、運(yùn)動(dòng)阻滯起效、恢復(fù)時(shí)間及硬膜外用藥量。
1.3.2 疼痛程度 視覺模擬評(píng)分法(VAS)[5]評(píng)估,1~3分為輕度疼痛,4~6分為中度疼痛,7~10分為重度疼痛。
1.3.3 血流動(dòng)力學(xué)指標(biāo) 采用多功能監(jiān)測(cè)儀測(cè)定麻醉前(T0)、麻醉15 min后(T1)、麻醉30 min后(T2)、手術(shù)結(jié)束時(shí)(T3)的平均動(dòng)脈壓(MAP)、心率(HR)、血氧飽和度(SpO2)。
1.3.4 認(rèn)知功能 簡(jiǎn)易智力狀態(tài)檢查量表(MMSE)[6]評(píng)估:30項(xiàng),每項(xiàng)1分,總分30分。分值越低認(rèn)知功能障礙越嚴(yán)重。
1.3.5 不良反應(yīng)情況 記錄惡心嘔吐、尿潴留、寒戰(zhàn)、低血壓、頭暈頭痛發(fā)生情況。
1.4 統(tǒng)計(jì)學(xué)分析
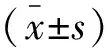
2 結(jié)果
2.1 各組患者感覺、運(yùn)動(dòng)阻滯起效、阻滯時(shí)間和硬膜外用藥量比較
C組及B組感覺、運(yùn)動(dòng)阻滯起效時(shí)間均短于A組(P<0.05);各組感覺、運(yùn)動(dòng)阻滯恢復(fù)時(shí)間比較:C組>B組>A組(P<0.05);各組硬膜外用藥量比較,無統(tǒng)計(jì)學(xué)差異(P>0.05)。見表2。

表2 各組患者感覺、運(yùn)動(dòng)阻滯起效、阻滯時(shí)間和硬膜外用藥量比較
2.2 各組患者VAS評(píng)分比較
術(shù)后4 h、術(shù)后8 h,B組和C組的VAS評(píng)分低于A組(P<0.05),各組術(shù)后12 h、術(shù)后24 h的VAS評(píng)分無統(tǒng)計(jì)學(xué)差異(P>0.05)。見表3。

表3 各組患者VAS評(píng)分比較分)
2.3 各組患者血流動(dòng)力學(xué)指標(biāo)比較
麻醉前(T0),各組患者HR、MAP、SPO2無統(tǒng)計(jì)學(xué)差異(P>0.05)。麻醉開始15 min(T1)、30 min(T2)、麻醉結(jié)束時(shí)(T3),各組HR、MAP比較:C組

表4 各組患者血流動(dòng)力學(xué)指標(biāo)比較
2.4 各組患者M(jìn)MSE評(píng)分比較
術(shù)前,各組患者M(jìn)MSE評(píng)分無統(tǒng)計(jì)學(xué)差異(P>0.05)。手術(shù)結(jié)束時(shí)及術(shù)后24 h,A組和B組MMSE評(píng)分高于C組(P<0.05);術(shù)后1周,各組的MMSE評(píng)分無統(tǒng)計(jì)學(xué)差異(P>0.05)。見表5。

表5 各組患者M(jìn)MSE評(píng)分比較分)
2.5 各組患者術(shù)后不良反應(yīng)發(fā)生情況比較
A組和B組患者術(shù)后不良反應(yīng)發(fā)生率為8.33%和13.89%,低于C組的35.14%(P<0.05),A組和B組患者術(shù)后不良反應(yīng)發(fā)生率比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05)。見表6。

表6 各組患者術(shù)后不良反應(yīng)發(fā)生情況比較[n(%)]
3 討論
近年來,老年骨科疾病患病率升高,而老年患者身體機(jī)能退化,各臟器功能及代償能力不足,肝臟對(duì)藥物代謝能力下降,增加了手術(shù)麻醉風(fēng)險(xiǎn)[7]。且髖關(guān)節(jié)置換術(shù)具有創(chuàng)傷性,可伴有骨水泥反應(yīng),增高麻醉風(fēng)險(xiǎn)[8]。故術(shù)中保證麻醉效果、心肌供氧及生命體征的平穩(wěn)是目前研究的重點(diǎn)。CSEA是臨床應(yīng)用較為廣泛的椎管內(nèi)阻滯技術(shù)[9],可在較短時(shí)間內(nèi)完全阻斷運(yùn)動(dòng)、感覺及交感神經(jīng),減輕應(yīng)激反應(yīng),促進(jìn)內(nèi)環(huán)境穩(wěn)定;并可擴(kuò)張血管,改善下肢血流,提高麻醉安全性[10]。羅哌卡因是酰胺類局麻藥,對(duì)心臟、神經(jīng)毒性小,麻醉效果好,可促進(jìn)運(yùn)動(dòng)、感覺神經(jīng)阻滯分離,且對(duì)心血流量影響較小[11-12]。有學(xué)者[13-14]認(rèn)為,不同劑量羅哌卡因在老年骨科下肢手術(shù)中具有不同麻醉效果,選擇合適劑量可提高療效。本研究顯示,B組和C組感覺、運(yùn)動(dòng)阻滯起效時(shí)間短于A組,感覺、運(yùn)動(dòng)阻滯恢復(fù)時(shí)間長(zhǎng)于A組,B組感覺、運(yùn)動(dòng)阻滯恢復(fù)時(shí)間短于C組,與鄒朝輝等[15]研究相符,說明隨著羅哌卡因的劑量越高,患者感覺、運(yùn)動(dòng)阻滯起效時(shí)間越短,恢復(fù)時(shí)間越長(zhǎng)。分析原因:劑量高的羅哌卡因可在短時(shí)間內(nèi)發(fā)揮麻醉效果,且可促使神經(jīng)動(dòng)作電位閾值改變,使其刺激閾值升高,抑制神經(jīng)沖動(dòng)產(chǎn)生及傳導(dǎo),當(dāng)濃度超過機(jī)體藥物代謝能力后會(huì)蓄積于機(jī)體,致感覺、運(yùn)動(dòng)阻滯恢復(fù)時(shí)間延長(zhǎng)。研究同時(shí)顯示,術(shù)后4 h和術(shù)后8 h,B組和C組的VAS評(píng)分均低于A組,而B組和C組比較無統(tǒng)計(jì)學(xué)差異,提示12 mg、15 mg劑量的羅哌卡因在術(shù)后8 h內(nèi)均可達(dá)到較好的鎮(zhèn)痛效果,但各組術(shù)后12 h和24 h的VAS評(píng)分比較無統(tǒng)計(jì)學(xué)差異,說明10 mg、12 mg、15 mg劑量的羅哌卡因在術(shù)后12 h、24 h均可取得滿意的鎮(zhèn)痛效果。基于此,本研究認(rèn)為,臨床可根據(jù)麻醉質(zhì)量減少麻醉劑量。且研究發(fā)現(xiàn),T1、T2、T3時(shí),B組、C組HR、MAP低于A組,C組患者HR、MAP低于B組,各組T1、T2、T3時(shí)SPO2比較無統(tǒng)計(jì)學(xué)差異,表明10 mg、12 mg劑量的羅哌卡因的在老年髖關(guān)節(jié)置換手術(shù)行CSEA,患者的血流動(dòng)力學(xué)指標(biāo)更加穩(wěn)定。
手術(shù)疼痛會(huì)刺激神經(jīng)元,并對(duì)中樞神經(jīng)、內(nèi)分泌及免疫造成負(fù)面級(jí)聯(lián)反應(yīng),促進(jìn)神經(jīng)元細(xì)胞凋亡,易發(fā)生認(rèn)知功能障礙。老年患者耐受性差、心理素質(zhì)不佳,可出現(xiàn)躁郁不安、抑郁、心肌缺血等癥狀,易誘發(fā)認(rèn)知功能障礙[16]。本研究顯示,手術(shù)結(jié)束時(shí)和術(shù)后24 h,A組、B組MMSE評(píng)分高于C組,A組和B組無差異,各組患者術(shù)后1周的MMSE評(píng)分比較無差異。提示10 mg、12 mg劑量的羅哌卡因?qū)夏牦y關(guān)節(jié)置換術(shù)的患者認(rèn)知功能影響更小,其原因可能是10 mg、12 mg劑量的羅哌卡因可穩(wěn)定血流動(dòng)力學(xué),故對(duì)認(rèn)知功能影響更小。而15 mg劑量的羅哌卡因阻滯范圍較廣,引起的血流動(dòng)力學(xué)波動(dòng)較大,可減慢腦血流速度,降低腦血流量,造成腦血流灌注不足,使腦細(xì)胞活性、代謝率下降,致認(rèn)知功能障礙發(fā)生[17]。此外,A組和B組術(shù)后不良反應(yīng)發(fā)生率為8.33%和13.89%,均低于C組的35.14%,A組和B組術(shù)后不良反應(yīng)發(fā)生率比較無差異,說明10 mg、12 mg劑量的羅哌卡因安全性較好,有利于促進(jìn)術(shù)后恢復(fù)。
綜上,12 mg劑量的羅哌卡因在老年髖關(guān)節(jié)置換手術(shù)行CSEA中的應(yīng)用效果更為理想,對(duì)血流動(dòng)力學(xué)、認(rèn)知功能影響小,值得進(jìn)一步推廣。
 川北醫(yī)學(xué)院學(xué)報(bào)2024年1期
川北醫(yī)學(xué)院學(xué)報(bào)2024年1期
- 川北醫(yī)學(xué)院學(xué)報(bào)的其它文章
- 多感官喚醒干預(yù)對(duì)全麻拔管后患者蘇醒期和并發(fā)癥的影響
- 納布啡與右美托咪定聯(lián)合用藥對(duì)鮮紅斑痣患兒日間光動(dòng)力治療后蘇醒質(zhì)量的影響
- 整體性護(hù)理在腹腔鏡膽囊切除術(shù)手術(shù)室中的應(yīng)用價(jià)值研究
- 路徑式護(hù)理對(duì)卵巢癌術(shù)后患者胃腸功能恢復(fù)及預(yù)后的影響
- 鼓室內(nèi)注射糖皮質(zhì)激素治療突發(fā)性耳聾的療效及影響因素
- PICCO指導(dǎo)液體復(fù)蘇用于重癥肺炎伴感染性休克患者的臨床效果
