胃超聲造影檢查對異位胰腺的診斷效果研究
楊世博 邊莉莉
(1.山陽縣人民醫院內鏡中心,陜西 山陽 726400;2.延安市第二人民醫院超聲科,陜西 延安 716000)
異位胰腺是先天性畸形疾病,臨床在診斷異位胰腺患者時多采用內鏡檢查,可明確病情[1]。有學者[2]提出,胃異位胰腺癥狀不明顯,采用內鏡診斷可見胃內隆起性病灶,將胃鏡檢查用于病理活檢時,取材表淺,所取得的組織學標本不理想,極易與黏膜下腫瘤混淆,增加鑒別難度。超聲造影即增強超聲,是一項能明顯提高超聲診斷的分辨力、敏感性和特異性的技術,可以檢查人體的實質性器官、空腔器官以及腔道。我國常用的超聲造影為第二代造影劑聲諾維,具有很高的安全性[3]。本文探究胃超聲造影檢查對異位胰腺的診斷效果,為臨床實踐提供理論依據。
1 資料與方法
1.1一般資料 選取2018年1月至2022年1月我院收治的胃異位胰腺患者73例。其中男34例,女39例;年齡15~83歲,平均年齡(45.12±4.98)歲。納入標準[4]:資料齊全;認知正常;以相關標準為依據,經手術病理確診為疾病;患者知情同意。排除標準:心肺等重要器官功能障礙;惡性腫瘤;精神異常;急腹癥;不配合研究者。
1.2方法 所有患者均實施內鏡檢查:(1)使用設備包括電子胃鏡(型號:Olympus GF-2000),電子超聲胃鏡(型號:GF-UM2000,生產廠家:日本Olympus公司;),UM-3R微超聲探頭、UM-2R微超聲探頭,超聲內鏡(型號:Olympus EU-M2000),超聲頻率設置為5 MHz、7.5 MHz、12 MHz、20 MHz,Olympus UM-DPI12.25R超聲小探頭,頻率設置12 MHz、20 MHz。(2)實施胃鏡檢查:在檢查前,取利多卡因對咽喉部實施局部麻醉,采用常規內鏡診斷,實施消化道檢查,觀察黏膜下隆起情況,在發現時需留取圖像,對病變位置、大小、表面形態等信息詳細記錄,隨后,使用微探頭超聲內鏡診斷。取胃鏡進鏡,直到黏膜隆起部位,將微探頭超聲內鏡送入,將胃中氣體抽空,取生理鹽水注入,在病變周圍腔隙充滿。緩慢退鏡,直到病變部位,負壓吸引,檢查病變。病變清晰顯示以后,采集圖像,對病變范圍、大小、層次、形態結構進行分析。完成信息采集以后結束檢查。實施超聲造影檢查:(1)使用設備是GE LOGIQE9超聲診斷儀與C1-5凸振探頭,將頻率設置是2.8~5.0 MHz。(2)實施造影檢查:常規掃查胃部,患者需保持舒適體位,并良好配合,切換到實時雙幅造影模式,指導患者采用平靜呼吸,減少干擾,取造影劑注射,啟動計時器,詳細觀察造影動態圖像,持續3 min。自動采集動態造影數據,在機器硬盤中保存。數據定量分析使用儀器自帶時間-強度曲線分析軟件,取得病灶灌注期曲線,使用Gamma參數,取得病灶始增時間、病灶達峰時間、病灶峰值強度。造影劑是SonoVue超聲造影劑(生產廠家:意大利Bracco公司),在使用前與5 mL生理鹽水混合,均勻混合呈乳白色混懸液,在造影過程中,取1.2 mL造影劑經肘部淺靜脈注射,之后取生理鹽水5 mL注入。
1.3觀察指標 詳細統計不同診斷方式的檢出率,分析影像學特點。
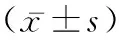
2 結 果
2.1所有患者病變情況分析 73例患者經過手術病理診斷,發病位置如下:胃竇58例(胃竇大彎16例、胃竇后壁18例、胃竇前壁9例、胃竇小彎2例、幽門2例、幽門前區4例、其他7例),十二指腸8例(球部7例、降部1例),竇體交界3例,胃-十二指腸2例,胃竇-十二指腸2例。
2.2診斷符合率分析 超聲造影診斷準確率高于內鏡檢查(P<0.05)。見表1。

表1 診斷符合率分析(n)
2.3超聲造影影像學特點分析 影像學特點分析:多數患者的胰腺表現為局限性腫大、彌漫性腫大。其中局限性腫大表現為橢圓狀,胰腺彌漫性腫大表現為粗條狀。急性水腫型胰腺炎者胰腺實質無回聲或者低回聲,在胰腺邊緣可見清晰輪廓,少數患者胰腺周圍存在液性暗區。對于急性壞死型胰腺炎者,胰腺可見形態不規則,伴隨體積增大,其實質部位可見低回聲,后方回聲出現明顯增強,盆腔中探查可見積液。因胃異位胰腺累及周圍血管,使得血管壁周圍出現低回聲,血流速度下降,胰十二指腸下動脈的血流速度是0.14~0.37 m/s,平均值(0.24±0.04)m/s。
3 討 論
超聲內鏡診斷胃異位胰腺,可清晰觀察胃部結構,結合病變大小、形態、內部回聲、邊緣邊界、起源層次等特征,初步定性黏膜病變,明確疾病。超聲內鏡有效彌補了常規內鏡診斷缺點,提高檢出率,受到患者與醫護人員的青睞[5]。
本文結果顯示,超聲造影診斷準確率高于內鏡檢查(P<0.05)。可見,胃異位胰腺患者使用彩色多普勒超聲影像診斷,可有效檢出疾病,促進患者治療。超聲造影檢查具有較多優點,具有較快的掃描速度、較強的抗干擾能力、敏感性強、預測性強等[13]。
超聲造影檢查掃描速度快,以容積掃描為主;因其具有較強抗干擾能力,可克服氣腹、肥胖、呼吸不均勻等多種因素的干擾,同時,還可將病變胰腺病變狀態、大小、范圍等現象清晰顯示出來。有學者[7]提出,超聲造影可用于異位胰腺、胃腸間質瘤的鑒別診斷,通過觀察粘膜下層病灶、起源、大小等,以及胃黏膜分層,繼而鑒別疾病。胃腸間質瘤以十二指腸、胃部為高發部位,多為混合型、腔外型,形態為類圓形,伴隨潰瘍形成,且強化不均勻且明顯。胃胰腺異位采用超聲造影診斷,其特征如下:以十二指腸、胃竇為高發部位,在粘膜下,且形態以卵圓形為主,或者相對平坦,與胃腸道平行,生長于腔內,正常胃腸道與基底組織缺乏清晰邊界,大小0.4~2.1cm。胃胰腺癌患者超聲造影影像學特征表現為“中央臍凹征”,病理基礎為成熟胰腺先跑組織通過分泌黏液,在擴張導管中排出,繼而引起臍凹征。
本文結果顯示,73例患者中,病灶內部回聲為均勻且低回聲者50例,病理顯示主要為正常胰腺泡組織。8例患者病灶中可見管樣結構,其病理顯示胰腺導管殘留擴張。不均勻且低回聲患者15例,病理主要為增生平滑肌、胰腺導管,少數患者存在胰腺腺泡。
綜上,胃異位胰腺患者可使用超聲造影,有效檢出疾病,具有較高的診斷準確率,促進疾病的治療,對患者具有重要意義,可廣泛應用于臨床。

