非小細胞肺癌患者認知功能和生命質量的影響因素分析
王尚虎 閔旭紅 宋彪 宋奇隆 王杰 曾嶸 盛蕾
肺癌是中國發病率和死亡率第一的惡性腫瘤[1],其中非小細胞肺癌(non small cell lung cancer,NSCLC)約占80%~85%[2],隨著醫學技術的不斷進步,肺癌患者生存期有所延長,但健康的喪失和治療相關不良反應的發生,對身體和心理造成損害,不同程度影響了患者的認知功能和生命質量[3]。本研究選取141例非小細胞肺癌患者作為研究對象,進一步分析其認知功能障礙和生命質量的影響因素,探索其內在特征,有助于進一步改善非小細胞肺癌患者的認知功能和生命質量,提高治療的依從性,為高效的管理患者提供有效的理論依據。
資料與方法
一、一般資料
選取2019年12月-2021年8月安徽省胸科醫院診治的141例非小細胞肺癌患者作為研究對象,受試者均知情同意,本研究經院倫理委員會批準(K2020-009)。納入標準:①組織或病理學檢查確診為非小細胞肺癌;②標準肺癌治療模式;③具有良好的聽、讀寫和溝通能力;④視力或矯正視力正常,聽力可,右力手,完全配合檢查;⑤無語言、智力障礙,長期失眠、長期焦慮等。排除標準:①合并阿爾茨海默病、精神類疾病(如精神分裂癥、抑郁癥、躁狂癥等);②合并嚴重的器質性疾病;③既往或現在有腦血管意外;④使用影響腦認知功能的藥物如美金剛、神經節苷脂、吡拉西坦等。
二、方法
在安靜、舒適的環境下由專人測試。MMSE量表主要包括5個方面:定向力(時間定向、地點定向)、記憶力(語言即刻記憶、延遲記憶)、注意力及計算力、回憶能力、語言能力。共30小題,總分為30分,得分越高表示認知功能越好,分數<27分為認知功能障礙。EORTC QLQ-C30生命質量調查問卷[4],分為15個領域,有5個功能領域(軀體、角色、情緒、認知和社會功能)、3個癥狀領域(疲勞、惡心嘔吐、疼痛)、1個總健康狀況領域條目及6個單一條目(氣促、失眠、食欲缺乏、便秘、腹瀉、經濟困難)。將各個領域所包括的條目得分相加并除以所包括的條目數即可得到該領域的粗分,通過線性公式轉化為0~100的標準分。
三、統計學方法
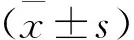
結 果
一、141例NSCLC患者發生認知功能障礙影響因素的單因素分析
年齡、教育程度、腦病灶放療、體育鍛煉、合并基礎疾病在患者的認知功能障礙發生情況下比較,差異均有統計學意義(P<0.05);性別、病理類型、貧血程度、病情知曉、化療周期、治療方式、胸部放療差異均無統計學意義(P>0.05)(見表1)。

表1 NSCLC患者發生認知功能障礙影響因素的單因素分析[n(%)]
二、141例NSCLC患者MMSE評分子項目結果
認知功能障礙患者的定向力、記憶力、注意和計算力、回憶能力、語言能力均低于認知功能正常患者(P<0.05)(見表2)。
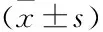
表2 NSCLC患者MMSE評分子項目結果比較
三、NSCLC患者影響認知功能障礙的多因素Logistic回歸分析
以NCSLC患者是否發生認知功能障礙作為因變量,各因素的具體賦值情況如下:年齡(<60歲=0,≥60歲=1),教育程度(文盲=0,小學=1,初中=2,高中及以上=3),腦病灶放療(無=0,有=1),體育鍛煉(不鍛煉=0,鍛煉=1),基礎疾病(無=0,有=1)。以影響NSCLC患者認知功能障礙的相關因素(包括年齡、教育程度、腦病灶放療、體育鍛煉、基礎疾病)作為自變量,多因素Logistic回歸分析,結果顯示:年齡≥60歲、有基礎疾病是NSCLC患者發生認知功能障礙的危險因素(P<0.05),教育年限長、適當體育鍛煉是NSCLC患者發生認知功能障礙的保護因素(P<0.05)(見表3)。

表3 NSCLC患者影響認知功能障礙的多因素Logistic回歸分析
四、NSCLC患者EORTC QLQ-C30生命質量各領域得分情況
在QLQ-C30的5個功能領域中,社會功能領域得分較低[(79.905±15.876)分],情緒功能領域得分較高[(82.684±14.976)分];在3個癥狀領域中,疲倦得分較高[(51.143±15.138)分];在6個單項指標中,經濟困難較為嚴重[(57.683±22.847)分](見表4)。

表4 NSCLC患者EORTC QLQ-C30生命質量各領域得分情況(分)
五、NSCLC患者生命質量影響因素分析
以患者一般臨床資料作為自變量,生命質量各領域得分為因變量進行多元線性回歸分析,篩選每個領域得分的影響因素。結果顯示年齡大的患者軀體功能、角色功能、情緒功能得分較低,疲倦、惡心嘔吐、失眠、腹瀉得分高,生命質量較差(均P<0.05);教育程度低的患者情緒功能得分低,疼痛、腹瀉和經濟困難情況得分較高,生命質量較差(均P<0.05);貧血患者軀體功能和角色功能得分較低,失眠得分較高,生命質量較差(均P<0.05);病情知曉的患者便秘方面得分較高,生命質量較差(均P<0.05);化療周期長的患者社會功能和總體健康情況得分較低,便秘得分情況較高,生命質量較差(均P<0.05);合并基礎疾病患者的角色功能、情緒功能和總體健康情況得分較低,疲倦、食欲下降和腹瀉得分較高,生命質量較差(均P<0.05);腦病灶放療的患者社會功能得分較低,失眠和腹瀉得分較高,生命質量較差(均P<0.05)(見表5)。

表5 NSCLC患者生命質量影響因素的多元線性回歸分析結果
討 論
認知功能障礙在腫瘤患者中得到了廣泛的研究,特別是化療相關的認知功能障礙,這種現象被稱為“化學腦”或“化學霧”[5]。研究[6]表明腦白質網絡局部和整體的改變與NSCLC患者的認知和情緒改變有關,NCSLC患者中大腦網絡拓撲特征的破壞可能是認知和情緒受損的基礎。國內學者[7]通過MRI也發現了NSCLC患者右腦中央后回及頂葉上回腦皮質體積明顯萎縮,與認知功能改變有一定關系。
本研究發現141例治療后NSCLC患者中,78例出現認知功能障礙,發生率為55.32%。老年NSCLC患者整體認知功能較年輕患者下降,隨著年齡的增長,腦功能發生退化,而放化療等會進一步損傷腦組織,導致老年患者容易發生認知功能障礙[5]。有證據[6]表明免疫相關改變也可導致衰老,出現了神經退行性疾病。免疫衰老的特征是對抗原的反應降低,慢性炎癥狀態相關的衰老細胞數量增加、細胞老化等。合并糖尿病、高血壓等慢性病會增加認知功能障礙患病率,可能是因為加速大腦老化、海馬神經元退行性變、代謝紊亂、腦白質病變等[8-10]。T淋巴細胞計數在肺癌認知功能障礙的患者中較低,B細胞和NK細胞與認知功能關系不大,這些現象提示老年非小細胞肺癌患者的臨床特征與免疫狀態密切相關[11],但腦損傷和免疫衰老對癌癥患者相關認知功能障礙的風險因素和免疫衰老相關的生物標記物尚不清楚。
本研究提示體育鍛煉的NSCLC患者認知功能損害更輕,與任可欣[12]報道一致,可能是因為體育鍛煉有助于促進機體新陳代謝,提高腦組織的供氧量,改善腦組織的功能,增強認知功能相關的腦神經元的連接[13],體育鍛煉延緩老年人認知功能衰退的正向效應也被廣泛證實[14]。腦病灶放療后的NSCLC患者認知功能損害較未行腦病灶放療患者明顯,有腦轉移和無腦轉移的患者都有認知功能障礙,但前者可能與腦病灶放療更直接相關,后者可能與疾病本身和自尊心理有關[15]。文獻[16]報道90%腦轉移瘤患者接受腦病灶放療前大多有認知功能障礙,因此避免治療相關導致的認知功能障礙副作用至關重要。腦轉移灶的體積比有無腦轉移和轉移灶的數目更能預測認知功能障礙[17],靶向藥物對腦病灶的療效也可能影響認知功能,值得進一步研究。
肺癌患者的生命質量受諸多因素影響,本研究發現年齡大、教育程度低、貧血、病情知曉、化療周期長、合并其它疾病、腦轉移灶放療的患者的生命質量較差,與賈雅麗[3]報道大致相同。年齡與患者生命質量呈負相關,可能是老年患者各項機體功能退化,對疾病及治療反應的耐受性差,導致生命質量下降。對于合并其它疾病的患者總體健康狀況較差,與文獻[18]報道一致。此外教育程度、貧血、病情知曉、化療周期也與生命質量關系密切,需要進一步深入探索和研究。
綜上所述,NSCLC患者治療過程中超過一半患者發生不同程度認知功能障礙,認知功能障礙的發生與年齡、基礎疾病、運動鍛煉情況、腦病灶放療、教育程度等有一定關系。與生命質量密切相關的因素包括年齡、教育程度、貧血、病情知曉、化療周期、合并其它疾病、腦轉移灶放療。值得注意的是患者在決策治療時可能對放射治療具有一定的恐慌心理,但本研究顯示胸部放療并未導致認知功能障礙和生命質量下降,因此在抗腫瘤治療的同時除了關注延長生存時間外,還應重視患者的認知功能和生命質量的篩查,進而及時采取有效的措施干預和康復訓練,便于高效管理患者。

