產后疲勞變化趨勢及影響因素的前瞻性縱向研究
徐鳳霞 鄔燕平 郭玲玲
(首都醫科大學宣武醫院婦產科,北京 100053)
產后疲勞(postpartum/postnatal fatigue,PPF)是一種強烈的、持續的疲憊感,伴隨著體力和腦力的下降,對產婦的生理、心理方面造成了嚴重的負面影響[1-2]。研究發現,加拿大、日本及美國女性產后疲勞發生率分別高達55.0%[3]、62%[4]和76.0%[5],我國女性產后疲勞發生率則高達 88.6%[6]。產后疲勞是產后抑郁、泌乳發動延遲的重要危險因素[7-9]。目前,國內外關于產后疲勞的研究主要是橫斷面研究,僅關注某一時間點產婦的疲勞水平,忽視了產后疲勞是一個復雜的、動態變化的過程[10-12]。因此,本研究擬通過前瞻性縱向研究方法,通過不同時間點、多次隨訪的方式關注產后疲勞的時間變化趨勢,分析不同階段產婦的產后疲勞特征及影響因素,為實施針對性產后疲勞管理策略提供理論依據。
1 資料與方法
1.1一般資料 采用方便抽樣法于2020年8-12月,調查我院產婦的產后疲勞及嬰兒睡眠問題現況。樣本納入標準:(1)足月新生兒。(2)嬰兒1 min、5 min、10 min Apgar評分均為10分。(3)產婦無認知障礙及語言溝通障礙、自愿參加本研究。(4)母嬰同室;出院后母嬰同住。排除標準:新生兒出生時發生窒息、出生后轉入新生兒監護室或轉院、器械助產產婦、試產失敗轉剖宮產產婦。剔除標準:未完成全部隨訪,入組后不配合隨訪者。所有參與調查的產婦均簽署了知情同意書,且本研究得到了首都醫科大學宣武醫院倫理委員會的倫理審核(倫理號:臨研審【2020】148)。
1.2研究工具
1.2.1一般資料問卷 根據文獻回顧結果由課題組自行設計,主要包括產婦年齡、文化程度、經濟狀況、妊娠合并癥、產次、孕次、分娩方式(藥物鎮痛分娩/非藥物鎮痛分娩)、傷口類型(剖宮產腹部傷口/無/側切/I°裂傷/II°裂傷/III°裂傷)、總產程時間、產后出血量、嬰兒情況(足月兒/早產兒)、嬰兒出生體質量、喂養方式(混合喂養/純母乳喂養/人工喂養)、嬰兒啼哭情況等。
1.2.2多維疲勞量表(multidimensional fatigue inventory,MFI-20) 源量表由Smets等[13]編制用于測量受試者的疲勞情況。該量表由20個條目組成,共5個維度,包括一般性疲勞、軀體疲勞、活動減少,動力下降以及腦力疲勞,每個維度包含4個條目。疲勞表述的正向計分,不疲勞表述的反向計分,每個條目用 Likert 5級評分:完全不符合為1分,比較不符合為2分,介于符合與不符合之間為3分,比較符合為4分,完全符合為5分。量表總分為20~100分,每個維度的得分反映疲勞的嚴重程度,分數越高表示疲勞程度越高。該量表已被證實具有較高的信效度[14-15],本研究該量表的Cronbach′s α系數為0.953。
1.3資料收集方法 選擇責任護士為本研究調查員,均為工作3年以上的助產士,并對其進行集中的培訓,培訓內容包括:研究的目的、產婦及嬰兒的納入排除標準、問卷填寫的標準化流程,要求發放問卷前助產士充分了解產婦的生產經過,以隨時應答產婦的疑問(產后出血量、產程時長等)。運用專業的網絡問卷軟件生成本研究問卷鏈接,調查員通過微信平臺將問卷鏈接發放至符合納入標準的產婦進行問卷的填寫;本研究首次完成122例產婦的資料收集,而后分別在產后1周、2周、6周再次發送問卷,共17例產婦未完成隨訪,其原因如下:2例因嬰兒哭鬧頻繁無法繼續參與調查;4例因嬰兒出院后住其它醫院;3例因產褥期感染/產后貧血等原因再次住院退出本研究;5例自動退出本研究;3例聯系方式更換無法聯系,最終共105例產婦完成4個時間點的隨訪,見圖1。
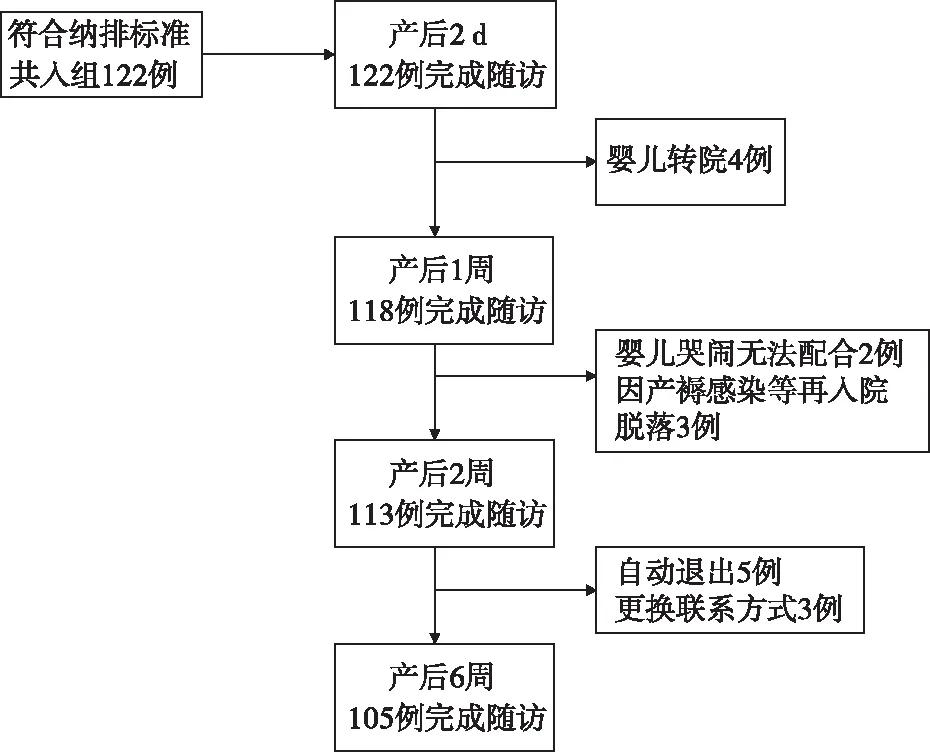
圖1 隨訪者失訪流程圖
2 結果
2.1產婦隨訪完成情況 本研究初步共入組產婦122例,產后第2天共122例產婦完成問卷調查;產后1周共有118例產婦完成第2次問卷收集;產后2周共有113例產婦完成第3次問卷調查;產后6周105例產婦完成最后一次問卷調查。共105例產婦完成4次隨訪并納入最終研究,失訪率為7.62%。產婦年齡25~40(32.72±3.85)歲,其中剖宮產產婦40例,自然分娩產婦65例,其它一般資料,見表1。
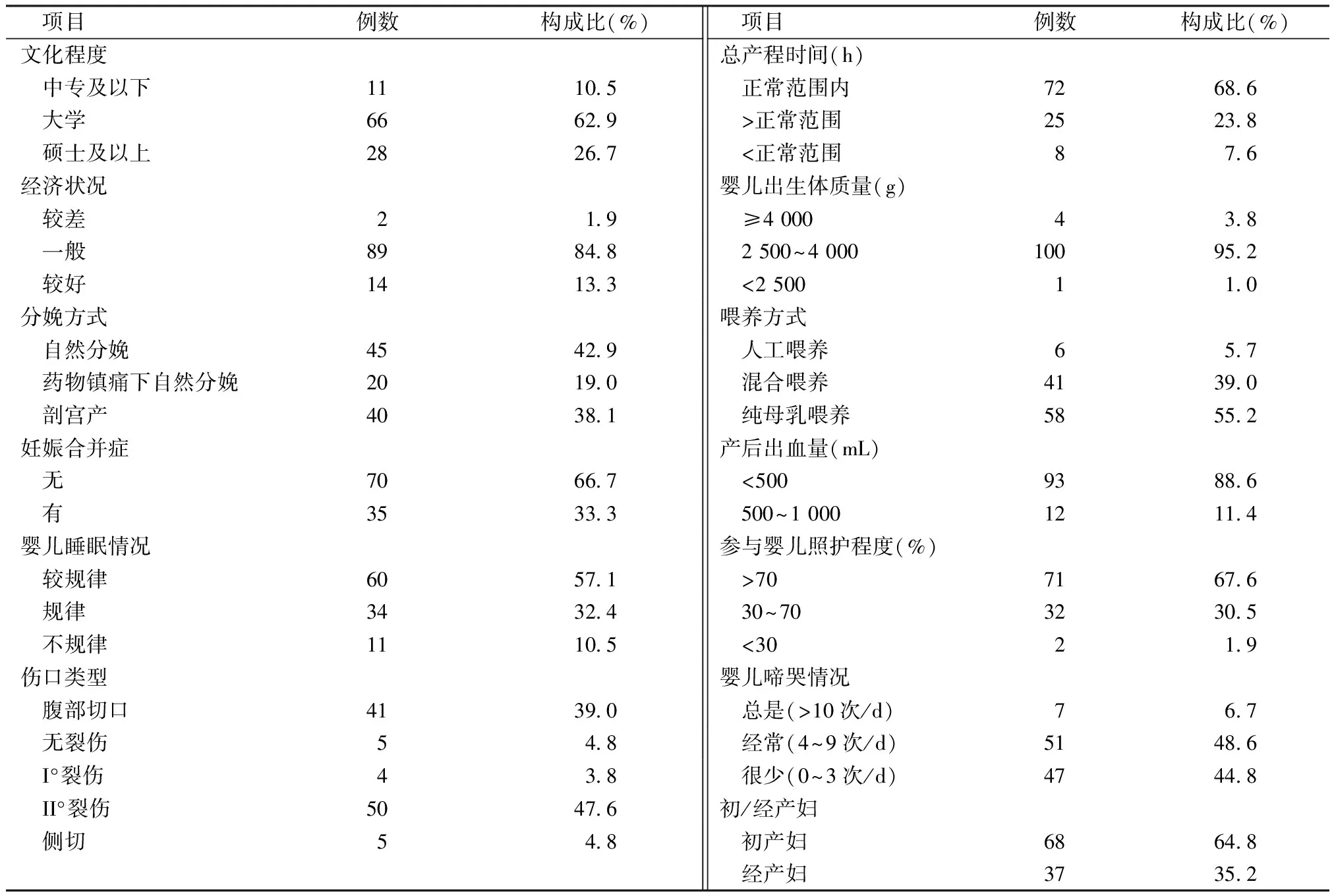
表1 產婦一般資料(n=105)
2.2產后不同時期MFI-20總分及各維度得分情況 產后第2天疲勞總得分為(51.36±9.60),產后1周疲勞總得分為(50.76±10.60),產后2周疲勞總得分為(50.91±9.82),產后6周疲勞總得分為(51.44±10.05),產后不同時期疲勞得分比較差異有統計學意義(F=0.008,P<0.05),見表2;變化趨勢,見圖2(掃二維碼可見)。

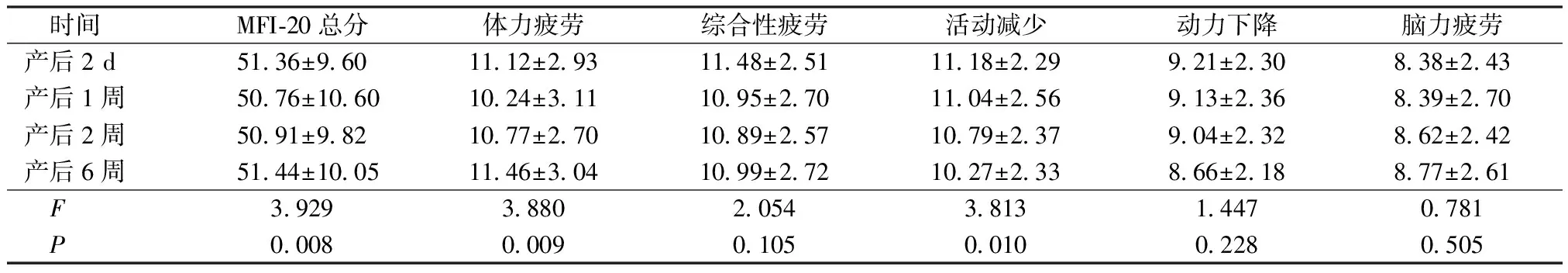
表2 產后不同時期MFI-20總分及各維度得分情況
2.3不同時期產后疲勞的影響因素分析 分別以產后2天、產后1周、產后2周、產后6周的疲勞總得分為因變量、護士人口學特征資料為自變量進行多元線性回歸分析(α入=0.05,α出=0.10),自變量賦值方法,見表3。產后出血量、嬰兒啼哭情況、嬰兒睡眠狀況進入了產后2天疲勞總得分影響因素模型(F1=3.626,P<0.05);傷口類型、嬰兒啼哭情況、嬰兒睡眠狀況進入了產后1周疲勞總得分影響因素方程模型(F2=2.324,P<0.05);嬰兒啼哭、參與照護程度進入了產后2周疲勞總得分影響因素方程模型(F3=2.619,P<0.05);出生體重、喂養方式、嬰兒啼哭進入了產后6周疲勞總得分影響因素方程模型(F4=3.900,P<0.05),見表4。

表3 自變量賦值方法
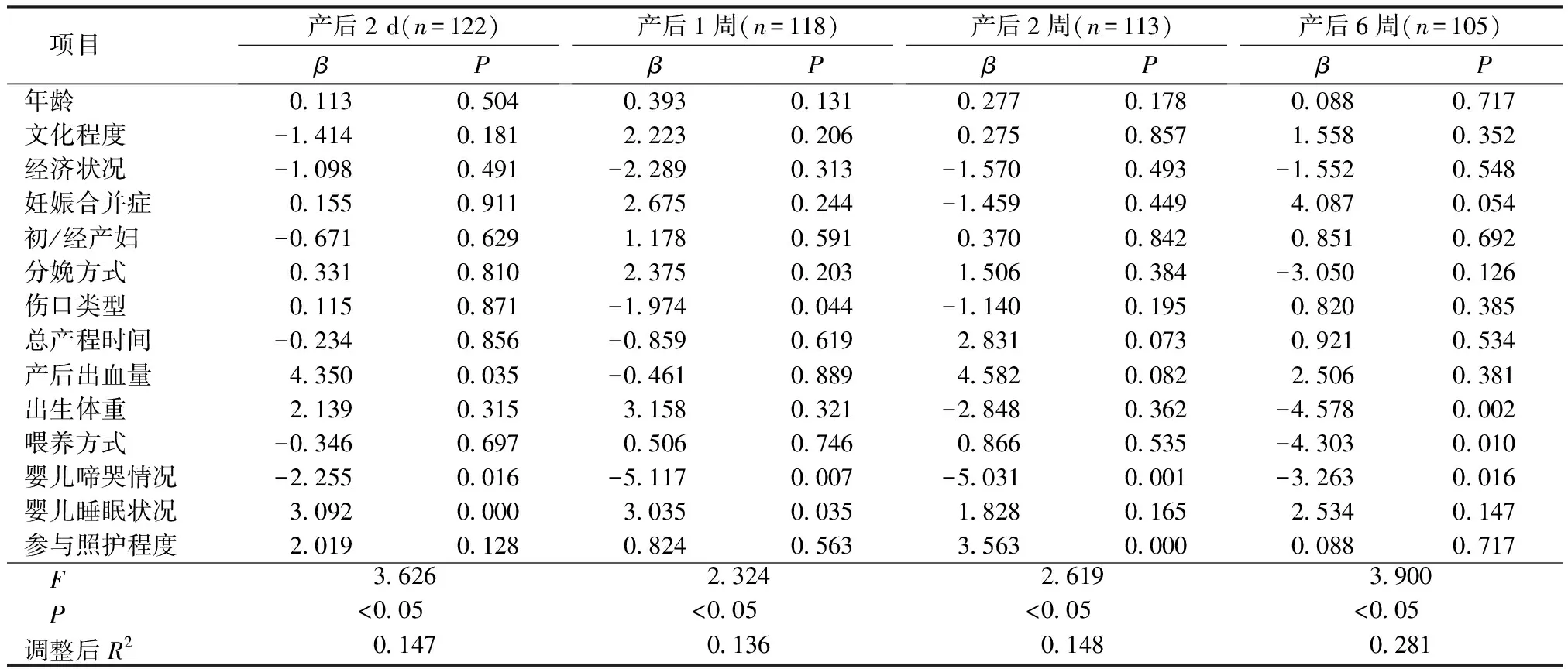
表4 不同時期產后疲勞得分影響因素多元回歸分析
3 討論
3.1產后疲勞整體呈“U”形變化趨勢特征 本研究結果發現,產后疲勞總得分及體力疲勞分維度呈“U”形變化趨勢特征:在產后第2天疲勞水平最高,產后1周下降至最低,產后2周、產后6周疲勞水平呈現上升現象;而活動減少分維度呈逐漸下降趨勢(P<0.05),其它疲勞維度得分變化無差異(P>0.05),這與相關的研究的結果不完全一致。Guven Z等[16]研究以產后48 h內的疲勞水平為基線,之后隨訪第2~4天、第1周、第3周、第8周、第12周共5次的疲勞水平后發現,體力疲勞在產后12周內呈逐漸下降水平。分析產后體力疲勞變化趨勢不一致的原因可能與配偶參與照護孩子的程度不同有關。調查數據顯示,丹麥的配偶參與照顧孩子的程度與女性接近持平[17],而本研究中67.6%的產婦參與嬰兒照護程度超過70%,說明我國配偶參與嬰兒照護的程度相對較低。產婦在產后1周內由于分娩因素所致的疲勞逐漸消除導致其疲勞水平下降至最低,而后由于承擔主要的嬰兒照護工作,且可獲得配偶的支持較少,導致其在后期疲勞水平呈現上升趨勢。Henderson J等[18]通過對英國4 578名女性產后10天、1個月、3個月其產后疲勞的患病率及嚴重程度的研究發現,配偶的幫助與支持(包括更換尿布、喂養支持、嬰兒哭泣幫助、與嬰兒嬉戲等)是產后疲勞的保護因素。這提示母嬰護理工作者應鼓勵產婦配偶盡可能花更多時間參與照顧嬰兒以緩解產婦的疲勞水平。
3.2不同時期產后疲勞的影響因素存在差異 本研究通過分析不同時期產后疲勞的影響因素發現,產后一周內產婦自身因素如產后出血量、會陰傷口情況是疲勞的主要因素,后期產后疲勞的主要因素來自嬰兒方面(如嬰兒出生體重、喂養方式、參與照護嬰兒程度),而嬰兒啼哭情況對產后疲乏的影響持續存在。這與現有研究存在部分一致性。如Badr等[19-20]通過meta分析發現產后一年內疲勞的預測因素包括產后出血、母乳喂養問題等。Dennis等[21]發現,嬰兒睡眠和母乳喂養困難是產后疲勞的危險因素。Kurth等[22]通過分析0~3個月嬰兒哭鬧和產婦疲勞的數據發現,嬰兒的啼哭可擾亂新媽媽的生理節律,減少休息的機會并加劇疲勞。結合上述研究,考慮到產后疲勞呈現非線性變化趨勢,提示母嬰保健工作者在進行產后疲勞管理時應審查當前產婦所處的階段及其面臨的主要問題,分別從產婦角度及嬰兒角度采取干預措施,如盡可能幫助產婦獲得可利用的社會支持網絡以得到足夠的休息、及時識別嬰兒的需求和尋求專業的幫助解決母乳喂養困難問題等方式緩解產后疲勞水平。
綜上所述,本研究通過前瞻性縱向研究發現,產后6周內女性疲勞水平呈現“U”形變化趨勢,除嬰兒啼哭情況是產后疲勞持續存在的影響因素外,不同時期產后疲勞水平的影響因素不同,前期產后疲勞的影響因素主要來自產婦本身(如產后出血量及傷口類型),后期產后疲勞的影響因素主要來自嬰兒方面(如嬰兒出生體重、喂養方式及參與照護嬰兒程度),這提示母嬰保健工作者要注意產后疲勞的變化趨勢,針對不同時期疲勞的影響因素采取針對性干預措施。由于本研究僅調查了本院產婦,其結果的推廣尚有待驗證,未來可開展多中心、大樣本的研究,以提高研究結果的外推性。

