調控體位角度對腦卒中偏癱患者運動功能恢復的影響
李振風
安徽省亳州市人民醫院 236800
腦卒中是臨床常見的神經系統疾病,有至少85%的腦卒中患者存在不同程度的運動功能障礙,如肌張力異常、姿勢控制差、選擇控制差、平衡與協調能力差等[1]。腦卒中患者的運動功能是影響其日常生活自理能力和生存質量的重要因素,故改善其運動功能具有重要意義,也是患者最希望達到的目的之一[2]。在早中期康復過程中,腦卒中患者的運動功能訓練大多是在臥位、坐位和立位的基礎上進行的,體位轉換過渡較大,且三種體位下腦卒中運動功能訓練差異性較大,很難實現有效和漸進的銜接[3]。調控體位角度是根據腦卒中偏癱患者運動功能訓練方案而設定的體位轉換方案,旨在促進不同康復訓練措施的有序、無縫銜接,力爭進一步提高其康復效果。然而,目前此方面內容臨床研究較少,故對此展開分析,以期為該方案的推廣使用積累臨床經驗,內容如下。
1 資料與方法
1.1 一般資料 選取我院康復醫學科2019年5月—2021年6月收治的60例腦卒中偏癱患者為觀察對象,以隨機數字表法分為兩組,各30例。對照組中男21例,女9例;年齡30~65歲,平均年齡(56.64±2.36)歲;病程1~3個月,平均病程(2.20±0.25)個月;Brunnstrom分期:Ⅰ期5例、Ⅱ期22例、Ⅲ期3例;偏癱側:左側15例、右側15例。觀察組中男19例,女11例;年齡30~64歲,平均年齡(56.71±2.29)歲;病程1.5~3個月,平均病程(2.24±0.19)個月;Brunnstrom分期:Ⅰ期4例、Ⅱ期23例、Ⅲ期3例;偏癱側:左側17例、右側13例。(1)納入標準:①符合第四屆全國腦血管病學術會議通過的腦卒中診斷標準,并經頭顱計算機X線斷層掃描或者是磁共振成像證實;②均處于腦卒中早期或恢復期者;③均為首次發病且首次接受康復治療者;④生命體征平穩,具備康復治療條件者;⑤認知功能良好,能夠配合康復治療者。(2)排除標準:①全癱者;②需要長時間臥床靜養者;③合并終末期惡性腫瘤,預期生存周期<1個月者。兩組腦卒中偏癱患者的一般資料比較,差異無統計學意義(P>0.05),有可比性。本研究已經通過醫學倫理委員會批準。
1.2 方法
1.2.1 對照組:采取常規康復治療,包括偏癱肢體綜合訓練(髖關節內收、下肢屈曲與伸展、膝屈曲訓練、踝背屈、內翻)、平衡功能訓練、步行前期準備性訓練(單腿負重訓練、重心轉移訓練、髖膝踝控制訓練、矯正板站立訓練等)、核心力量訓練,在患者能夠進行主動訓練后在護士或家屬陪護下進行臥—坐轉移訓練、坐位平衡訓練、床—椅轉移訓練、日常生活自理能力訓練、平地行走、上下樓梯等,每天訓練45~60min,1次/d,6次/周,連續治療4周。
1.2.2 觀察組:在常規康復治療中調控體位角度,具體如下:(1)電動起立訓練床康復訓練:初始時患者體位為頭高腳低臥位,角度為30°誘發偏癱側上肢推拉動作、下肢蹬伸動作和全身的相向運動等,結合患者訓練效果每次升高10°~15°,1周后轉變為直立(90°),此時即可以過渡至站立架上。在體位轉換過程中融入生活自理能力訓練。(2)患者坐位于可改變支持面角度的訓練裝置,調整裝置由0°開始向90°過渡,便于患者能夠借助該訓練裝置角度的調整順利轉變為站立位,順利完成坐站轉移并加入坐位平衡訓練、平衡功能訓練、步行前期準備性訓練。在能夠自行站立后雙手扶住訓練裝置兩端扶手,調整翻轉角度,患者軀體對抗傾斜,并調整偏癱側和健側的相對位置,使得兩側肢體應力均勻分布,提升其平衡能力。連續治療4周。
1.3 觀察指標 (1)運動功能:包括FMA評分和BBS評分。FMA評分利用簡化Fugl-Meyer評定量表[4]測定,滿分100分,分值越高運動能力越好。BBS評分利用Berg平衡量表(Berg balance scale,BBS)[5]測定,滿分56分,分值越高平衡能力越好。(2)生活自理能力:利用Barthel指數評定量表[6]評定,滿分100分,分值越高生活自理能力越好。(3)生存質量:利用世界衛生組織生存質量測定量表簡表[7]評定,包括生理(6個條目)、生理(7個條目)、社會關系(3個條目)、環境(8個條目)4個維度,每個條目采用0~4分評價,分值越高生存質量越高。
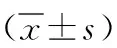
2 結果
2.1 兩組患者康復治療前后FMA評分、BBB評分、Barthel指數比較 康復治療前兩組患者的FMA評分、BBS評分、Barthel指數值相當(P>0.05);康復治療后兩組FMA評分、BBS評分、Bavthel指數均較康復治療前上升,且觀察組均高于對照組,差異有統計學意義(P<0.05),見表1。
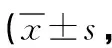
表1 兩組患者康復治療前后FMA評分、BBS評分、Barthel指數比較分)
2.2 兩組患者康復治療前后生存質量評分比較 康復治療前兩組患者的生存質量評分相當(P>0.05);康復治療后兩組生存質量評分均較康復治療前上升,且觀察組高于對照組,差異有統計學意義(P<0.05),見表2。
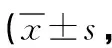
表2 兩組患者康復治療前后生存質量評分比較分)
3 討論
偏癱是存活的腦卒中患者十分常見的后遺癥之一[8]。該后遺癥不僅導致其生活自理能力處于較低水平,還會加大對家庭的依賴程度,加重家庭經濟負擔[9]。康復治療已經成為提高腦卒中偏癱患者生存質量的重要手段,時至今日已經被患者及其家屬所認可和接受[10]。然而,傳統康復治療方案之間動作銜接不暢,使得患者難以連貫進行,康復治療效果隨之下降[11]。
本研究結果顯示,觀察組在常規康復治療中調控體位角度,經過4周的康復治療后運動功能評分(FMA評分、BBS評分)、生活自理能力評分(Barthel指數)、生存質量評分均高于同期對照組,差異有統計學意義(P<0.05),提示調控體位角度不僅能夠提高腦卒中偏癱患者運動功能,還可以改善其生活自理能力和生存質量,促使其從中獲得更大的收益。其原因可能為:體位角度的轉換,是通過改變偏癱患者的受力狀態,從完全不受力漸進的變成有限受力,直至獨立受力。通過對自身重力、健側助力和外力等不同調控以達到干預患側的受力。推拉動作和蹬伸動作作為上下肢基本運動形式,為誘發其正常運動,必須進行有效的受力狀態分析。上肢推拉動作可通過順應重力、健側助力和治療師外力引導等進行誘發,讓患者在充分的受力狀態下重新獲得運動感覺和發力技巧;而不同的體位角度,患者所能感受和控制的重力和健側助力是不一樣的。下肢蹬伸動作亦可通過順應重力、健側助力、核心力量和治療師外力引導等進行誘發,由于下肢運動可有效借助核心力量,相比較而言,動作誘發較上肢推拉動作更容易。全身的相向運動亦可通過順應重力、核心力量、外力引導等進行誘發,由于全身運動所需力量大,更需要遵循循序漸進的原則,先通過調節重力和外力引導減少患者發力程度,避免出現生命體征的波動,再漸進的增加難度的方式進行全身運動訓練,可有效地提高患者整體力量和身體素質[12]。
在平衡功能訓練中,從臥位漸進的變成立位,不需要過度的固定肢體,可使患側肢體逐步適應身體重力,改善抗重力肌群的肌張力,提高髖膝關節的控制能力[13]。由于立位平衡能力是漸進式獲得,是患者運動功能的逐步適應,因強制患者站立而出現的各種代償動作出現較少。因立位是從臥位漸進獲得,在進行獨立站立訓練時,患者的情緒緊張較少出現,可較好的從依賴性站立漸進的完成獨立站立,整個過程不需要治療師或者家屬過多幫助。此外,通過坐位角度的調控以誘發坐位平衡反應、對抗身體傾斜以及坐站轉移訓練等。腦卒中患者在坐姿維持訓練中,由于缺少持續的平衡反應能力,很難進行長時間的坐姿保持[14]。而通過調整坐位角度,以改變支持面的傾斜角度主動誘發身體的平衡反應和翻正反射,且具有持續性。腦卒中患者存在患側與健側的運動功能差異和力量失衡,在功能訓練時必然出現各種代償動作,若不加干預易固化成傾斜綜合征[15]。通過改變支持面的傾斜角度以對抗身體的傾斜趨向。針對腦卒中患者坐站轉移訓練時,常是以健側為主導的轉移訓練,不是以對稱性為特征的身體整體坐站轉移訓練,而通過改變坐位支持面角度,可降低訓練難度,促進坐站轉移的正常化。
綜上所述,調控體位角度有助于進一步提高腦卒中偏癱患者運動功能及生活自理能力、改善其生存質量,具有廣闊的推廣使用前景。

