神經內鏡下經鼻蝶垂體腺瘤切除術效果及并發癥分析
徐曹
摘要:目的 針對神經內鏡下經鼻蝶垂體腺瘤切除手術的臨床效果與相關并發癥進行探究。方法 選取2019年1月至2020年1月在我院接受治療的50例垂體腺瘤病患作為實驗對象,并依據手術形式的不同將其分為實驗組及參照組。其中參照組病患25名,實施顯微鏡下經鼻蝶垂體腺瘤切除;其余25名病患納入實驗組中,給予其神經內鏡下經鼻蝶垂體腺瘤切除。最終比對兩組病患的腫瘤全切率、手術時長、術中出血情況以及術后并發癥情況。結果 根據本次實驗結果表示,實驗組病患的腫瘤全切率為97.28%,同參照組病患腫瘤全切率94.49%無顯著差異;但實驗組病患的手術時長及術中出血情況明顯優于參照組病患,且并發癥發生率更低。結論 針對垂體腺瘤病患實施神經內鏡下經鼻蝶垂體腺瘤切除手術,腫瘤全切率較高,且術中出血較少,手術時長較短,同時有效的降低病患術后并發癥的發生概率,臨床效果顯著,具備大范圍推廣應用價值。
關鍵詞:神經內經;垂體腺瘤切除;并發癥
作為顱內腫瘤的一種,垂體腺瘤通常情況下多數是原發或轉移至垂體的良性腫瘤,約是顱內腫瘤占比的十分之一。垂體腺瘤病患的臨床表現為頭痛、視野缺失、腦脊液鼻漏等病癥,同時因垂體技術的過渡分泌,導致機體代謝紊亂與組織損傷,加之因為垂體腺瘤的壓迫,會有可能導致某些激素分泌不足,進而引發靶器官功能衰退。基于此,針對垂體腺瘤病患的臨床治療中,主要是通過手術對垂體腺瘤進行切除,同時為了規避腫瘤復發還需要輔助藥物治療及放化療。本次實驗選取2019年1月至2020年1月在我院接受治療的50例垂體腺瘤病患作為實驗對象,針對神經內鏡下經鼻蝶垂體腺瘤切除手術的臨床效果與相關并發癥進行探究,具體流程如下。
一、實驗數據及方案
實驗數據
本次實驗選取2019年1月至2020年1月在我院接受治療的50例垂體腺瘤病患作為實驗對象,并依據手術形式的不同將其分為實驗組及參照組。其中參照組病患25名,平均年齡(42.47±9.68)歲,平均病程為(1.17±0.45)年。其余25名病患納入實驗組中,平均年齡(41.83±9.24)歲,平均病程為(1.21±0.37)年。本次所有實驗對象均符合垂體腺瘤診斷標準,病患及其家屬均簽署知情同意書,兩組病患基本數據無明顯差異,具備可比性。
試驗方法
針對參照組病患實施顯微鏡下經鼻竇垂體腺瘤切除手術。在手術前針對病患進行氣管插管麻醉并進行消毒。在確定病患進入麻醉后以鼻前庭、鼻中隔粘膜交接處進行弧形切口,沿著鼻中隔分離粘膜軟骨并由外剝離,將鼻中隔軟骨與上頜骨邊緣斷開,進而擠壓鼻中隔軟骨同側,之后分離骨性鼻中隔對側黏膜,以此將手術通道擴充,并利用牽開器將犁骨龍突擊蝶竇前壁展現出來。然后利用高速磨鉆磨開蝶竇前壁,電灼蝶竇黏膜減少出血,暴露鞍底手術視野,明確鞍底中線部位,以高速磨鉆消除鞍底骨質暴露鞍底硬腦膜,并利用一次性注射器與一次性套管針穿刺,將無動脈血抽吸之后,利用尖刀在鞍底進行十字形切開硬膜處理,然后以右下方、左后上方對腫瘤進行切除。在保證無殘留腫瘤組織后,利用明膠海綿進行壓迫止血,并重建鞍底。
針對實驗組病患給予神經內鏡下經鼻蝶垂體腫瘤切除術。麻醉措施同參照組相同。在病患進入麻醉狀態后,以后仰頭部十五度的體位檢查鼻腔手術通道,保證無異物或鼻中隔扭曲的單側鼻腔通道作為手術切入口。手術前對鼻腔進行消毒,之后將配置好的腎上腺素溶液利用棉片沾濕后放置于鼻腔中三分鐘,以此來刺激黏膜血管的收縮,拓寬鼻腔通道的操作范圍。然后將神經內鏡深入鼻腔之中,明確鼻甲位置,由內上部向后弧形切開鼻中隔黏膜組織,展現下方骨質組織,并利用高速磨鉆磨除蝶竇前壁,并向上側擴充開口。之后利用C壁機進行導航透視,展現鞍底,明確鞍底重要結構及部位,規避手術時造成損傷。在手術過程中對鞍底骨質較為薄弱的部位進行摸出,逐步擴寬,從而暴露鞍底硬膜。之后利用細針注射器刺入硬膜之中,電凝硬膜同時切開,顯露鞍內組織。利用取瘤鉗夾取腫瘤,并利用環形刮圈、刮匙及吸引器對腫瘤組織進行消除。最后利用神經內鏡觀察腫瘤切除情況,并利用雙極電凝止血,最終利用明膠海綿對鞍底組織進行填充,保證蝶竇腔的功能,并吸出鼻腔咽內血液與滲出液。
對比指標
觀察對比兩組病患的腫瘤全切率、手術時長、術中出血情況以及術后并發癥發生概率。
統計學方法
本次實驗利用SPSS 21.0統計學軟件對實驗數據進行統計學分析,P<0.05具備統計學意義。
三、結果
兩組病患的腫瘤全切率
根據本次實驗結果表示,實驗組病患的腫瘤全切率為97.28%,參照組病患的腫瘤全切率為94.49%,兩組數據不明顯差異。
兩組病患手術時長、術中出血情況對比
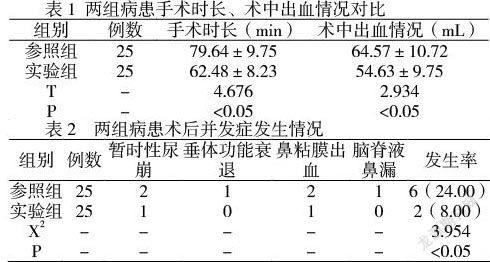
根據本次實驗結果表示,實驗組病患的手術時長及術中出血情況明顯優于參照組病患,詳情見表1。
兩組病患術后并發癥情況對比
根據本次實驗結果表示,實驗組病患的術后并發癥概率顯著低于參照組病患,詳情見表2。
四、結論
作為良性腫瘤的一種,垂體腫瘤病患因自身病癥的影響會出現不同的臨床表現,例如垂體腺瘤激素分泌過量造成肢端肥大、腫瘤壓迫垂體導致激素分泌降低,引發靶器官功能衰退,其次部分患者會出現尿崩癥。目前臨床上針對垂體腫瘤的治療主要是以手術為主,且隨著醫學發展已經由微創手術替代了開顱手術,經鼻腔蝶竇進行內鏡探查,進而對腫瘤進行切除。神經內鏡下經鼻蝶垂體腺瘤切除術已經愈發完善,在鼻腔道中進行手術探查與腫瘤切除,并結合電凝止血降低術中出血,同時切實準確的顯露腫瘤位置,提升腫瘤全切率,且有效的降低術后并發癥。在本次實驗中實驗組病患的腫瘤全切率較為顯著,且手術時長短、術中出血量較低、術后并發癥發生率更低,由此可見,神經內鏡下經鼻蝶垂體腺瘤切除術的臨床效果較為顯著,具備大范圍推廣應用價值。
參考文獻:
[1]馮杰. 神經內鏡下經鼻蝶垂體腺瘤切除術后尿崩癥的影響因素分析[D].鄭州大學,2019.
[2]王新棟,湯陽陽,劉厚強,包愛軍,丁允波,孟慶明,郭堂軍,李祥.神經內鏡與顯微鏡下經鼻蝶垂體腺瘤切除的療效比較[J].臨床神經外科雜志,2018,15(04):292-295+300.

