PCNE 分類系統對社區開展醫防融合用藥項目的實踐探索
符方方,周國波,廖朝峰,曾冰清
(1.深圳市寶安區石巖人民醫院藥劑科,廣東深圳518108;2.深圳市寶安區人民醫院藥劑科,廣東深圳518100)
隨著我國分級診療的逐步完善,越來越多居民選擇在社區健康服務中心就診。為了提高基層社區藥學服務能力,推動疾病防治“醫”“防”工作有效銜接,滿足居民健康需求,提高人民健康水平,深圳市于2020 年8 月份開始進行醫防融合藥學專家進社區項目,通過多種形式,如開展基層全科醫生/社區護士的合理用藥知識培訓、加強社區醫院藥事管理等手段,促進社區藥學服務高質量發展,提升基層藥學服務能力。積極開展用藥咨詢、藥物治療管理、重點人群用藥監護、合理用藥科普等服務。探索為行動不便的老年人、孕產婦、兒童等重點人群提供用藥指導和藥學監護。
在醫防融合社區用藥項目開展的過程中,幫助患者識別、解決、預防藥物相關問題(drug?related problems, DRPs),可以使患者藥物治療的風險減少。DRPs 是實際上或潛在地干擾預期健康結果的藥物治療的事件或情況[1]。DRPs 與增加醫療費用和住院次數,延長住院時間,降低生活質量,增加死亡率有關[2?3]。歐洲醫藥保健網(Pharmaceutical Care Network Europe, PCNE)分類系統是目前國際上經過驗證的,對于大多人是簡單易行且最常用的分類系統,最新版本為2020 年2 月更新的V9.1 版本。該版本以有效性、安全性為依據對DRPs 進行分類,可對DRPs 定性并進行發生率研究。本研究借助PCNE分類系統對深圳市寶安區在醫防融合社區用藥項目中遇到的DRPs 進行分類匯總與影響因素分析,了解社區患者用藥現狀與常見問題,為接下來針對性開展藥學服務,提高社區患者合理用藥提供參考。
1 資料與方法
1.1 研究對象
根據深圳市醫防融合藥學項目組工作流程要求,臨床藥師對在寶安區4 家醫防融合試點社康中心進行用藥問題咨詢的患者進行藥學服務,服務過程用統一的標準化表格記錄。納入標準:2020 年9月-2021 年7 月參加試點社康醫防融合藥學門診咨詢患者。用藥相關性分析排除標準:①有精神障礙或嚴重認知功能障礙者,無法溝通患者;②沒有服用藥物者。
1.2 藥學服務的形式
根據深圳市醫防融合藥學項目社區藥學門診工作要求,在轄區內試點的社康中心,以和全科醫生聯合坐診為基礎,臨床藥師與患者面對面,從患者咨詢問題入手,對重點患者建立檔案。主要工作如下:①臨床藥師了解患者的用藥史(處方藥、非處方藥、中草藥以及保健品等)、生活史等,評價患者用藥依從性、藥物不良事件發生情況,采用PCNE分類系統評估患者用藥過程中存在的DRPs 并進行分類;②通過和患者溝通了解發生的可能原因;③提供介入方法給患者,必要時轉介給醫生共同處理;④對患者進行用藥教育和生活方式干預。
2 結果
2.1 患者的基本情況及藥物咨詢情況
2020 年9 月-2021 年7 月在試點社康藥學門診咨詢并記錄患者累計393 例次,平均年齡為(60.13±11.19)歲,其中男性患者197 例(50.13%),女性196例(49.87%)。咨詢患者中最常見的疾病為單純高血壓及高血壓合并其他慢性疾病(259 例,65.90%),其中高血壓最常見的合并疾病是糖尿病(55 例,21.24%)、血脂異常(36例,13.90%),具體見表1。
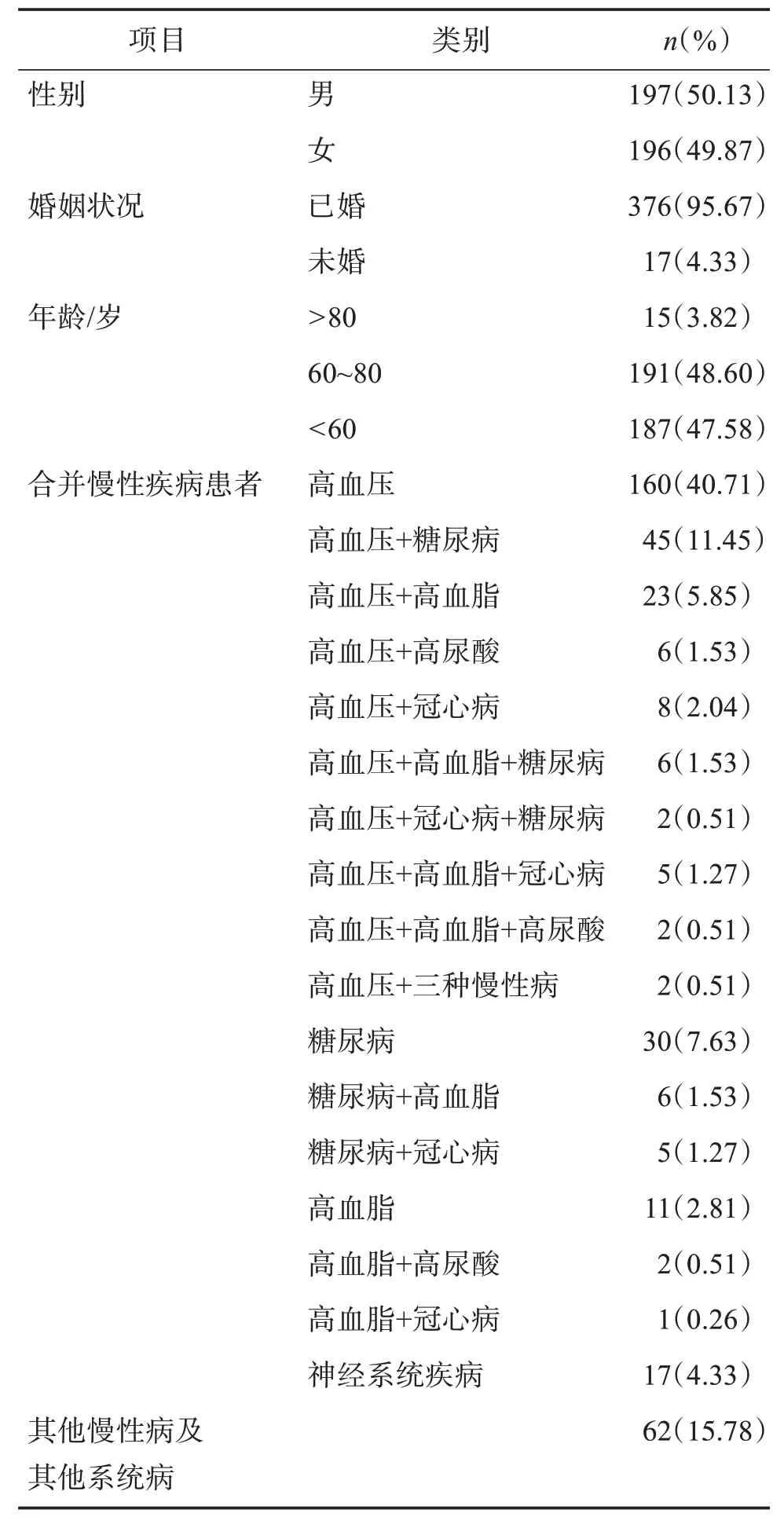
表1 咨詢患者的一般資料Table 1 General information of patients
藥物咨詢的具體內容中依次為用法用量(含聯合用藥)、不良反應、運動飲食、中藥治療、藥理作用,占比分別為36.05%、17.78%、13.76%、13.60%、10.04%。慢病患者特別是需要服用多種藥物的患者對服用時間記憶不清,如晨起、睡前、餐前或餐后容易混淆,另外隨著國采藥品的常態化,國采藥品使用越來越普遍,關于國采藥品和原研藥品區別的咨詢較多。
2.2 藥師發現的DRPs類型
共納入393 例存在用藥疑問的患者,剔除無服藥77 例,服用藥物有316 例患者。316 例服用藥物患者中,僅有138 例患者(43.67%)沒有發現DRPs。56.33%的患者(n=178 例)發生了DRPs,178 例患者中共識別出188 個DRPs,平均每個患者存在1.36 個DRPs,發生2 例及以上DRPs 的患者有10 例。對188 個DRPs進行分類,65.96%(n=124)為P1 治療有效性問題,25.53%(n=48)為P2 治療安全性問題,8.51%(n=16)為P3其他問題,具體見表2。
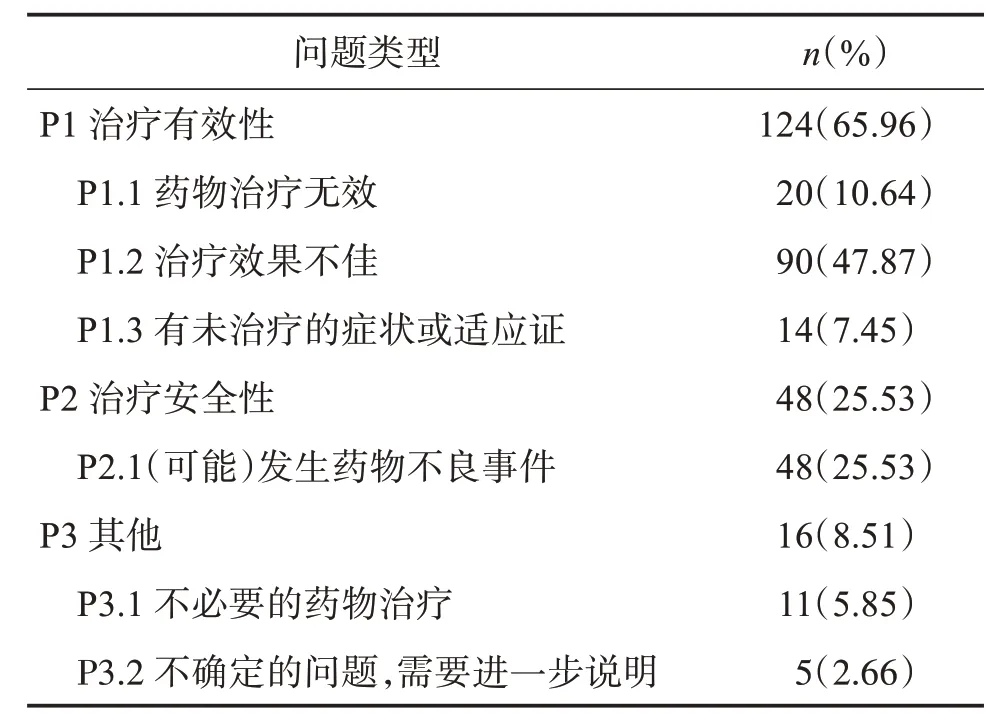
表2 DRPs的問題分類Table 2 Problem classification of DRPs
2.3 DRPs的原因分類
根據PCNE 分類系統進一步對DRPs 發生的原因類別進行分析,共發現282條原因,最常見的原因類別是C7 患者相關,共121 條,占比42.91%。C7 患者相關的原因類別中,C7.1 患者故意服用少于醫囑的藥或出于某種原因完全不服藥、C7.7 患者服藥時間或服藥間隔不適當分別占患者相關問題的42.15%(n=51)、24.79%(n=30)。
其次為C1 藥物選擇,共74 條,占原因(n=282)的26.24%,其中C1.5 盡管存在適應證,未給予藥物治療或沒有給予完整的藥物治療、C1.3 不適當的組合(藥物與藥物或藥物與草藥或藥物與保健品)分別占C1 藥物選擇問題的58.11%(n=43)、17.57%(n=13),具體見表3。
2.4 藥師對DRPs干預的類型
針對患者出現的用藥相關問題,臨床藥師從醫生層面、病人層面、藥物層面進行干預,同一個問題可能對應多個干預層面,其中醫生層面56 條,病人層面187 條、藥物層面81 條,其他干預包括對患者運動飲食干預、不良反應知會相關部門共21 條,詳見表4。
2.5 DRPs干預的接受程度
在存在用藥問題的患者中,臨床藥師為醫生提供建議52 條,接受度為69.23%;為患者提供46 條建議,接受度為80.43%。相比而言,患者接受度高于醫生接受度。因復診連續性不足,因此患者問題是否解決不詳,也是后續工作提高的重點。
3 討論
DRPs 已成為公眾關注的主要健康問題。社區老年人、妊娠期婦女、兒童,特別是老年患者更容易出現多種因素引起的DRPs,主要因為老年人患慢性病導致需要使用3 種及以上藥物,且與年齡相關的藥動學和藥效學的變化改變了藥物在體內的代謝。DRPs 的發生可能導致治療失敗或潛在的不良事件發生,增加再住院率。因藥物DRPs 導致藥品不良事件,需要額外的藥品治療,無論是額外的藥品治療還是再住院,均在一定程度上增加了患者的治療費用和社會負擔[5?6],在產生因用藥導致傷害之前識別和防止問題發生是至關重要的。在本研究中,393 例咨詢者中有56.33%服藥患者存在DRPs,其中65.96%為藥物有效性問題,這和國內相關研究結果基本吻合[7?9]。在藥物相關問題識別上,需要臨床藥師進一步提高專業素質。
臨床藥師在社區醫防融合中發揮著重要作用[10],根據PCNE 分類從藥物選擇、藥物劑型、劑量選擇、治療時間、藥物使用過程、患者本身等方面,識別患者是否潛在的或已經發生的可能導致治療失敗和藥物不良事件的用藥問題。在這個過程中,臨床藥劑師可以為開具處方的醫生和/或患者提出藥物方面的解決/干預方案。醫生根據干預方案優化患者的藥物治療和改善患者的治療結果。
本研究中,對DRPs 發生原因的分析發現,問題主要集中在患者對于慢性病需要長期服藥的觀念淡薄,從而故意服用少于醫囑的藥或出于某種原因,如擔心藥品不良反應或擔心用藥后不能停而完全不服藥,依從性差。因此在以后社區醫防融合工作中,糾正患者認知,針對性提高患者用藥依從性是社區醫防融合工作的重點。其次為患者服藥時間或服藥間隔不適當導致慢性病指標如血糖血壓波動大,及產生由于藥物服用時間(餐前、餐后)引起的藥物不良反應,如二甲雙胍、阿司匹林因服藥時間問題導致的胃腸道不良反應比較常見。主要原因是:(1)由于聯合用藥對于用藥時間間隔掌握不清楚、服藥時間觀念不強、患者生理因素導致遺漏;(2)本研究的研究對象是在社康就診的患者,患者一般在上級醫療機構就診出院后,在定點社康進行慢病管理并在家服藥,老年慢性病患者出院后也需要長期服用多種藥物。然而,多數患者的用藥指導多為出院時從出院記錄上獲取,患者本人、家屬或照護者往往不能準確提取用藥信息。一旦出院,慢病患者就面臨著藥物治療從醫院過渡到家庭的偏差,這也可能導致患者產生焦慮及對藥物依從性差等問題。在社區醫防融合工作中,怎么通過各種手段,如信息化智慧藥盒、手機提醒、用藥清單等提高患者用藥時間間隔的準確率,以及如何減少和糾正醫院過渡到家庭的偏差也是后續工作中需要思考的問題。

表3 DRPs的原因分型Table 3 Cause classification of DRPs

表4 DRPs干預類型Table 4 Intervention type of DRPs
另外,受地域生活習慣的影響,部分患者盲目補充保健品或煲湯,甚至用中藥治療代替西藥治療慢性病等均可能會加重DRPs。目前國家藥品集采已經常態化,越來越多慢性病藥物進入集采目錄,部分長期使用原研藥的慢病患者不太理解。因此提高患者用藥依從性及藥品認知水平是社區醫防融合藥學門診的重要方向。
臨床藥師在確定DRPs 原因之后提出干預措施,干預措施分為醫生處方層面、患者/照顧者層面和藥物層面。醫生對臨床藥師建議的接受率是根據處方干預接受率來確定的。經過臨床藥師建議的社康醫生處方審核通過率高。因此醫防融合藥學專家下社區并作為家庭醫生團隊的一員具有重要意義,可以促進社區患者DRPs 的鑒定,及時和全科醫生溝通并解決這些問題。患者層面對于臨床藥師建議的接受率為80.43%,其中針對患者的照護者(家庭成員)的建議接受率最高。然而,目前醫護融合藥學門診為臨床藥師每周輪流參加,連貫性不足,因此對于DRPS的干預和隨訪滯后,進而導致數據統計中斷和不全。
綜上,社區患者特別是慢性病患者的藥物治療合理性現狀并不理想,醫防融合藥學專家進社區可以改善患者服藥依從性,進而減少DRPs 發生。因此,臨床藥師作為社區醫防融合的一員,在后續社區醫防融合工作中,應以提高患者服藥依從性和健康科普作為開展藥學工作的切入點,同時加大加強國家集采政策與中醫中藥合理發展的宣傳,提高患者及家屬對疾病和用藥的認識,促進社康患者合理用藥。

