成分輸血治療產科大出血中輸血護理干預措施及應用效果
鄭秀芹 劉曉靜
(1 盤錦市中心血站,遼寧 盤錦 124010;2 盤錦市中心醫院,遼寧 盤錦 124010)
隨著我國二胎政策的開放及大力推廣,女性懷孕及生產的比例有了明顯的上升,同時產后大出血的發生概率也有所增加。分娩屬于一個正常的生理過程,產婦在分娩時極易發生各種并發癥,產后出血是其中較為嚴重的并發癥之一。產后出血通常出現在胎兒離開母體后的24 h內,若產婦產中及產后的出血總量達500 mL以上可將其判定為產后出血[1-2]。產后大出血是導致產婦死亡的重要因素之一。此并發癥的形成與宮縮乏力、胎盤因素、軟產道裂傷及凝血功能障礙等因素密切相關。若不能及時采取救治措施,會引發失血性休克、嚴重貧血,危及產婦的生命安全[3]。雖然迅速止血、補充血容量及應用促宮縮類藥物能夠幫助產婦擺脫險境,更利于促進患者病情的好轉及康復,降低并發癥出現的概率,改善其預后狀況。針對此狀況,就我院特定時間進行護理干預和醫治的產科大出血患者開展研究,詳細情況如下。
1 資料與方法
1.1 一般資料 選取我院2018年3月至2021年5月醫治的80例產科出血患者作為研究對象,依照就診時間的先后順序將其劃分成兩組,分別為對照組(n=39)與試驗組(n=41)。對照組中最小年齡在22歲,最大年齡在37歲,平均(30.26±3.24)歲;體質量18.26~26.78 kg/m2,平均(21.36±1.27)kg/m2;初產婦為19例,經產婦為20例。試驗組中最小年齡在20歲,最大年齡在40歲,平均(30.59±3.47)歲;體質量18.20~27.92 kg/m2,平均(21.58±1.34)kg/m2;初產婦為22例,經產婦為19例。兩組患者的一般年齡、基礎病情狀況相比,差異無統計學意義(P>0.05),能夠進行比對。納入標準:經過相關檢查后,符合產后出血的癥狀,確認患者存在此并發癥狀況;精神及認知正常,具有良好的語言溝通能力,處于自愿的情況下參與此次研究;患者及其家屬在醫護人員的健康教育下(疾病的醫治過程、護理流程、注意點等方面)充分了解此次研究狀況,并在相關文件上簽字;年齡20~40歲。排除標準患者的病情信息不全,存在部分漏缺;拒接持續性醫治及相應護理措施,中途退出研究;合并重大肝、腎等重要器官功能障礙情況;凝血功能、免疫系統存在異常情況;合并高血壓、糖尿病等慢性疾病。
1.2 方法
1.2.1 對照組 采取常規輸血護理,嚴格遵守輸血技術規范及“三查九對”原則,隨時觀察其輸血后生命體征監測變化及記錄。
1.2.2 試驗組 試驗組在對照組的基礎上,采取優質護理干預措施。①輸血準備:輸血前必須做血型鑒定和交叉配血試驗。采集血標本時應核對患者與輸血申請單是否相符,采血時應做到“一單一管”(一個輸血單和一個試管)不能同時采集兩個患者的血標本。取血時,應認真檢查血袋外觀是否完整無損,有無溶血,是否新鮮,有無絮狀物,勿震蕩避免發生溶血。同時需要護理人員對患者以及血液信息進行仔細核對,避免將血液標本混淆。同時規定1名醫護人員每次只能取1份血液制品。在對血液制品的搬運的過程中,動作盡量要穩。輸血前了解患者的既往過敏史。輸血時應該仔細檢查供血者和受血者姓名、血型、交叉配血試驗單、血袋外觀完整性和血液質量,且2人同時核對無誤后,在輸血護理記錄上簽字。②預防感染:產婦產后體力和體質較弱,免疫力低下,如發生產后出血,在常規輸血治療基礎上,應積極預防傷口感染情況發生。抗生素治療,密切觀察心電血壓尿量出血量等各項指標。保持室內環境通風、清潔。加強產婦護理,保持會陰部衛生及傷口無菌護理,適當保暖。注重飲食調理,科學合理進補,固本培元,補充體內流失的營養物質,逐步恢復身體狀態,提高產婦預后治療效果。③心理呵護:產后出血不僅會對產婦身體造成影響,同時也會影響產婦的心理狀態,進而影響身體預后的恢復。積極預防產婦因產后出血導致的抑郁情況發生。如及時觀察產婦情緒,多與產婦進行交談,激勵其講述內心想法及自身需求,讓其正確看待輸血對恢復病情的作用,提高其醫治自信[8]。取得家屬的配合和支持。家屬的關懷、理解和支持是對產婦身心健康的最大支柱,因此,首先要對家屬做好健康宣教工作。④輸血中護理:關注患者的生命體征變化情況,若察覺不良反應立即停止輸血,并告知主治醫師及做好相應的應急措施。在對患者進行輸血時,遵循先慢后快的準則。通常情況下輸血速度在4~9 mL/min,急性大量出血需要馬上輸血時,速度可在50~95 mL/min,對于心、肺等功能存在障礙的患者,輸血速度在1~3 mL/min,在對患者輸血時一定在4 h內輸完,避免因時間太久,發生血液污染及溶血想象而影響血液質量[9]。⑤輸血無須進行加溫,如果輸血量大可以加溫輸血肢體,輸血在5袋以上,速度在50 mL/min以上,有強凝集素可以根據醫師的囑咐進行加溫,但需要有專門人員進行操作并嚴格查看患者的體征變化情況[10]。⑥紅細胞輸入干預,在對患者輸入血紅細胞前,需要反復顛倒血袋,促使紅細胞和添加劑充分融合,避免在輸注過程中再次搖晃血袋,因此紅細胞懸起現象,促使輸注速度變緩。洗滌紅細胞應盡快輸注,因故未能及時輸注時,可將其存放在4 ℃的環境中保存24 h。⑦輸血禁忌,在對患者輸入血液時,除了生理鹽水,禁止向血袋內添加任何藥物,否則會影響血液滲透壓與pH值,易使血液出現變性,引發溶血情況。⑧關注成分輸血的順序和比例情況,輸入成分血時,需要先為患者輸入血小板,再輸入其他成分。若出現急性大量失血情況,需要依照1∶1的原則為患者輸入新鮮的冰凍血漿和濃縮紅細胞,依照患者的實際情況加入血小板,比例為1∶1∶1。⑨確保成分血的輸入質量,每間隔30 min收集患者的血液進行檢驗,查看血液醫治情況,依照檢驗結果調整相應的成分血的輸入情況,有效保證成分血的輸入質量能夠有效搶救出血患者。
1.3 觀察指標 比較兩組患者的護理滿意情況、焦慮、抑郁狀況、不良反應、輸血醫治各指標狀況。①護理滿意度情況,依照患者填寫的護理服務滿意狀況進行評判,該量表的總分值為100分,其中分值超過90分屬于非常滿意,90~80分屬于一般,在80分以下屬于不滿意。護理滿意度=(滿意例數+一般例數)/總例數×100%。②焦慮、抑郁狀況,根據焦慮自評量表(Self-rating Anxiety Scale,SAS)、抑郁自評量表(Self-rating Depression Scale,SDS)來對患者的心理狀態進行評判。SAS的得分超過50分說明患者的焦慮情緒十分顯著,SDS的得分超過53分說明患者的抑郁心理是十分明顯,得分越高說明患者的焦慮、抑郁情況日益嚴重。③不良反應主要有發熱、過敏、溶血、惡心。⑤輸血醫治各指標主要有凝部分凝血活酶時間(APTT)、血小板計數(PLT)、凝血酶時間(TT)、血酶原時間(PT)。
1.4 統計學方法 采用SPSS 23.0統計學軟件對數據進行分析。計量資料采用()表示,組間比較行t檢驗;計數資料采用[n(%)]表示,組間比較行χ2檢驗;P<0.05表示差異有統計學意義。
2 結果
2.1 兩組患者的護理滿意情況比較 試驗組患者的護理滿意情況相比于對照組而言更為理想,組間差異有統計學意義(P<0.05)。見表1。
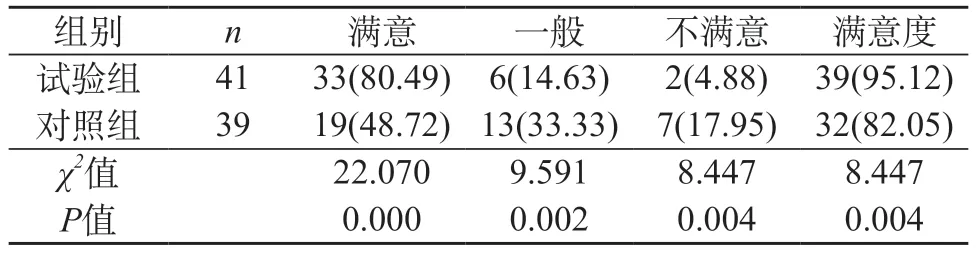
表1 兩組患者的護理滿意情況比較[n(%)]
2.2 兩組患者的焦慮、抑郁狀況比較 干預前,兩組患者的焦慮、抑郁狀況無統計學意義(P>0.05);干預后,試驗組的焦慮、抑郁狀況相對于對照組而言更低,組間差異有統計學意義(P<0.05)。見表2。
表2 兩組患者的焦慮、抑郁狀況比較(分,)
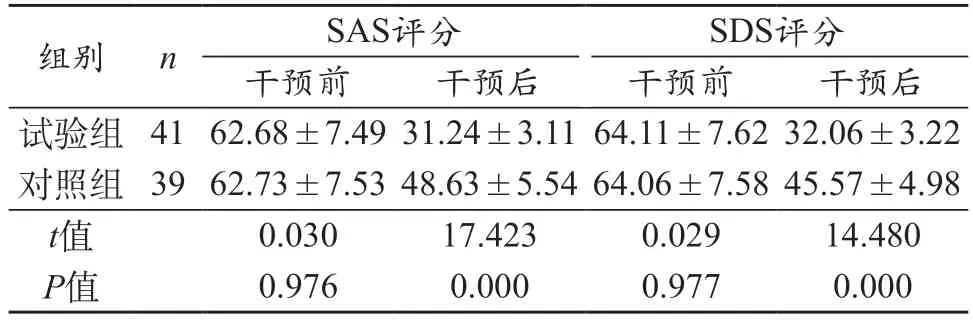
表2 兩組患者的焦慮、抑郁狀況比較(分,)
2.3 兩組患者的不良反應發生情況比較 試驗組患者的不良反應相比于對照組而言更低,組間差異有統計學意義(P<0.05)。見表3。
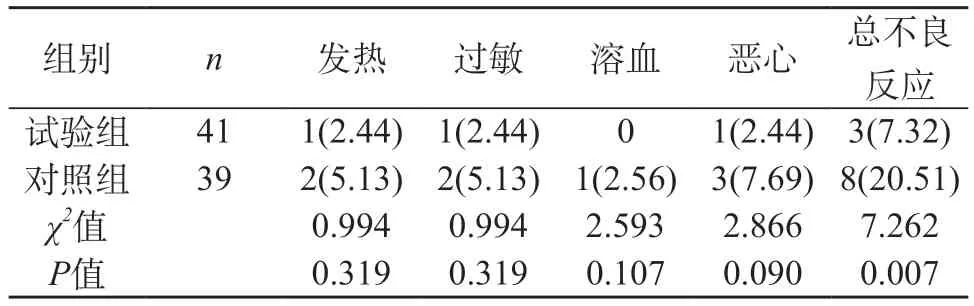
表3 兩組患者的并發癥發生情況比較[n(%)]
2.4 兩組患者的輸血醫治各指標狀況比較 驗組患者的輸血醫治各個指標狀況相比于對照組而言更為優異,組間差異有統計學意義(P<0.05)。見表4。
表4 兩組患者的輸血醫治各指標狀況比較()
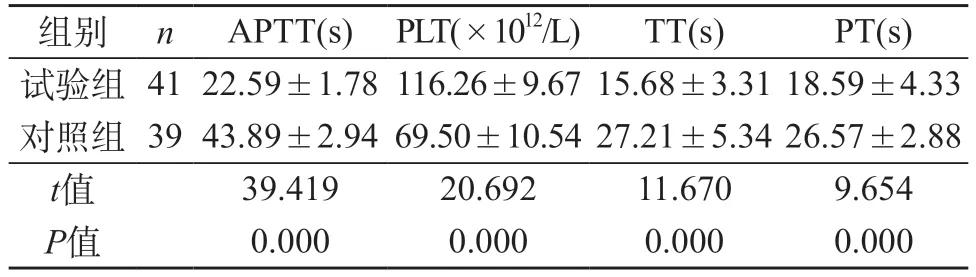
表4 兩組患者的輸血醫治各指標狀況比較()
3 討論
成分輸血護理需要結合患者的實際病情狀況進行針對性干預,通常可采取以下措施:①預防發熱。在對患者注入成分血的前0.5 h內,當其出現畏寒時,說明會出現發熱癥狀,對此醫護人員需要適當減緩輸注速度,并予以相應保暖措施,關注其體溫變化情況有效預防發熱情況。當患者發生頭痛、惡心等癥狀時,立即暫停血液輸入,將熱水袋放到其足部位置,對其進行保暖工作;當其體溫超過39.7 ℃時,在醫師的叮囑下進行藥物、物理降溫,隨時關注其體溫變化情況,每間隔0.5 h進行1次體溫測量。②預防溶血反應。在輸血前幾分鐘發生頭脹、腰背疼痛等情況,立即暫停輸血,確保其靜脈通路順暢,遵醫囑進行針對性護理治療。③針對喉嚨水腫的患者,需要提前準備好氣管插管工作,利于快速對其進行高流量吸氧;當患者出現呼吸困難時,立即停止血液輸注,對其進行皮下注入腎上腺素,隨時關注其生命體征變化情況,做好急救準備。本研究結果顯示,試驗組患者的護理滿意情況相比于對照組而言更為理想(P<0.05);干預前,兩組患者的焦慮、抑郁狀況無統計學意義(P>0.05),干預后,試驗組的焦慮、抑郁狀況相對于對照組而言更低(P<0.05);試驗組患者的不良反應相比于對照組而言更低(P<0.05);試驗組患者的輸血醫治各個指標狀況相比于對照組而言更優(P<0.05)。
綜上所述,對產科大出血患者進行優質護理,利于改善患者的病情狀況及釋放負面情緒,降低發熱、過敏等不良情況,從而促進患者身體的良好恢復及生存質量,同時,有利于提高患者對醫護及醫院的認可及支持。

