剖宮產手術麻醉前后保持不同臥位對產婦血壓、心率及仰臥位低血壓綜合征發生率的影響
柯丹純,黃素華,甘艷軍
(深圳市寶安區松崗人民醫院手術室,廣東 深圳 518105)
仰臥位低血壓綜合征(Supine hypotensive syndrome,SHS)也叫下腔靜脈壓迫綜合征,是指孕產婦在妊娠晚期處于仰臥位時,其增大的子宮對下腔靜脈或腹主動脈的側支循環造成壓迫,影響其回心血量,進而導致其出現血壓下降、頭暈、惡心、嘔吐、胸悶、出冷汗、心跳加速、呼吸困難等一系列癥狀的臨床綜合征[1-2]。SHS 是接受剖宮產手術的產婦術中常見的一種情況,若處理不及時可威脅母嬰的健康及生命安全[3-4]。本研究選取了近年來在我院進行腰硬聯合麻醉下剖宮產手術的250 例產婦作為研究對象,分析麻醉前后使其保持不同臥位對其血壓、心率及SHS 發生率的影響,以期為預防此類產婦術中發生低血壓、心率過速及SHS 提供循證依據。
1 資料與方法
1.1 基線資料
隨機抽取2019 年12 月至2021 年1 月在我院進行剖宮產手術的250 例產婦作為研究對象。其納入標準是:具有進行剖宮產手術及腰硬聯合麻醉的指征;美國麻醉醫師協會(American Society of Anesthesiologists,ASA) 麻 醉 風險分級為Ⅰ級或Ⅱ級;術前血壓、心率正常;認知功能良好且病歷資料完整;知曉本研究內容,并簽署了自愿參與本研究的知情同意書。其排除標準是:合并有呼吸系統疾病、心腦血管疾病、神經系統疾病或內分泌系統疾病;有精神病史;存在肝腎功能障礙;術中因發生大出血導致血壓降低。將其平均分為A 組(n=125)與B 組(n=125)。A 組產婦的年齡為20 ~40 歲,平均年齡為(27.34±4.18)歲;其孕周為37 ~40 周,平均孕周為(38.52±0.87)周;其中,初產婦有83 例,經產婦有42 例。B 組產婦的年齡為22 ~41 歲,平均年齡為(28.05±4.36)歲;其孕周為37 ~40 周,平均孕周為(38.70±0.93)周;其中,初產婦有84 例,經產婦有41 例。兩組產婦的基線資料相比,差異無統計學意義(P>0.05)。
1.2 方法
對兩組產婦均進行剖宮產手術,術中對其均實施腰硬聯合麻醉。術前對產婦進行常規訪視,詢問其病史,了解其孕期是否發生過SHS。為避免術前產婦的情緒出現較大波動,由護理人員用平車接產婦入手術間,協助其平臥于手術床上,并對其實施心理疏導,充分緩解其緊張、恐懼等不良情緒。入室后為其建立靜脈通路,并連接心電監護儀,持續對其進行心電監護。在麻醉前每隔3 min 測量一次產婦的血壓和心率,共測量3 次,取其平均值作為麻醉前產婦的血壓和心率值。在麻醉前讓兩組產婦均保持仰臥位,麻醉時使其保持左側臥位。麻醉后迅速為兩組產婦調整體位,將A 組產婦的體位調整至仰臥位,將B 組產婦的體位用調節手術床的方法調整至左傾20°~30°臥位。體位調整結束后為兩組產婦測量血壓和心率,共測量3 次,取其平均值作為麻醉后產婦的血壓和心率值。兩組產婦的麻醉方法、麻醉用藥、手術方式基本一致,并由同一組手術醫生、麻醉醫生及手術室護士完成手術操作。
1.3 觀察指標
麻醉前,比較兩組產婦的收縮壓(systolic pressure,SBP)、 舒 張 壓(diastolic pressure,DBP)、 心 率(heart rate,HR)。麻醉前后,比較A 組產婦的SBP、DBP、HR。麻醉后,比較兩組產婦的SBP、DBP、HR。比較兩組產婦術中惡心嘔吐、頭暈、出冷汗、胸悶氣短及SHS 的發生率。比較兩組產婦的新生兒Apgar 評分。新生兒Apgar 評分的總分為10 分,新生兒的評分越高表示其健康狀況越好。
1.4 統計學方法
用SPSS 18.0 軟件處理本研究中的數據,計量資料用±s表示,用成組t或配對t檢驗;計數資料用% 表示,用χ2檢驗,P<0.05 表示差異有統計學意義。
2 結果
2.1 麻醉前兩組產婦血壓、心率的比較
麻醉前,兩組產婦的SBP、DBP、HR 相比,差異無統計學意義(P>0.05)。詳見表1。
表1 麻醉前兩組產婦血壓、心率的比較(± s)
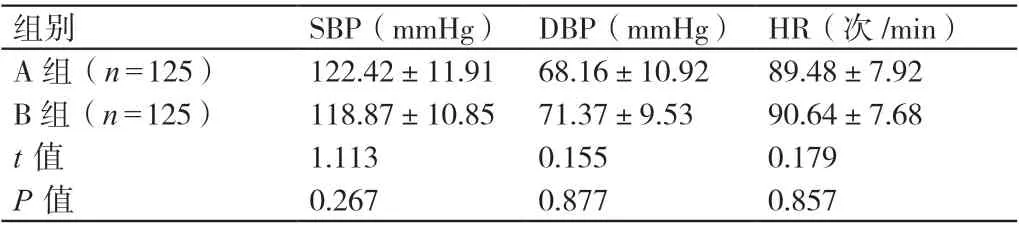
表1 麻醉前兩組產婦血壓、心率的比較(± s)
組別 SBP(mmHg) DBP(mmHg) HR(次/min)A 組(n=125) 122.42±11.91 68.16±10.92 89.48±7.92 B 組(n=125) 118.87±10.85 71.37±9.53 90.64±7.68 t 值 1.113 0.155 0.179 P 值 0.267 0.877 0.857
2.2 麻醉前后A 組產婦血壓、心率的比較
麻醉后,A 組產婦的SBP 和DBP 均低于麻醉前,HR高于麻醉前,差異有統計學意義(P<0.05)。詳見表2。
表2 麻醉前后A 組產婦血壓、心率的比較(± s)
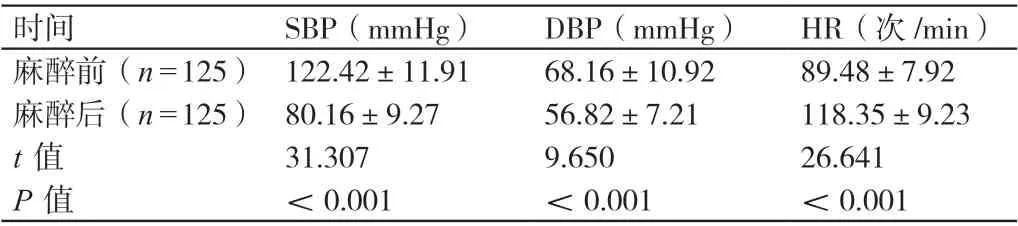
表2 麻醉前后A 組產婦血壓、心率的比較(± s)
時間 SBP(mmHg) DBP(mmHg) HR(次/min)麻醉前(n=125) 122.42±11.91 68.16±10.92 89.48±7.92麻醉后(n=125) 80.16±9.27 56.82±7.21 118.35±9.23 t 值 31.307 9.650 26.641 P 值 <0.001 <0.001 <0.001
2.3 麻醉后兩組產婦血壓、心率的比較
麻醉后,B 組產婦的SBP 和DBP 均高于A 組產婦,HR低于A 組產婦,差異有統計學意義(P<0.05)。詳見表3。
表3 麻醉后兩組產婦血壓、心率的比較(± s)
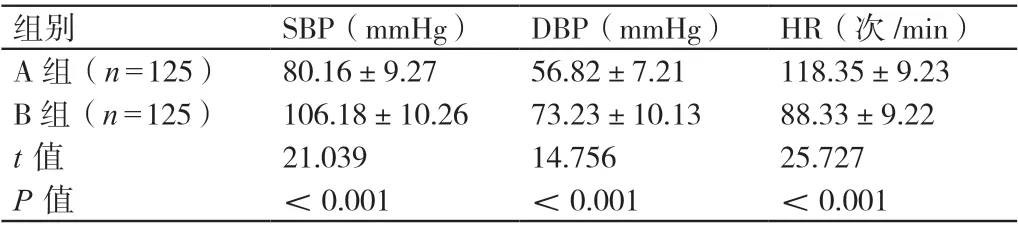
表3 麻醉后兩組產婦血壓、心率的比較(± s)
組別 SBP(mmHg) DBP(mmHg) HR(次/min)A 組(n=125) 80.16±9.27 56.82±7.21 118.35±9.23 B 組(n=125) 106.18±10.26 73.23±10.13 88.33±9.22 t 值 21.039 14.756 25.727 P 值 <0.001 <0.001 <0.001
2.4 兩組產婦術中惡心嘔吐、頭暈、出冷汗、胸悶氣短發生率的比較
B 組產婦術中惡心嘔吐、頭暈、出冷汗、胸悶氣短的發生率均低于A 組產婦,差異有統計學意義(P<0.05)。詳見表4。

表4 兩組產婦術中惡心嘔吐、頭暈、出冷汗、胸悶氣短發生率的比較[例(%)]
2.5 兩組產婦術中SHS 發生率的比較
A 組產婦術中SHS 的發生率為48.00%(60/125),B組產婦術中SHS 的發生率為3.20%(4/125),二者相比差異有統計學意義(χ2=65.860,P<0.001)。
2.6 兩組產婦新生兒Apgar 評分的比較
A 組產婦平均的新生兒Apgar 評分為(9.04±0.54)分,B 組產婦平均的新生兒Apgar 評分為(9.11±0.60)分,二者相比差異無統計學意義(P>0.05)。
3 討論
SHS 的發生原因是孕產婦的子宮增大,導致其下腔靜脈受壓(嚴重時可造成下腔靜脈的血流完全阻斷),使其回心血量減少,進而導致其出現頭暈、惡心、嘔吐、胸悶、出冷汗、心跳加速、呼吸困難等一系列癥狀[5]。進行剖宮產手術的產婦術中發生SHS 的風險較高。究其原因主要是,進行剖宮產手術需為產婦應用麻醉藥物,在麻醉藥物的作用下可導致其腹部肌肉松弛,盆腔肌肉、韌帶的張力下降,無法發揮支撐子宮的作用,導致子宮對腹主動脈、下腔靜脈造成嚴重的壓迫,減少回心血量,進而引起SHS[6]。有研究指出,接受剖宮產手術的產婦在麻醉后若保持平臥位,其SHS 的發生率可高達80%[7]。本研究的結果顯示,麻醉后,B 組產婦的SBP 和DBP 均高于A 組產婦,HR 低于A組產婦,P<0.05。B 組產婦術中惡心嘔吐、頭暈、出冷汗、胸悶氣短和SHS 的發生率均低于A 組產婦,P<0.05。這說明,對于接受剖宮產手術的產婦來說,在進行腰硬聯合麻醉前使其保持常規的仰臥位,在麻醉后使其保持左傾20°~30°臥位能顯著預防其術中發生低血壓、心率過速及SHS。究其原因主要是,在麻醉前讓產婦取平時感覺舒適且常用的仰臥位是比較安全的,不會對其造成較大的影響。在麻醉后迅速調節手術床使其保持左傾20°~30°臥位能顯著減輕子宮對腹主動脈、下腔靜脈的壓迫,避免其回心血量減少,進而可預防其發生SHS。
綜上所述,與對接受剖宮產手術的產婦進行腰硬聯合麻醉前后均使其保持仰臥位相比,在麻醉前使其保持仰臥位、麻醉后迅速調節手術床使其保持左傾20°~30°臥位能有效預防其術中發生低血壓、心率過速及SHS。

