磁共振MRS技術在顱腦腫瘤鑒別診斷中的臨床應用分析
李 光 張金鳳 陳 飛 張文升
顱腦腫瘤因腫瘤發生于顱腔,是1種顱腦占位性病變,會引發運動障礙、視力減退、感覺障礙等表現,隨著病情進展將損害患者腦功能,嚴重者甚至導致死亡[1]。顱腦腫瘤致病因素較多,與化學致癌物、電離輻射、病毒感染等均有關聯,根據腫瘤來源可分為原發性與繼發性兩種,其中以腦膜瘤、膠質瘤、轉移瘤最為常見,為改善患者預后,及時確診、盡早治療是關鍵[2]。不同疾病類型治療方法也存在較大差異,可見臨床開展治療的前提是能夠準確診斷,顱內腫瘤診斷包括定位、定性兩種,定位主要依賴影像學技術,對腫瘤部位與周圍關系進行確定;定性則需通過病理檢查,對其生物學特征、腫瘤性質進行確定,需與其他腦部疾病進行鑒別,提高診斷準確性,為臨床治療提供參考[3-4]。近些年,隨著醫療診斷技術的發展與完善,磁共振波譜(MRS)技術在顱腦腫瘤中得到廣泛應用,該技術能夠測定人體組織代謝變化,不會對人體產生傷害,且能夠定量分析化合物濃度,臨床應用優勢突出[5]。鑒于此,本研究進一步分析磁共振MRS技術在顱腦腫瘤鑒別診斷中的應用價值。現報告如下。
1 資料與方法
1.1 一般資料
回顧性分析2017年6月至2019年6月我院收治的48例顱腦腫瘤患者臨床資料,其中男性27例,女性21例;年齡46~81歲,平均年齡(61.02±5.76)歲;體重46~87 kg,平均體重(71.03±4.86)kg;文化程度:高中及以下34例,大專及以上14例;合并基礎病:高血壓19例;高血糖22例,高血脂11例。手術病理結果:垂體腺瘤1例,淋巴瘤2例,腦膜瘤12例,轉移瘤10例,Ⅰ~Ⅱ級星形細胞瘤4例,Ⅲ~Ⅳ級星形細胞瘤3例,Ⅰ~Ⅱ級膠質瘤10例,Ⅲ~Ⅳ級膠質瘤6例。
1.2 入選標準
納入標準:①入選者均經手術病理確診;②既往無顱腦腫瘤治療史;③未出現感染;④臨床資料均完整。排除標準:①伴有血管炎、中毒性疾病;②存在磁共振檢查禁忌證;③心肝腎功能嚴重衰竭;④伴有語言障礙或認知障礙;⑤其他器官惡性病變;⑥精神疾病。
1.3 方法
所有入選者均進行磁共振MRS技術檢查,選擇美國GE公司3.0 T磁共振機(Singna HDXT)。檢查步驟:首先進行MR常規檢查,序列為軸位T2WI、T1WI、FLAIR,掃描完成后切換模式,進行1H-MRS檢查:利用點分辨波譜分析法,同時進行定位掃描,冠、橫、矢三方位同步,感興趣區選擇正常腦組織區、腫瘤病變區。
1.4 圖像后處理及評價
將獲得的圖像傳至ADW4.4工作站(GE公司)進行后處理,由兩名影像科中級以上職稱的醫師進行閱片,采用單盲法進行分析,并給出判斷結果。分別計算N-乙酰天冬氨酸/膽堿(NAA/Cho)、Cho/肌酸(Cho/Cr)、NAA/Cr的均值。
1.5 統計學分析
2 結果
較正常腦組織,顱腦腫瘤病變區NAA均降低,CHO均升高,Cr趨于正常或稍降低,具體數據見表1。
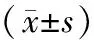
表1 腫瘤代謝物測量參數比較
腦膜瘤:各參數變化與轉移瘤類似,但與轉移瘤相比,Cho/Cr值較高,NAA/Cho值較低。
轉移瘤:Cho/Cr值顯著高于正常腦組織,NAA/Cr、NAA/Cho顯著低于正常腦組織。
膠質瘤:NAA/Cr、NAA/Cho值對比,正常腦組織>Ⅰ~Ⅱ級膠質瘤>Ⅲ~Ⅳ級膠質瘤;Cho/Cr值相比,正常腦組織<Ⅰ~Ⅱ級膠質瘤<Ⅲ~Ⅳ級膠質瘤。
垂體腺瘤:各參數變化與淋巴瘤類似,但Cho/Cr值較淋巴瘤更高。
淋巴瘤:與正常腦組織相比,Cho/Cr值更高。
星形細胞瘤:各參數變化與膠質瘤類似,同級別NAA/Cr、NAA/Cho值相比,星形細胞瘤高于膠質瘤;同級別Cho/Cr相比,星形細胞瘤低于膠質瘤。
3 討論
顱腦腫瘤是發生于顱腔的神經系統腫瘤,為神經外界常見病,神經上皮、腦膜、生殖細胞、外周神經為其主要起源部位,同時存在淋巴、造血組織、轉移性腫瘤等,對患者健康及生命安全造成較大威脅[6]。最初癥狀為頭痛,高發于清晨,起床活動后頭痛消失,隨著病情進展頭痛加劇,逐漸出現幻嗅、感覺減退、肢體失調等表現,發病機制較為復雜,且疾病類型較多,不同類型的腫瘤治療方案、預后均存在較大區別,導致臨床診斷及治療難度較大[7]。既往,臨床診斷顱內腫瘤多根據體格檢查、影像學方法、組織活檢等,體格檢查過于籠統,無法對腫瘤部位、類型、大小等作出判斷,僅可作為基礎參照;組織活檢結果準確,為診斷顱腦腫瘤的金標準,但其屬于有創檢查,對患者造成的創傷較大,無法重復進行[8-9]。因此,臨床亟需尋找安全、無創、可重復的檢查方法,以改善顱腦腫瘤患者預后。
近些年,隨著影像學技術的發展與完善,影像學方法越來越廣泛的應用于顱腦腫瘤的診斷中,但影像學方法種類較多,不同方法診斷價值仍存在一定爭議[10]。頭顱CT、MRI為常用診斷方法,頭顱CT能夠清晰顯示顱內狀態與骨性結構,操作便捷,能夠初步判斷手術切除范圍,但仍存在一定局限性;MRI與CT相比更加清晰,圖像分辨率更高,利于提供更多信息,幫助臨床制定方案,且對大腦不同部位的血流速度也有較好的測量效果[11]。總之顱腦腫瘤影像學檢查需滿足以下要求:①可以確定診斷;②對腫瘤生物學特征能夠及時反映;③對治療有指導意義;④對治療效果可作出及時評價;⑤對患者預后有預判[12]。MRS是通過核磁共振研究活體器官組織代謝、生化變化及化合物定量分析,無創傷性,在腦腫瘤中應用廣泛,主要通過檢測CHO、Cr、NAA等指標反映病變代謝情況,其中CHO能夠反映膜轉運增加或細胞密度增高;Cr為能量代謝標志物;NAA表示正常神經元[13]。本研究結果顯示,較正常腦組織,顱腦腫瘤病變區NAA均降低,CHO均升高,Cr趨于正常或稍降低;腦膜瘤各參數變化與轉移瘤相比,Cho/Cr值較高,NAA/Cho值較低;轉移瘤Cho/Cr值顯著高于正常腦組織,NAA/Cr、NAA/Cho顯著低于正常腦組織;膠質瘤NAA/Cr、NAA/Cho值對比,正常腦組織>Ⅰ~Ⅱ級膠質瘤>Ⅲ~Ⅳ級膠質瘤;Cho/Cr值相比,正常腦組織<Ⅰ~Ⅱ級膠質瘤<Ⅲ~Ⅳ級膠質瘤。垂體腺瘤各參數變化與淋巴瘤類似,但Cho/Cr值更高;淋巴瘤與正常腦組織相比,Cho/Cr值更高;星形細胞瘤各參數變化與膠質瘤類似,同級別NAA/Cr、NAA/Cho值相比,星形細胞瘤高于膠質瘤;同級別Cho/Cr相比,星形細胞瘤低于膠質瘤。表明顱腦腫瘤患者采用MRS技術診斷利于鑒別各腫瘤類型,為臨床擬定治療方案提供準確參考,在顱腦腫瘤診斷、鑒別中具有重要價值。MRS通過波譜的形式顯示腦腫瘤生化狀態、瘤周水腫情況,并進行定量分析,最終確定腫瘤類型,從而選擇針對性治療方案[14]。吳宏等[15]研究顯示,磁共振彌散成像對腦腫瘤診斷和鑒別診斷有一定價值,但不能很好的鑒別實性腫瘤,聯合應用波譜分析技術,可對常見腦腫瘤進行定性分析和惡性程度分級,為臨床診斷和治療方案制定提供參考依據,進一步佐證MRS診斷腦腫瘤的價值。
綜上所述,磁共振MRS技術診斷、鑒別顱腦腫瘤準確性較高,通過代謝信息準確判斷腫瘤類型,為后續治療提供重要參考,從而改善患者預后。

