基于醫療聯合體的抗菌藥物新型管理模式對基層醫院兒科抗菌藥物合理應用干預研究
徐振興,吳明赴,劉鳳,張龍峰,蔣麗軍
(1.揚州大學附屬醫院,江蘇揚州 225001;2.江蘇大學附屬醫院,江蘇鎮江 212001)
目前,抗菌藥物已成為兒科臨床廣泛應用的一類藥物,但抗菌藥物不合理應用,甚至濫用的現象也頻頻發生[1-2]。抗菌藥物在治療兒童感染性疾病中發揮了巨大作用,但不合理使用抗菌藥物不僅不利于控制感染,反而會破壞感染患兒體內微生態平衡,增加二重感染和藥物不良反應發生率,還會導致耐藥菌快速增加和細菌耐藥性增強,進一步加劇感染性疾病對兒童生命健康的威脅[3-4]。我國兒科抗菌藥物使用率普遍較高,尤其在是基層醫院。有研究[5]顯示,部分地區上呼吸道感染抗菌藥物使用率高達96.9%,使用兩種以上抗菌藥物者占38.1%,縣、鄉、村級醫療機構抗菌藥物使用率為95.0%以上。抗菌藥物使用率遠高于發達國家水平,與我國衛生部門要求的抗菌藥物使用率控制在50.0%以內的標準也相差甚遠[6]。因此,如何加強抗菌藥物合理應用及細菌耐藥監測管理成為各國政府衛生工作的重點。本研究擬探討以醫療聯合體為基礎的抗菌藥物新型管理模式對基層醫院兒科抗菌藥物合理應用的干預效果,降低兒童抗菌藥物不合理使用率,減少細菌耐藥和藥物不良反應的發生率,減輕患兒家庭與社會經濟負擔。
1 資料和方法
1.1 一般資料
隨機抽取揚州大學附屬醫院醫療聯合體基層醫院成員單位抗菌藥物合理應用干預前后門診兒科急性呼吸道感染診療日志各200份,實行抗菌藥物合理應用新型管理模式前(2017年7-12月)就診的急性呼吸道感染患兒為對照組,實行抗菌藥物合理應用新型管理模式后(2019年7-12月)就診的急性呼吸道感染患兒為觀察組。其中,對照組男123例,女77例;年齡4個月~12歲,平均(5.28±2.67)歲。觀察組男108例,女92例;年齡5個月~14歲,平均(6.13±2.91)歲。兩組患兒年齡、性別等一般資料比較差異無統計學意義(P>0.05)。
1.2 干預方法
通過以醫療聯合體為基礎的抗菌藥物新型管理模式進行干預。以醫療聯合體為平臺,借助醫療聯合體的人力、物力及信息平臺參與基層醫療機構兒科抗菌藥物合理應用的管理;集合醫療聯合體醫學、藥學、管理學等多個領域專家對基層醫療機構抗菌藥物管理狀況進行調查和分析,發現各醫院抗菌藥物管理中存在的不足,提出并制定具有針對性、可行性及有效性的政策建議及干預策略。
(1)貫徹執行國家藥品管理相關政策法規,以此作為醫院抗菌藥物管理準則,將醫院藥品管理工作納入醫院考核內容的重點,每季度組織醫療聯合體專家對醫療機構實施監督,加大醫療機構對抗菌藥物管理力度。
(2)醫療聯合體專家結合基層醫療機構自身實際情況,制定醫院抗菌藥物使用管理規定、抗菌藥物使用分級管理規定、醫師處方規范及抗菌藥物標準治療指南,每季度實施監督,促進醫療機構的抗菌藥物合理應用。
(3)發揮藥品治療管理委員會(DTC)在促進抗菌藥物合理應用中的“守門人”職責,定期對醫院抗菌藥物應用情況進行動態監測,聯合醫療聯合體藥劑科、感染科、醫務科專家定期對兒科抗菌藥物應用情況(如抗菌藥物使用率、聯合用藥率、抗菌藥物人均費用等)進行調查分析,予以評估比較及公布,指出存在的問題并提出改進建議。
(4)實行“監測、培訓、計劃”策略循環,每季度對基層醫院醫務人員開展培訓,通過印發《抗菌藥物臨床應用指導原則》《抗菌藥物分級使用管理規定》等,開展合理使用抗菌藥物學習班。同時,組織醫療聯合體專家參與基層醫院兒科的門診、查房和會診工作,發揮專業優勢,為基層醫院兒科醫師選擇安全有效的抗菌藥物、制定合理的診療方案提供建議。定期發布抗菌藥物應用相關數據,分析用藥合理性,進行循環監測和數據分析,提高基層醫院兒科醫師抗菌藥物合理應用水平。
1.3 評價指標
采取查閱兒科呼吸科門診原始診療日志的形式收集基層醫院兒童急性呼吸道感染抗菌藥物使用指標,同時,對門診診療日志完整性進行評估,確保納入分析的患兒治療具有連貫性。具體指標包括抗菌藥物使用率、二聯以上抗菌藥物聯合應用率、抗菌藥物人均費用、標本送檢率及抗菌藥物的選擇、療程符合標準指南的比例。其中,抗菌藥物的選擇、療程符合標準指南[7-8]比例由至少2/3的藥品治療管理委員會專家組成員依據指南標準討論評定。
1.4 統計學方法
2 結果
2.1 兩組患兒抗菌藥物應用比較
觀察組患兒抗菌藥物使用率、二聯以上抗菌藥物聯合應用率均低于對照組(P均<0.05),見表1。

表1 兩組患兒抗菌藥物應用比較 例(%)
2.2 兩組患兒抗菌藥物人均費用、標本送檢率比較
觀察組患兒抗菌藥物人均費用低于對照組,抗菌藥物使用前標本送檢率高于對照組,差異均有統計學意義(P<0.05),見表2。
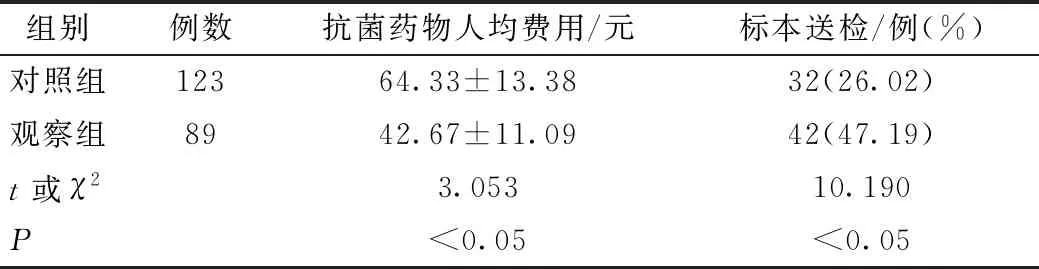
表2 兩組患兒抗菌藥物人均費用、標本送檢率比較
2.3 兩組患兒抗菌藥物合理應用比較
觀察組患兒抗菌藥物的選擇、療程符合標準指南[7-8]比例高于對照組(P均<0.05),見表3。
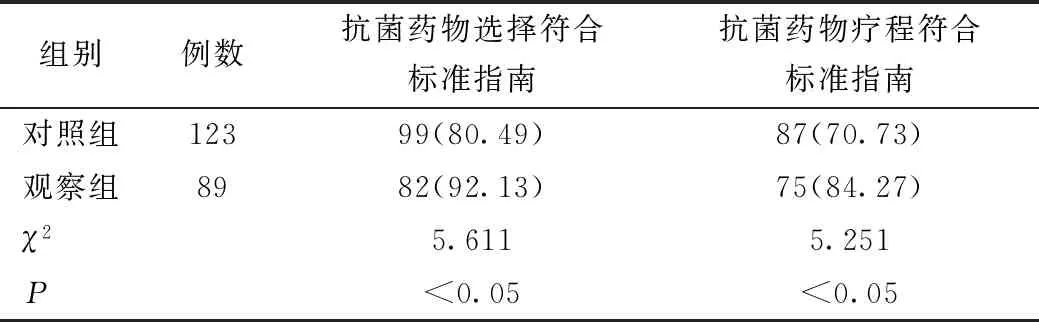
表3 兩組患兒抗菌藥物合理應用比較 例(%)
3 討論
目前,兒童抗菌藥物不合理應用現象較普遍[9-10]。不合理使用抗菌藥物在導致藥品費用增加、衛生資源浪費的同時,也帶來了細菌耐藥率升高等問題[11-13]。我國衛生部細菌耐藥監測網的細菌耐藥監測結果顯示,0~14歲兒童青霉素不敏感肺炎鏈球菌(PNSP)檢出率高達92.1%,且高于國內成人監測結果[14]。有研究表明,0~14歲兒童腸桿菌科細菌對氨芐西林明顯耐藥,大腸埃希菌、肺炎克雷伯菌、陰溝腸桿菌、粘質沙雷菌對第三代頭孢菌素的耐藥率均>50.00%,并出現對碳青霉烯類的耐藥現象;大腸埃希菌、肺炎克雷伯菌產超廣譜β-內酰胺酶(ESBLs)占比分別為46.96%、47.66%,肺炎鏈球菌對青霉素耐藥率為85.70%[15]。兒童作為特殊用藥群體,其肝腎功能、中樞神經系統、內分泌系統等均未發育完全,藥物吸收、分布、代謝、排泄等與成人比較存在較大差異,易導致藥物不良反應及藥源性疾病[16-17]。因此,不合理使用抗菌藥物導致的細菌耐藥率、不良反應發生率不斷升高將嚴重威脅兒童生命健康[18]。
針對日益嚴峻的抗菌藥物不合理使用、濫用及細菌耐藥現狀,加強抗菌藥物的應用管理和監測具有十分重要的意義。本研究以醫療聯合體為平臺,集合醫療聯合體醫學、藥學、管理學等多個領域專家對基層兒科抗菌藥物管理上存在的不足進行針對性干預,建立一種各級醫院聯動協作的兒科抗菌藥物合理應用管理新模式,從而改善基層醫院兒科抗菌藥物不合理使用現狀。本研究結果顯示,在基于醫療聯合體的抗菌藥物新型管理模式的干預后,兒童呼吸道感染抗菌藥物使用率、二聯以上抗菌藥物聯合應用率均降低(P<0.05),抗菌藥物人均費用下降(P<0.05),提示在以醫療聯合體為基礎的新型抗菌藥物合理應用管理新模式干預下,制定、完善了抗菌藥物使用及分級管理規定,加強醫師處方監管,使抗菌藥物使用強度明顯降低,抗菌藥物不合理聯合應用率下降,患者藥品費用也相應減少。本研究結果顯示,觀察組依據炎癥指標(血常規、超敏C反應蛋白)檢查使用抗菌藥物比例、抗菌藥物的選擇、療程符合標準指南[7-8]比例高于對照組(P<0.05),提示在抗菌藥物合理應用管理新模式下,醫療聯合體醫學、藥學等領域專家對基層醫院醫務人員定期開展培訓,參與基層醫院兒科的門診、查房和會診工作,使基層醫院兒醫師在開具處方時依據標準指南、標本檢查結果合理使用抗菌藥物,超療程、超范圍使用抗菌藥物等不合理用藥現象減少。
醫療聯合體是將同一區域內醫療資源整合,由一所三級醫院,聯合若干二級醫院和社區衛生機構通過縱向資源整合形成的醫療共同體。本研究結果表明,以醫療聯合體為平臺的抗菌藥物合理應用新型管理模式可提高基層醫院兒科抗菌藥物合理使用水平,其優勢在于:(1)以醫療聯合體為紐帶,各級醫院聯動協作有利于提高基層醫療機構對抗菌藥物管理力度;(2)以醫療聯合體為平臺,可實現區域內醫療信息共享,有助于定期對基層醫院抗菌藥物的使用情況進行動態監測、評估,實時發現問題并提出改進建議;(3)以醫療聯合體為龍頭,可優化醫療資源配置,促進優質資源下放,為基層醫療機構提供培訓和用藥建議,有利于提高基層醫師合理應用抗菌藥物水平。
綜上所述,以區域醫療聯合體為平臺的新型抗菌藥物管理模式,能夠對基層醫院兒科抗菌藥物合理使用進行指導和干預,有效提高基層醫院兒科抗菌藥物合理應用水平。

