437例新生兒化膿性腦膜炎臨床分析
劉凌,鄧春
(1.重慶嘉陵醫院,重慶 400030;2.重慶醫科大學附屬兒童醫院,重慶 400014)
新生兒化膿性腦膜炎是新生兒期常見的中樞神經系統感染性疾病,臨床癥狀不典型,容易漏診誤診,新生兒期發病率高于其他階段嬰幼兒[1],病死率高,可引起腦積水、智力及運動功能障礙、癲癇、失明、失聰等后遺癥。對新生兒化膿性腦膜炎患兒的臨床表現及微生物檢查陽性病例的病原進行分析,了解新生兒化膿性腦膜炎臨床特征,有助于指導臨床工作,早診斷早治療,改善患兒預后。
1 資料和方法
1.1 研究對象
回顧性分析2007-2018年在重慶醫科大學附屬兒童醫院新生兒科住院的化膿性腦膜炎患兒臨床資料,排除產時窒息、其他嚴重神經系統疾病、內分泌系統疾病、遺傳代謝性疾病、先天性腦發育異常、頭顱外傷等影響中樞神經系統發育的疾病。
1.2 診斷標準
診斷標準參考《實用新生兒學(第4版)》[2],依據臨床表現、腦脊液常規、腦脊液生化、腦脊液培養作為新生兒化膿性腦膜炎的診斷標準:(1)有反復發熱、易激惹、嗜睡、精神反應異常、納差、肌張力異常等臨床表現。(2)血常規白細胞可明顯增多,中性粒細胞水平增高,部分嚴重病例白細胞水平可能不增高。(3)腦脊液檢查白細胞數,日齡<1周足月兒白細胞計數>32×106/L;日齡>1周足月兒白細胞計數>10×106/L;早產兒白細胞計數>29×106/L;多核細胞比例>57%~61%(單核細胞增多性李斯特菌感染以單核細胞增高為主);腦脊液蛋白增多、糖降低。(4)腦脊液涂片或者培養可見細菌。符合(1)(2)(3),臨床可診斷,加上(4)可做病原學確診。
1.3 方法
2 結果
2.1 一般資料及臨床表現
2007-2018年重慶醫科大學附屬兒童醫院新生兒科共收治患兒93 846例,其中早產兒19 905例,足月兒 73 941 例,共437例診斷為新生兒化膿性腦膜炎,占4.7‰。發熱201例(46.0%),抽搐75例(17.2%),顱內壓增高45例(10.3%),肌張力異常127例(29.1%)。早產兒化膿性腦膜炎患病比例為7.5‰,足月兒化膿性腦膜炎患病比例為3.9‰。胎膜早破110例(25.2%),出生體質量(2 797.6±783.8)g,胎齡(37.0±4.2)周,入院日齡中位數為10 d,起病日齡中位數為 3 d。一般資料及臨床表現見表1。
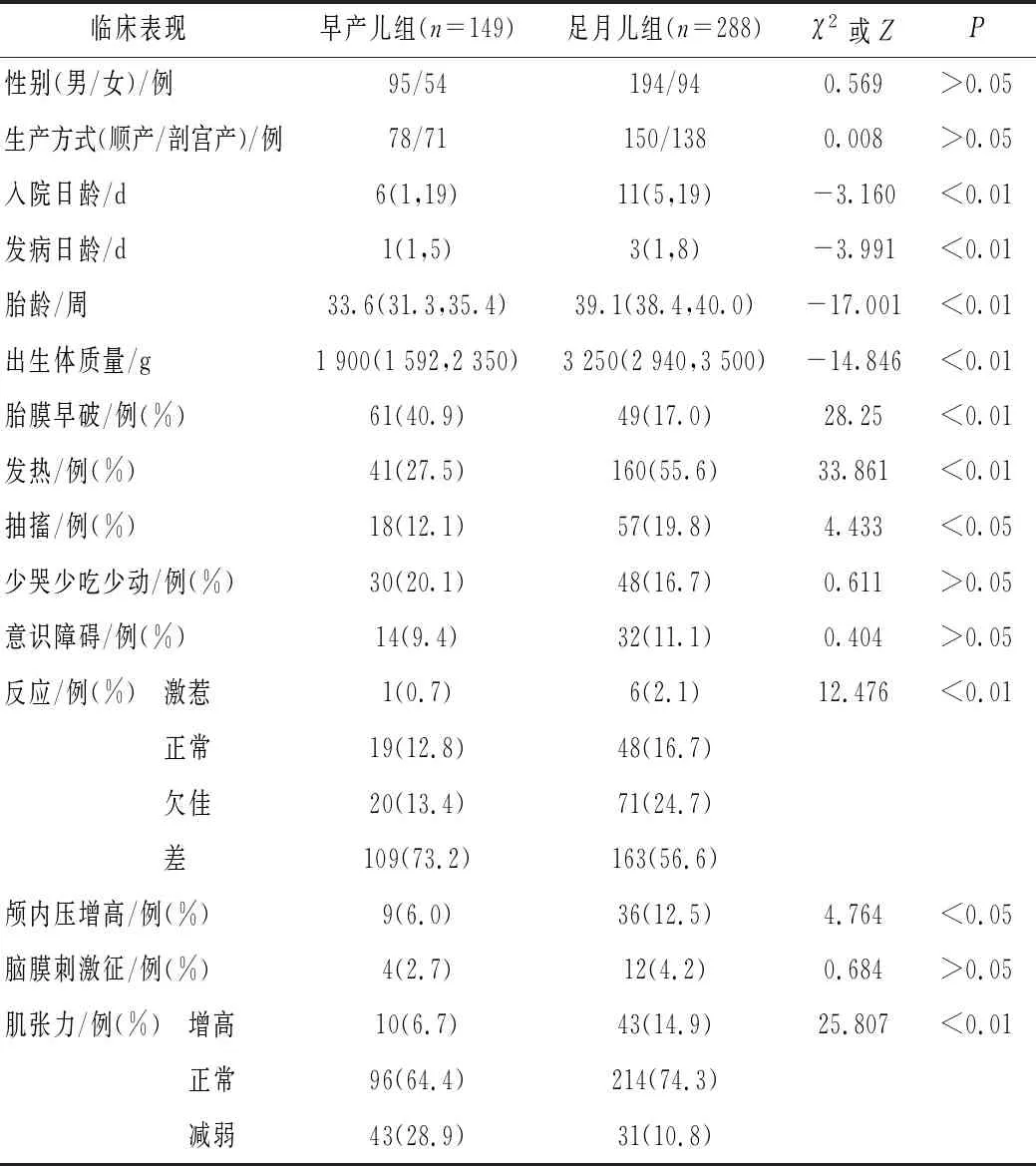
表1 早產兒與足月兒一般資料及臨床表現比較
2.2 實驗室檢查
C反應蛋白(CRP)升高220例(50.3%),其中CRP>100 mg/L的患兒24例(5.5%);腦脊液蛋白>1.5 g/L的患兒234例(53.5%);腦脊液葡萄糖<2.2 mmol/L的患兒298例(68.2%)。腦脊液細胞數中位數424×106/L,有核細胞數中位數29×106/L,有核細胞比例中位數0.13%,腦脊液蛋白中位數1.62 g/L,腦脊液葡萄糖中位數1.95 mmol/L,腦脊液氯化物118.5 mmol/L。
2.3 病原菌培養及藥敏結果
2007-2012年血培養檢出G+菌9例,G-桿菌10例;2013-2015年血培養檢出G+菌21例,G-菌28例;2016-2018年血培養檢出G+菌19例,G-菌32例。血培養病原學檢出病原菌中革蘭陰性菌比例呈逐年升高的趨勢。
432例患兒血培養陽性119例(27.5%),血培養檢出病原學中G-菌70例(58.8%),G+菌49例(41.2%)。160例患兒送檢腦脊液培養,腦脊液培養陽性11例(6.9%),其中G-菌6例(6/11),G+菌5例(5/11)。見表2。
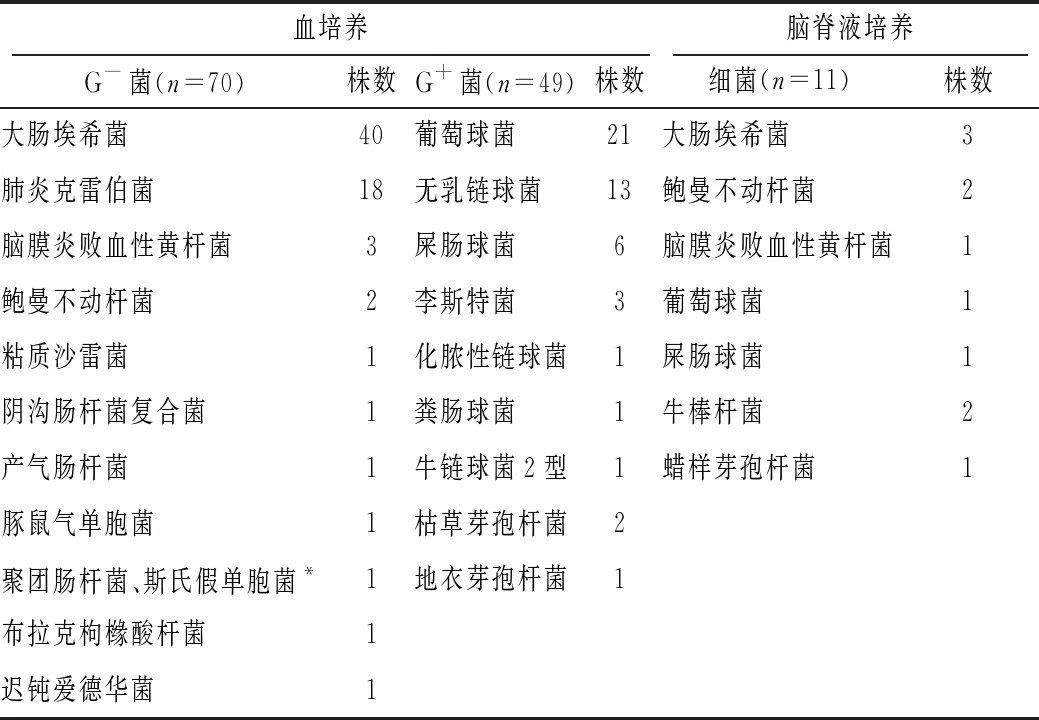
表2 血培養和腦脊液培養病原菌分布情況
進一步分析最常見的大腸埃希菌、葡萄球菌藥敏結果,發現大腸埃希菌對氨芐西林、頭孢噻肟、頭孢曲松耐藥率>70.0%,而對亞胺培南、美羅培南均敏感;葡萄球菌對萬古霉素、利奈唑胺均敏感,但對其他藥敏檢測藥物均出現較高耐藥率。見表3。
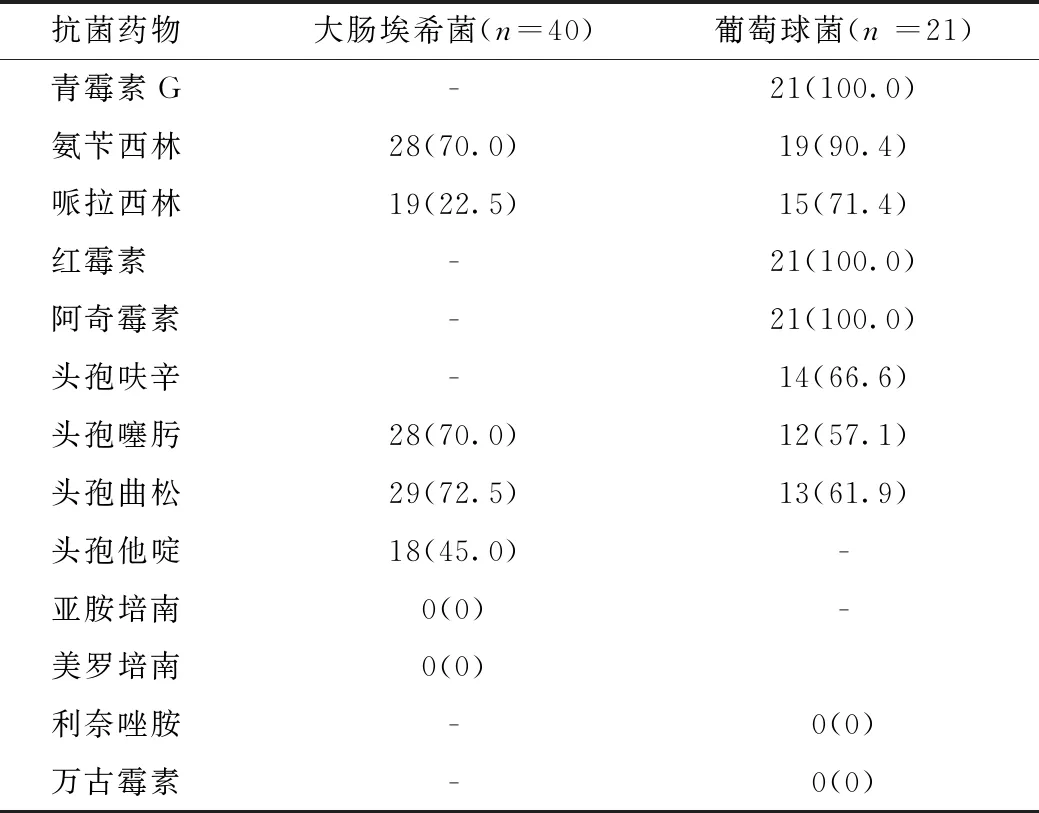
表3 大腸埃希菌、葡萄球菌對常用抗菌藥物藥敏結果 株(%)
2.4 治療及轉歸
住院時間中位數17 d,抗生素使用時間中位數14 d,其中青霉素類、頭孢菌素類抗生素使用時間中位數7 d,碳青霉烯類、糖肽類抗生素使用時間中位數4 d。258例臨床治愈出院,119例臨床好轉出院,60例因家屬拒絕進一步治療而簽字出院。
3 討論
新生兒化膿性腦膜炎是新生兒時期嚴重疾病,一旦發生,治療時間長,可能遺留神經系統后遺癥。本研究顯示,新生兒化膿性腦膜炎病例占同期住院患兒比例為4.7‰,早產兒患病比例大于足月兒(7.5‰vs3.9‰),考慮可能與早產兒免疫功能低下、使用中心靜脈置管、長時間使用有創呼吸機等有關。朱敏麗等[3]研究發現,新生兒化膿性腦膜炎高危因素主要包括男性、出生體質量低、胎膜早破等,本研究亦發現新生兒化膿性腦膜炎患兒男性多于女性,約1/4病例有胎膜早破病史,考慮與胎膜破裂后上行感染危險增加有關。因新生兒神經系統發育不全、頸部肌肉未發育完全、前囟和骨縫緩沖作用等因素存在,常起病隱匿,缺乏腦膜炎典型癥狀體征[4-5]。本研究發現新生兒化膿性腦膜炎常見臨床表現為發熱、精神反應差、肌張力異常,且發熱、抽搐、顱內壓增高在足月兒更常見,肌張力低下、反應差在早產兒更常見。因此,臨床醫師應加強對新生兒化膿性腦膜炎高危兒的臨床表現觀察和監測。
腦脊液培養對腦膜炎的診斷及治療有著至關重要的地位,但腦脊液培養陽性率低[6-7]。30%~50%的新生兒敗血癥血培養陽性者合并腦膜炎[8];本研究中新生兒化膿性腦膜炎病例中腦脊液病原學檢出率低(6.9%),血培養陽性率較高(27.5%)。由于新生兒化膿性腦膜炎的癥狀和體征不典型,為避免漏診,國內外學者建議對于診斷為敗血癥的新生兒均應行腰穿檢查[9-10]。
發達國家新生兒化膿性腦膜炎常見致病菌為B組溶血性鏈球菌和革蘭陰性腸桿菌[2],而發展中國家則以葡萄球菌和腸桿菌為主[3],與本研究結果一致。本研究通過對近幾年病原學進行分析發現,新生兒化膿性腦膜炎的腦脊液培養和血培養病原均以大腸埃希菌常見,血培養病原中革蘭陰性桿菌比例呈增加趨勢,與國內外既往報道相符[11-15]。藥敏試驗結果顯示,大腸埃希菌對氨芐西林、頭孢噻肟、頭孢曲松耐藥率>70.0%,對哌拉西林耐藥率22.5%,而對碳青霉烯類抗生素敏感;葡萄球菌對萬古霉素、利奈唑胺均敏感,但對其他藥敏檢測藥物均出現較高耐藥率(57.1%~100.0%)。提示臨床診治中經驗性用藥應當注意耐藥菌問題,結合臨床調整治療方案。
新生兒化膿性腦膜炎是新生兒敗血癥常見的合并癥,臨床表現不典型,病原學以大腸埃希菌和葡萄球菌較常見,且血培養檢出革蘭陰性菌比例近年來呈上升趨勢;大腸埃希菌對碳青霉烯類抗生素和哌拉西林敏感,葡萄球菌對萬古霉素、利奈唑胺敏感,但對其他抗生素耐藥率高。

