臀大肌肌瓣治療腰椎神經鞘瘤術后腦脊液漏1例
趙 倩 季 慶 李鶴松 李小兵 王 穎 焦德讓
1 病例資料
64歲男性,因腰骶椎管內腫瘤,分別于2019年8月、2020年5月兩次手術治療,術后病理為神經鞘瘤。由于手術切除不徹底,未行硬脊膜修補,術后臨床癥狀無明顯改善。3個月來,癥狀加重,腰骶部手術部位逐漸隆起,周圍壓痛。入院體格檢查:雙下肢肌力Ⅴ-級,足部活動內外翻及伸曲不到位,小腿腓腸肌萎縮;腰4~5以下痛覺減退,以會陰部減退明顯;腰骶部傷口可見皮膚膨隆,傷口周圍軟組織壓痛明顯,放射致雙下肢后側,透光試驗(+)。腰骶部MRI顯示腰4~骶2大小形狀不規則、密度不均勻的占位影像表現,為殘余及復發的腫瘤,伴有擴張至腰骶部的皮下腫物,低密度腫物,即腦脊液囊腫(圖1A、1B)。由于腰4~骶2仍有殘余、復發腫瘤及腦脊液囊腫擴張至皮下,巨大且有破潰危險,且多次手術導致局部肌肉萎縮,瘢痕增生,椎管及硬膜修復困難,與燒傷科醫生研究決定轉移臀大肌肌瓣填塞囊腔。全麻下,選取腰部“Ⅰ”字形原切口,切開腰部皮膚皮下脂肪層,可見瘢痕增生,腰部可見囊性組織,內有透明腦脊液流出,暴露腰4椎板,咬除椎板,磨鉆擴大骨窗至3 cm寬,可見硬脊膜下囊性腫物,切除腫物后,馬尾神經根周圍可見多發腫物,淺黃色,質韌,邊界清,包膜完整,仔細分離,連同周圍粘連組織切除,術中清除腦脊液囊腫,可見有腦脊液從腰椎管流出。然后,選取右側臀大肌上部肌瓣,以髂后上棘與股骨大轉子尖端的連線為縱軸設計肌瓣,根據腰骶部殘腔大小設計肌瓣大小約15 cm×8 cm,使其充分填滿殘腔。以梨狀孔為中心向內上旋轉180°達到足以填塞覆蓋至殘腔底部。多次手術后,術中硬膜囊無法實施修補。翻轉臀大肌,肌瓣推移填入手術腔(切勿扭曲臀上血管),并與腰椎殘腔周圍組織緊密縫合,逐層縫合切口。術中注意肌肉滲血切勿過度電凝止血,因電凝后易導致血管痙攣影響肌瓣供血,從而影響手術效果。術后盡量保持俯臥位或側臥位,減少肌瓣受壓。若無法耐受俯臥位,可考慮使用懸浮床治療,避免翻轉的肌瓣受壓。術后腰部疼痛及膨隆癥狀緩解,隨訪3個月雙下肢疼痛無力癥狀基本恢復,復查MRI顯示肌瓣基本在腰骶骨殘端周圍保持容量(圖1C、1D)。
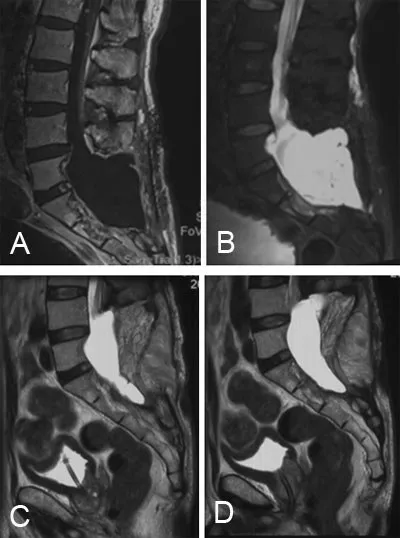
圖1 腰椎神經鞘瘤術后腦脊液漏臀大肌肌瓣治療前后MRI
2 討論
椎管內神經鞘瘤比較常見,但腰椎管內多發神經鞘瘤臨床少見。本文病例多次手術切除椎管內神經鞘瘤,術后遺留大面積缺損殘腔,硬膜囊撕裂或損傷導致腦脊液漏,擴張至皮下形成腦脊液囊腫。因周圍組織破壞嚴重,硬脊膜無法修復,腦脊液囊腫擴展至皮下,組織缺失嚴重;而臀大肌組織厚重,血運豐富,是合適的修補材料。臀大肌肌瓣血運豐富,組織量大,移植成活率高,抗感染能力強,耐磨耐壓,應用其填充組織缺損殘腔可改善周圍血運,從而有利于組織的修復。
結合本文病例,應用臀大肌推移肌瓣填塞腰椎管內多發神經鞘瘤切除術后殘腔與腦脊液漏,術前應行超聲多普勒血流探測儀定位穿支位置;術中通過旋轉合適的角度,血運豐富的肌瓣填充后殘腔,加以合理的引流,能有效地修復腦脊液漏。術中操作要仔細,切勿損傷供養該肌的臀上、下動脈。另外切取的肌瓣要足夠寬、足夠長,以充分填塞腰椎骨切除遺留的殘腔,不可試圖強力縫合且過度電凝止血肌肉滲血而影響肌瓣血運。本文病例術后早期起床及行走運動自覺右肢無力,經鍛煉后,雙下肢行走及上樓梯時基本無差別。術后3個月MRI檢查發現填塞的肌瓣仍然保持其容量而沒有萎縮。因此,我們認為臀大肌肌瓣能可靠閉合死腔,是修復腰骶部術后殘腔缺損的較佳方法。

