高血壓腦出血術后再出血危險因素的Meta分析
蔣小兵,高文文,趙海康
高血壓腦出血(hypertensive cerebral hemorrhage,HICH)是神經外科的常見病、多發病;好發于中老年人,具有很高的致殘率和病死率[1]。有手術指征的高血壓腦出血患者經手術治療后大部分好轉,而部分患者會在術后發生再次出血,再次出血后的致殘率與病死率遠遠高于初次發病[2]。因此,了解術后再出血的危險因素,對預防發生術后再出血有重要臨床意義。本研究對2015年1月1日—2020年1月31日國內外發表的關于高血壓腦出血術后再出血危險因素研究的文獻進行Meta分析,以探討高血壓腦出血術后再出血的相關危險因素,為降低術后再出血的發生率提供循證醫學依據。
1 資料與方法
1.1 資料 檢索文獻來自國內的中國知網(CNKI)、萬方數據庫、維普數據庫(VIP)、中國生物醫學數據庫(CBM),以及國外的PubMed、Embase、Web of Science、Cochrane Library數據庫。
1.2 方法
1.2.1 文獻檢索 查找以上數據庫中2015年1月1日—2020年1月31日發表的,關于高血壓腦出血術后再出血危險因素研究的相關文獻;同時追溯納入文獻的參考文獻,盡可能查全文獻。中文檢索詞為高血壓腦出血、術后、再出血、危險因素,英文檢索詞為hypertensive cerebral hemorrhage、postoperative、rebleeding、risk factors。
1.2.2 納入與排除標準 納入標準:(1)近5年來公開發表的關于高血壓腦出血術后再出血危險因素研究的原始文獻;(2)研究對象均行手術治療;(3)病例對照研究,有樣本總數、再出血例數和對照組例數;(4)資料完整,統計學方法正確,分析指標包含危險因素的優勢比(OR)及其95%置信區間(CI),或者可以計算出OR值及其95%CI;(5)納入的文獻至少包含1個危險因素。排除標準:(1)綜述、系統評價、動物實驗、病例報告、會議論文;(2)重復發表;(3)質量較差,或數據指標不完整、有錯誤;(4)非病例對照研究的文獻。
1.2.3 文獻篩選、資料采集和質量評價 由2位研究人員獨立依據文獻的納入和排除標準對文獻進行篩選,確定納入Meta分析的文獻。采集納入文獻的資料:第一作者姓名、發表時間、文獻來源、研究類型、總樣本例數、再出血例數、對照組例數、危險因素及相關數據。文獻的質量評價采用Newcastle-Ottawa Scale(NOS)量表,NOS量表的滿分為9顆星,≥6顆星的文獻可納入Meta分析。在文獻篩選、資料采集和質量評價過程中,如2位研究人員的結論不一致,則雙方相互討論解決,或者由第3位研究人員審核協助解決。
1.3 統計學方法 采用Stata15.1和RevMan5.3軟件對收集的數據進行統計合并。通過Q檢驗的P值和I2值檢驗合并的數據之間是否存在異質性,如果Q檢驗中的P<0.1或I2≥50%,認為存在異質性,采用隨機效應模型合并效應量OR值和95%CI;反之,則采用固定效應模型合并效應量OR值和95%CI。如果Q檢驗的P值和I2值結果不一致,以I2值為準。統計合并后的效應量P<0.05為有統計學意義。敏感性分析采用同時計算固定效應模型和隨機效應模型的OR值和95%CI,比較兩組結果,以判斷研究結果的穩定性和可靠性。對于納入文獻數≥7篇的危險因素通過繪制倒漏斗圖和Begg’s檢驗判斷研究是否存在發表偏倚,如Begg’s檢驗P>0.05表明倒漏斗圖分布對稱,提示不存在發表偏倚;反之,則表明存在發表偏倚。
2 結 果
2.1 文獻篩選流程和結果 共檢索到相關文獻918篇,剔除重復文獻后,按照納入與排除標準,通過仔細閱讀標題、摘要和全文,納入文獻17篇[3-19]進行Meta分析。文獻篩選流程見圖1。
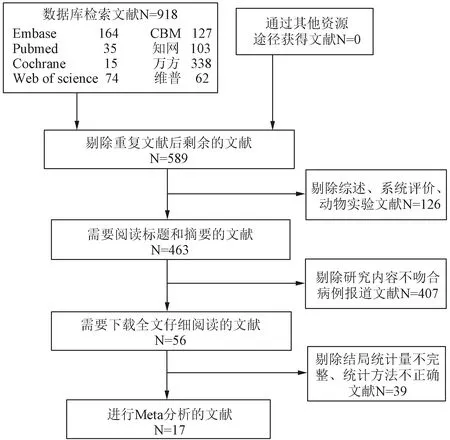
圖1 文獻篩選流程圖
2.2 納入文獻的基本資料及質量評價 見表1。納入的17篇Meta分析文獻均為病例對照研究,患者總數為3 544例,術后再出血的患者512例,對照組患者3 032例;納入分析的危險因素8項。采用NOS量表對納入的文獻進行質量評價,所有納入文獻的質量評價星級為7~8星,質量較高。
2.3 Meta分析結果 發病至手術時間≤6 h及凝血功能異常、術前收縮壓≥200 mmHg、術前舒張壓≥120 mmHg、術后收縮壓≥200 mmHg、術前血腫量≥60 mL、術中止血困難、合并糖尿病與高血壓腦出血術后再出血的關系,合并分析結果見圖2-9。
在術前收縮壓≥200 mmHg因素分析中,納入研究的數據間存在異質性(異質性檢驗P=0.01,I2=64%),采用隨機效應模型合并統計量。另外7項因素分析均不存在異質性(異質性檢驗均P>0.1,I2<50%),采用固定效應模型合并統計量。Meta分析的結果顯示,納入分析的8項因素均為高血壓腦出血術后再出血的危險因素(合并的效應量P<0.005~0.000 01),見表2。

表1 納入文獻的基本資料及質量評價

圖2 發病至手術時間≤6 h分析森林圖 圖3 凝血功能異常分析森林圖

圖4 術前收縮壓≥200 mmHg分析森林圖 圖5 術前舒張壓≥120 mmHg分析森林圖

圖6 術后收縮壓≥200 mmHg分析森林圖 圖7 術前血腫量≥60 mL分析森林圖
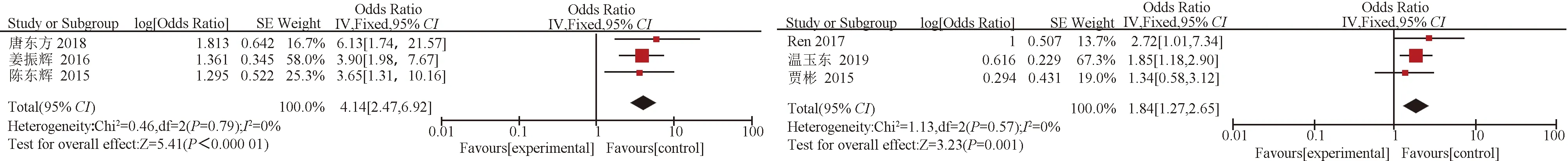
圖8 術中止血困難分析森林圖 圖9 合并糖尿病分析森林圖
2.4 敏感性分析 對納入的8項危險因素同時采用固定效應模型和隨機效應模型進行分析顯示,8項危險因素的OR值和95%CI非常相近,證明此次合并效應量的結果基本可靠。見表3。
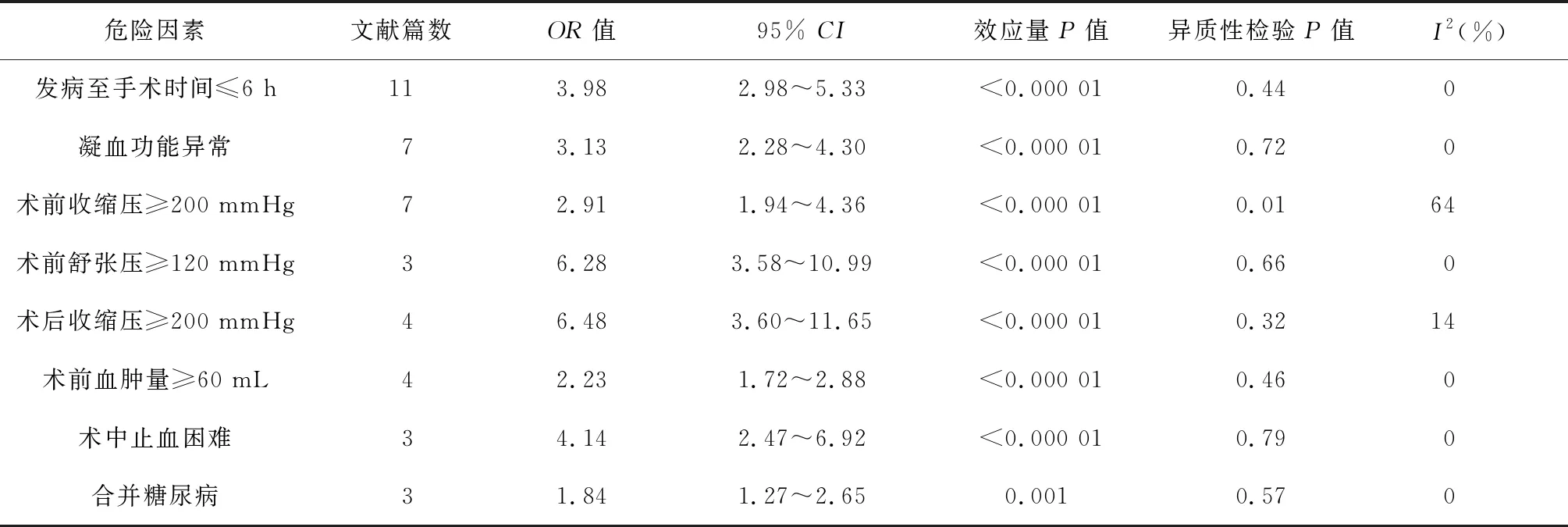
表2 高血壓腦出血術后再出血危險因素的Meta分析
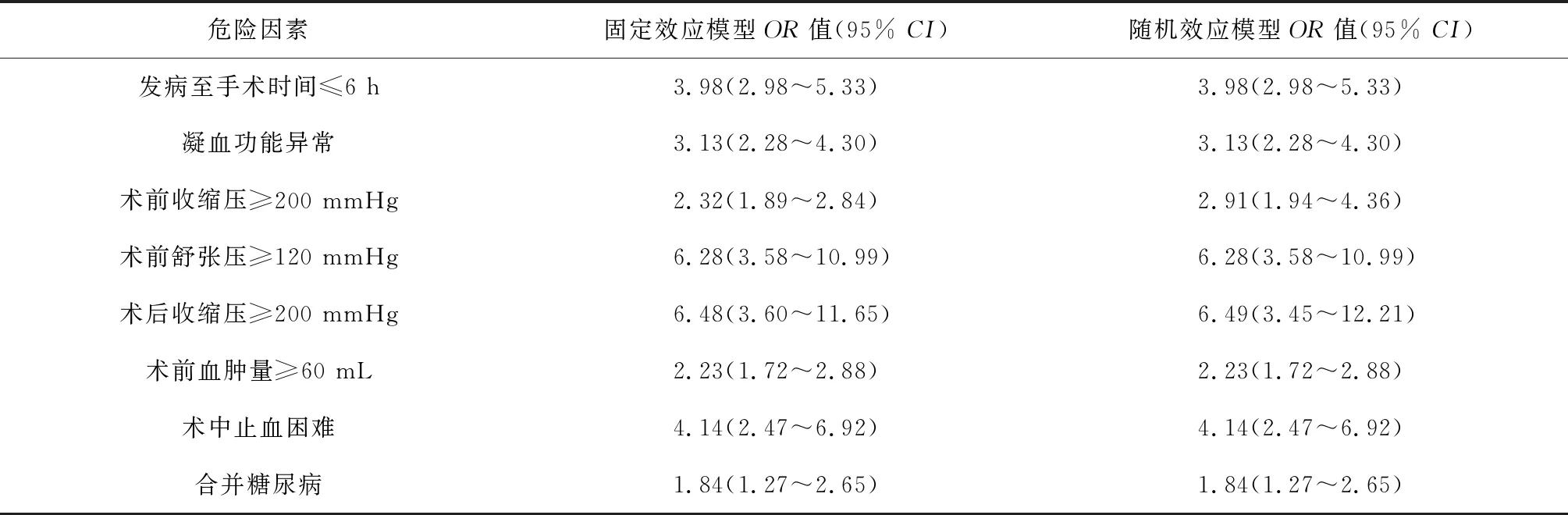
表3 危險因素合并效應量的敏感性分析
2.5 發表偏倚分析 對于納入文獻數≥7篇的危險因素繪制倒漏斗圖,經Begg’s檢驗均P>0.05,表明各倒漏斗圖分布基本對稱,提示不存在發表偏倚,Meta分析結果的穩定性較好。以發病至手術時間≤6 h分析的倒漏斗圖為例,納入的11篇文獻位于95%CI內,Begg’s檢驗P=0.213,分布基本對稱,提示無明顯發表偏倚(圖10)。
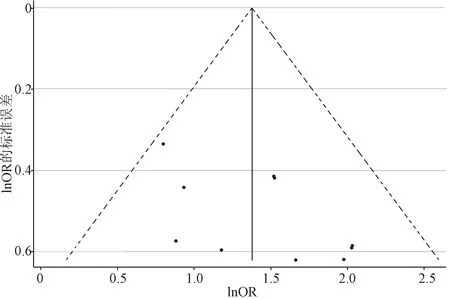
圖10 發病至手術時間≤6 h分析的倒漏斗圖
3 討 論
流行病學調查研究顯示,全球范圍內高血壓腦出血的發病率每年逐步上升,需手術治療的患者也在同步增多,術后再出血會給患者帶來災難性的后果,使致殘率和病死率大大增加,加重了家庭和社會負擔,是神經外科棘手的難題[20]。國內外神經外科醫生很早就開始研究高血壓腦出血術后再出血的相關危險因素,但是不同研究方法的結果存在一定的差異。
本研究收集了最近5年多國內外高血壓腦出血術后再出血危險因素的研究文獻,較全面地總結了相關危險因素。Meta分析結果顯示,發病至手術時間≤6 h、凝血功能異常、術前收縮壓≥200 mmHg、術前舒張壓≥120 mmHg、術后收縮壓≥200 mmHg、術前血腫量≥60 mL、術中止血困難、合并糖尿病是高血壓腦出血術后再出血的危險因素。
眾多的研究發現,高血壓腦出血發病6 h內由于血腫壓迫破裂出血的血管止血不牢固,手術清除血腫后容易再次發生出血;而在發病6 h之后手術可很大程度地降低術后再出血的風險[4]。但是需要考慮到血腫的形成壓迫了周圍的腦組織,隨著時間的推移會出現腦水腫;另外血腫產生的炎癥因子、細胞毒性物質等也會對腦組織產生繼發性損害[21]。所以可在發病6 h后盡早實施手術,既可以降低術后再出血的風險,也解除了血腫的占位效應,減少繼發性腦損害。凝血功能異常是術后再出血的常見因素,因顱內血腫形成過程中消耗了大量促凝因子,導致消耗性凝血功能障礙;其次,如患者有基礎肝臟疾病,長期口服抗凝藥、抗血小板藥,均可影響凝血功能。不管是術前還是術后,手術醫師應詳細評估患者的凝血功能,準確有效地實施干預;對有急診手術指征且術前長期口服抗血小板藥的患者,在術前、術中可適當輸注血小板制品,以緩沖抗血小板藥物的影響,確保患者術后不發生再出血[22]。術中止血困難也是術后再出血的危險因素之一,不管是凝血功能正常還是異常的患者,術中須精細操作,動作輕柔,吸引器吸力不要過大,也不要盲目吸引,避免形成新的出血創面。術前收縮壓超過200 mmHg,舒張壓超過120 mmHg,表明在長時間高血壓的作用下,患者的血管彈性降低,破裂小動脈和微動脈的血管壁在高血壓的作用下損傷加重,如果再在術中沒有充分地止血,術后血壓的波動很容易引起再次出血[21]。術后收縮壓超過200 mmHg會引起顱內壓升高,容易導致停止出血的血管再出血[23]。術前出血量大(≥60 mL)的患者,手術將血腫清除之后其顱內壓變化梯度較大,增加了術后再出血的發生率;其次,大血腫壓迫腦組織范圍廣,造成血腫臨近腦組織水腫和壞死,同時有更多的血管受累,也增加了術后再次出血的風險。因此,對于出血量較大的患者,血腫清除率和手術時機的選擇尤為重要;既要清除血腫,又要最大限度減輕繼發性腦損害,促進局部腦組織的血液循環,可使預后得到明顯的改善。合并糖尿病也是術后再出血的危險因素,因慢性糖尿病會造成顱內小動脈粥樣硬化和微循環改變,使術后再出血的發生率增大[24]。
本研究旨在分析高血壓腦出血術后再出血的危險因素,為預防術后再出血提供循證醫學證據。研究嚴格按照納入與排除的標準納入文獻,并用NOS量表對納入的文獻進行質量評價;同時采用固定效應模型和隨機效應模型合并效應量。敏感性分析和發表偏倚檢驗顯示結果基本可靠。但本研究也存在一定的局限性。首先,國內外一些文獻還報道了年齡、高血壓的病程、腦出血的部位等對術后再出血的影響;但是由于本研究納入文獻這方面的數據較少無法進行Meta分析,對分析的結果有一定的影響;其次,危險因素中術前舒張壓≥120 mmHg、術中止血困難、合并糖尿病的相關文獻只有3篇,可能會存在潛在的偏倚。
綜上所述,高血壓腦出血術后再出血的危險因素是多方面的,在臨床工作中應對患者進行全面評估,全面考慮術前、術中和術后的危險因素,準確高效實施手術,對于降低術后再出血的發生率具有重要意義。

