顱內動脈瘤與ABO血型的相關性研究
張吉論,晁曉峰,王巖,戰文建,王杰,吳沂昊,劉崎,陳洋,梁君
顱內動脈瘤(intracranial aneurysm,ICA)是指腦動脈內腔局限性異常擴大所造成的動脈壁瘤狀突出[1],發生率可達3.2%[2],僅次于腦血栓形成及高血壓腦出血,居于腦血管病中的第3位,是最常見的腦血管病之一[3]。越來越多的研究表明顱內動脈瘤的發生是多種危險因素共同作用的結果[4-6],而遺傳因素就是其中之一[7]。ABO血型作為一種穩定的遺傳信息,與許多疾病的發生都存在潛在關系[8];但目前關于其與顱內動脈瘤的發生是否有關的研究報道較少。2015年Bir等[9]報道ABO血型與顱內動脈瘤的發生無關;但是該研究的對象為白種人和非裔美國人,由于ABO血型的分布存在顯著的種族差異[10],所以該研究結果并不能代表以黃種人為主的中國人群。本研究回顧性分析了徐州醫科大學附屬醫院神經外科2014年9月—2019年9月收治的行腦血管影像學檢查的1 120例(其中顱內動脈瘤706例)患者的臨床資料;以探討徐州地區人群顱內動脈瘤的發生與ABO血型之間有無相關性。
1 資料與方法
1.1 一般資料 行頭部數字減影血管造影(digital subtraction angiography,DSA)、磁共振血管成像(magnetic resonance angiography,MRA)或CT血管成像(computed tomographic angiography,CTA)檢查的住院患者1 120例;按檢查結果分為顱內動脈瘤組706例(動脈瘤組)和非顱內動脈瘤組414例(對照組)。兩組患者中均排除了合并嚴重感染、嚴重肝腎功能不全、惡性腫瘤等疾病和臨床資料收集不全的患者。
1.2 方法
1.2.1 ABO血型檢測 兩組患者均在入院2 d內抽取靜脈血2 mL,用乙二胺四乙酸二鉀(ethylenediaminetetraacetate,EDTA)抗凝,離心后,采用ABO血型正/反定型和RhD血型檢測卡(微柱凝膠法)進行ABO血型抗原檢測和反向ABO定型。ABO血型診斷試劑購于上海血液生物醫藥有限責任公司,ABO血型正/反定型和RhD血型檢測卡(微柱凝膠法)購于Bio-Rad公司。
1.2.2 臨床資料收集 通過醫院的電子病歷系統及護理系統搜集患者的臨床資料,包括年齡、性別、高血壓病史、糖尿病史、吸煙史、飲酒史、ABO血型,以及顱內動脈瘤患者的Hunt-Hess分級,其中未破裂動脈瘤患者的分級為0級。通過醫院的醫學影像信息系統(picture archiving and communication systems,PACS)查找患者的顱內動脈影像學(DSA、MRA或CTA)檢查資料,確定患者有無顱內動脈瘤;若存在顱內動脈瘤,記錄顱內動脈瘤的大小、數量、位置及狀態;所有診斷結論由兩名高年資醫師做出,意見不一致時協商解決。
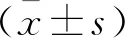
2 結 果
2.1 動脈瘤組與對照組患者的臨床資料及血型比較 見表1。動脈瘤組患者的年齡及女性、高血壓病史的比例均明顯高于對照組(均P<0.001),吸煙的比例明顯低于對照組(P=0.038)。兩組患者飲酒及糖尿病比例的差異無統計學意義(均P>0.05)。動脈瘤組患者中血型為A型者213例(30.2%)、B型203例(28.8%)、AB型77例(10.9%),O型213例(30.2%)。對照組患者中血型為A型者139例(33.6%)、B型120例(29.0%)、AB型31例(7.5%)、O型124例(30.0%)。兩組患者ABO血型分布的差異無統計學意義(P>0.05)。按A型與非A型、B型與非B型、AB型與非AB型和O型與非O型分析,兩組間的差異均無統計學意義(均P>0.05)。

表1 動脈瘤組與對照組患者的臨床資料及血型比較(例,%)
2.2 不同血型患者顱內動脈瘤的相關特征比較 見表2。將顱內動脈瘤組患者按照其血型分為A型組、B型組、AB型組和O型組4個組,4個不同血型組患者的顱內動脈瘤的位置、數量、大小、狀態及Hunt-Hess分級比較,差異均無統計學意義(均P>0.05)。

表2 A型、B型、AB型和O型患者顱內動脈瘤的相關特征比較(例,%)
2.3 顱內動脈瘤的危險因素及與血型的相關性 見表3。采用二元Logistic回歸模型分析顱內動脈瘤的危險因素及與血型的相關性,其中模型1~5分別按ABO血型、A型與非A型、B型與非B型、AB型與非AB型和O型與非O型分組。單因素Logistic回歸分析顯示,年齡、性別、吸煙、高血壓與顱內動脈瘤發生相關(P<0.05~0.001);模型1顯示AB型患者患動脈瘤的風險顯著高于A型患者(P<0.05)。多因素Logistic回歸分析顯示,將年齡、性別、吸煙、高血壓等傳統危險因素當作協變量進行校正后,模型1顯示O型、B型及AB型患者患顱內動脈瘤的風險與A型患者無明顯差異(均P>0.05);模型2~5顯示血型A型、B型、AB型及O型與顱內動脈瘤的發生均無明顯的相關性(均P>0.05)。

表3 顱內動脈瘤危險因素的Logistic回歸分析
3 討 論
近年來隨著CTA、MRA和DSA等血管影像檢查技術的普及,未破裂顱內動脈瘤的檢出率越來越高;更有報道稱在35~75歲的中國成年人中未破裂顱內動脈瘤的總患病率可達7.0%[11]。顱內動脈瘤未破裂前基本無任何癥狀,但破裂后導致的動脈瘤性蛛網膜下腔出血(aneurysmal subarachnoid hemorrhage,aSAH)具有極高的致殘率和病死率[12]。隨著顯微神經外科、血管內介入及神經重癥監護技術的進步與診治水平的提高,雖然可顯著改善低Hunt-Hess分級aSAH患者的預后,但對于重癥aSAH患者,由于早期腦損傷、繼發性神經損傷及系統性并發癥均較重,對其治療仍存在極大的挑戰[13]。因此,通過研究顱內動脈瘤發生的危險因素來及早篩查高風險人群,對未破裂動脈瘤及早診斷與治療對改善患者的預后具有重要意義。既往研究表明,吸煙、高血壓、性別等危險因素與顱內動脈瘤發生有關[4-5];除此之外遺傳因素對于顱內動脈瘤的影響也越來越受到關注[7]。
ABO血型系統是人類最早發現的一種血型系統,根據紅細胞表面A、B、H抗原的不同分為A型、B型、AB型和O型4種基本血型[14-15]。作為人類重要的遺傳標志物,ABO血型是一種非常穩定的遺傳性狀,以常染色體顯性或隱性方式遺傳[16]。既往研究表明ABO血型與許多疾病的發生有關,如感染性疾病、心血管疾病及腫瘤等[17-19]。同時ABO血型與腦血管疾病之間的關系一直是臨床研究的熱點。2005年韓釗等[20]報道ABO血型與腦梗死的發生無明顯相關性,這與李大鵬等[21]的研究結果一致。2010年陳現紅等[22]報道,研究發現O型血與腦出血有一定關聯,可作為高血壓腦出血的易感因素之一;相同的結論也被劉永飛等[23]的研究證實。2019年曹銘華等[24]報道從基因層面研究顯示,ABO血型基因rs505922位點T等位基因可能是腦出血的易感基因。既往關于ABO血型與腦血管疾病的關系研究主要集中于腦梗死、高血壓腦出血等,而關于ABO血型與顱內動脈瘤的關系研究較少,其之間有無關系尚未得到權威研究的結論證實。
本研究分析了ABO血型與顱內動脈瘤之間的關系,將顱內動脈瘤組患者按照ABO血型的不同分為A型組、B型組、AB型組和O型組4個組,顱內動脈瘤的位置、數量、大小、狀態以及Hunt-Hess分級在A型、B型、AB型和O型4個組之間分布的差異無統計學意義(均P>0.05)。多因素Logistic回歸分析顯示,5個模型通過將年齡、性別、吸煙、高血壓等傳統危險因素當作協變量進行校正后,模型1顯示O型、B型及AB型患者患顱內動脈瘤的風險與A型患者無明顯差異(均P>0.05);模型2~5顯示血型A、B、AB及O型與顱內動脈瘤的發生均無明顯的相關性(均P>0.05)。2015年Bir等[9]針對白種人和非裔美國人,對1 491例顱內動脈瘤患者的臨床資料進行回顧性分析,結果顯示ABO血型分布與顱內動脈瘤的患病率無明顯關系;可能ABO血型分布存在的種族差異并不影響ABO血型與顱內動脈瘤患病率之間的關系。2017年Dubinski等[25]報道,顱內動脈瘤破裂和繼發蛛網膜下腔出血的發生率與患者的ABO血型無關。
ABO血型基因是三復等位基因,位于染色體9q34.1~9q34.2[26]。而與顱內動脈瘤發生相關的遺傳位點并不是單一的,有研究顯示染色體3p22.2、5p14.2以及9p21.3等位點均與顱內動脈瘤的發生有關[27]。雖然ABO血型與顱內動脈瘤的遺傳位點都位于9號染色體,但在其他染色體上也存在與顱內動脈瘤發生相關的遺傳位點,這可能導致了顱內動脈瘤的發生與ABO血型無關。
由于本研究為單中心回顧性研究,具有地域局限性,且樣本量較小,無法避免存在偏倚;同時,由于研究條件限制,對照組病例并未完全排除其他腦血管疾病對本研究可能的影響;故對顱內動脈瘤的發生與ABO血型關系的確切結論仍需進一步大規模的更系統的研究加以證實。總之,本研究結果表明徐州地區人群的ABO血型與顱內動脈瘤的發生無明顯關系,不能將ABO血型作為顱內動脈瘤的危險因素。

