帶蒂棘突椎板韌帶復合體回植在椎管內良性腫瘤切除術中的應用
孫宜保 祝孟坤 常曉盼 代耀軍 周曉光 楊 勇
鄭州市骨科醫院,河南 鄭州450052
椎管內良性腫瘤的治療以瘤體切除,解除脊髓壓迫為主,傳統手術治療多采用后路全椎板切除術,該術式需要切除病變節段脊椎的棘突、椎板、棘上韌帶及棘間韌帶等脊柱后方韌帶復合結構,易造成脊柱不穩及遠期遲發性脊柱后凸畸形。隨著微創外科理念及手術技術的進步,現多采用棘突椎板復合體切開回植的手術技術[1-2],目前棘突椎板復合體切開回植術多采用骨刀或磨鉆把棘突椎板復合體上、下方的棘間韌帶、棘上韌帶完全切斷,將棘突椎板復合體游離取出,瘤體切除后將棘突椎板復合體回植,易造成對位不佳、愈合不良、醫源性椎管狹窄等并發癥[3-6]。隨著手術工具的進步,超聲骨刀具有切骨效率高、精確可控、骨槽窄、產熱小等優點,在臨床中逐漸被推廣應用。超聲骨刀截骨并改良截骨方式,即縱行切開病變椎體的雙側椎板及上、下方椎體的部分椎板,再橫行切開上、下方椎體棘突中份骨質,保留其椎板間黃韌帶、棘間韌帶及上方椎體間的棘上韌帶,只在尾端棘突截骨處切斷其棘上韌帶,以頭端椎體棘突上方的棘上韌帶為蒂翻開已切開的棘突椎板韌帶復合體,充分顯露椎管。此方法不僅保留重建了后方韌帶復合體,并最大程度保留了韌帶-神經-肌肉神經反射系統的完整性,有利于重建后柱的穩定性和保護椎旁肌肉活動的精細調節作用。
本文回顧性分析2018-09—2019-10鄭州市骨科醫院采用超聲骨刀切開、改良帶蒂棘突椎板復合體回植技術治療胸、腰椎原發性椎管內腫瘤患者的臨床資料,總結診治經驗,探討手術策略,以期達到更好的臨床療效。
1 資料與方法
1.1 一般資料 對2018-09—2019-10 鄭州市骨科醫院收治的18例硬膜下髓外原發良性腫瘤患者采用超聲骨刀切開、改良帶蒂棘突椎板復合體回植技術治療,其中男8例,女10例,年齡20~64歲,病程3~12 個月;主要臨床表現:胸部束帶感、下肢肌張力增高、下肢皮膚感覺異常、下肢肌力減退、會陰部麻木、大小便異常等;其中脊膜瘤8例,神經纖維瘤6例,神經鞘瘤4 例;腫瘤部位:T81 例,T103 例,T10-112 例,T11-124 例,T12~L13 例,L22 例,L2-32 例,L41 例。術前均行X 線片、CT 檢查及增強MRI 檢查明確腫瘤部位、大小及與脊髓和神經根的關系。
1.2 手術方法 以L2/3椎管內脊膜瘤為例(圖1A),采用全身麻醉,取俯臥位,C型臂透視定位,采用背部后正中切口,剝離椎旁肌,暴露L1-3椎體棘突、椎板、關節突關節,注意保護棘上韌帶、棘間韌帶及關節囊。應用超聲骨刀在L2/3關節突關節內3 mm處向上縱向切開L2雙側椎板、L1椎體部分椎板下緣、L3椎體部分椎板上緣,沿縱行切骨槽切開椎板間的黃韌帶,橫行切開L1棘突下半部和L3棘突上部骨質,離斷L3棘突上方的棘上韌帶,保留L1/2棘上韌帶,以此為蒂,用布巾鉗夾持將棘突椎板復合體向上翻轉牽開(圖1B)。顯露椎管,切開硬膜、軟腦膜,切除瘤體,縫合硬膜。將翻轉的棘突椎板復合體回植原位,用微型鋼板固定斷開的L1、L3棘突、L2雙側椎板(圖1C)。放置引流管,然后沖洗切口并逐層縫合。術后復查病變節段脊椎正側位X 線片(圖1D~E)、CT 掃描及二維、三維重建了解棘突椎板復合體復位固定(圖1F~G)及截骨處愈合情況(圖1H~J)。
1.3 術后處理 術后24 h 應用抗生素預防感染。放置引流管2~5 d,視引流量及有無腦脊液漏等情況拔管。術后臥床5~7 d,佩戴腰圍4~6周。
1.4 療效評價 術前、術后采用腰椎JOA評分評定,治療改善率=[(治療后評分 治療前評分)/(29 治療前評分)]×100%。優:治療改善率≥75%;良:治療改善率>49%~74%;中:治療改善率>24%~49%;差:治療改善率≤24%。術后3個月、半年、1 a復查X線片、CT、MRI了解椎板、棘突骨質愈合情況、脊柱穩定性及腫瘤有無復發等情況。
2 結果
18例患者均順利完成手術,手術時間65~150 min,平均85 min;術中出血170~320 mL,平均210 mL;隨訪6~18個月,平均13.2個月。所有患者術后神經功能均明顯改善,末次隨訪時參照腰椎JOA 評分治療改善率,其中優11 例,良5 例,中2 例,優良率達88.9%。行X線或CT復查顯示棘突椎板復合體回植后達到解剖復位,術后平均3個月可見切骨局部骨小梁形成,術后平均4.5個月切骨局部骨性愈合。術后無骨不連、后凸畸形、繼發性椎管狹窄等并發癥,末次隨訪MRI未見腫瘤復發。
3 討論
完整切除瘤體并盡可能小地破壞脊柱后方解剖結構是椎管內良性腫瘤手術的基本原則。棘上韌帶、棘間韌帶、棘突及椎板是脊柱后方韌帶復合體的重要組成部分,棘上、棘間韌帶富含神經纖維,韌帶可以通過神經反射調節腰部肌肉的收縮,維持脊柱精細活動和姿勢,有利于脊柱穩定的維持[7]。生物力學實驗證實脊柱后方韌帶復合體在保證脊柱的正常活動和維持脊柱的穩定性中作用極為重要[8-9]。傳統椎管內良性腫瘤的切除常采用后正中入路,切除脊柱后方韌帶復合體結構,破壞了脊柱的完整性及穩定性,術后易導致脊柱不穩、后凸畸形。采用棘突椎板復合體切開回植、腫體切除的手術方式[10-12],可以防止因脊柱失穩附加椎弓根螺釘內固定、融合所致的脊柱活動度損失以及相鄰節段退變的發生,從而避免傳統全椎板切除術引起的瘢痕增生、黏連導致的醫源性椎管狹窄[13-15]。
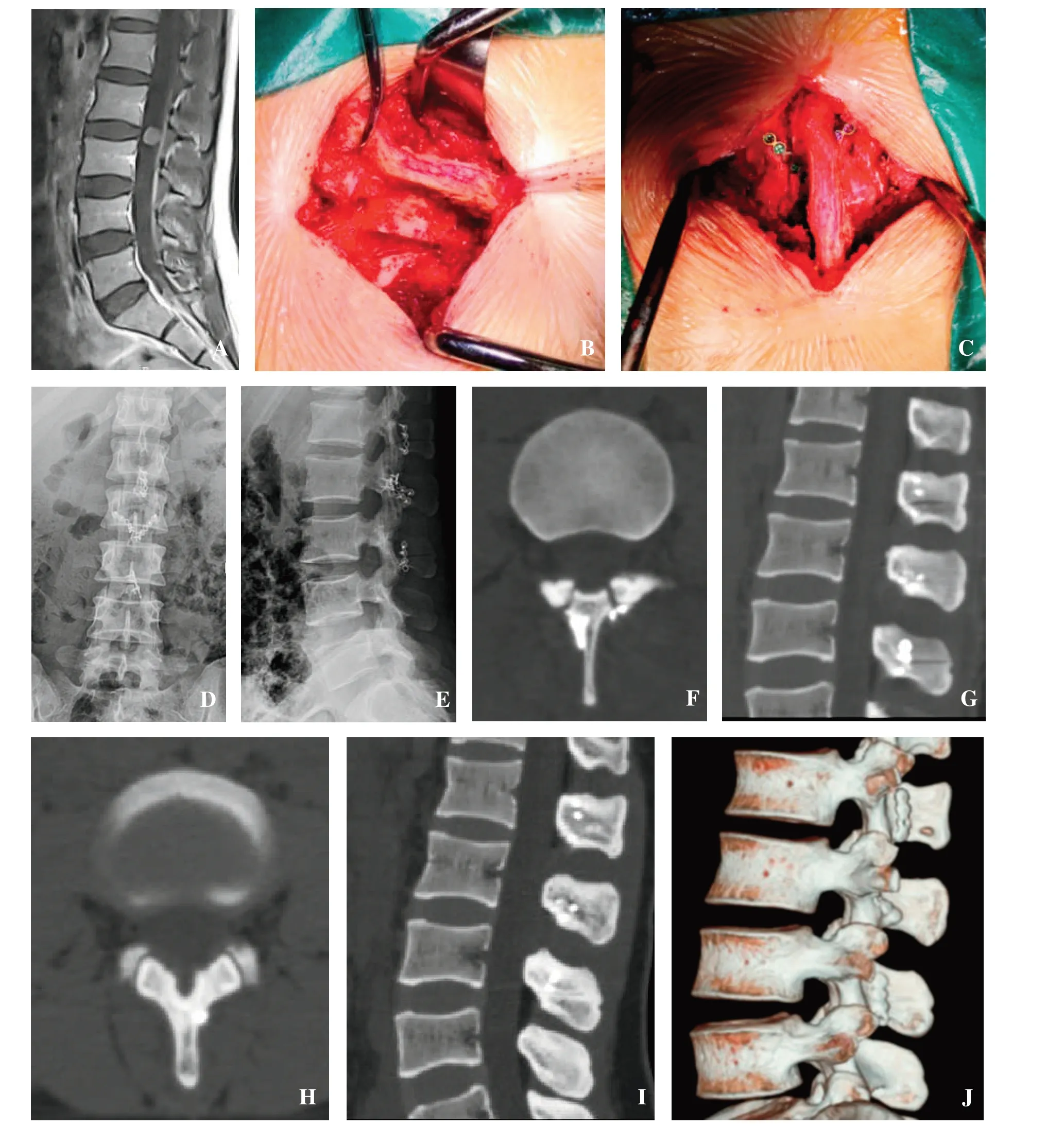
圖1 女,42歲,腰2/3椎管內腫瘤。A:術前增強MRI矢狀位;B:術中超聲骨刀縱行切開腰2雙側椎板、腰1椎板下半部、腰3椎板上半部,橫行切開腰1、3棘突中份,切斷腰3棘上韌帶,布巾鉗夾持向頭端翻起;C:術中內固定情況;D~E:術后正側位X線片;F~G:術后棘突椎板韌帶復合體回植固定情況;H~J:術后半年CT軸位、矢狀位及三維重建提示截骨處骨性愈合Figure 1 A 42 year-old female with intraspinal tumors in the lumbar 2/3. A:Preoperative enhanced MRI sagittal view;B:During the operation, the ultrasonic osteotome longitudinally incised the L2 plate, the lower half of the L1 plate,and the upper half of the L3 plate, transversely incised the middle part of the L1 and L3 spinous processes, cut off the L3 supraspinous ligament, and cloth towel forceps held up and turned up to the head end; C:Intraoperative internal fixation; D-E: Postoperative anteroposterior and lateral X-ray; F-G: Postoperative replantation and fixation of spinous process laminar ligament complex; H-J:Six months after surgery, CT axial, sagittal and three-dimensional reconstruction revealed healing of the osteotomy
多數研究采用的棘突椎板復合體切開回植法是在將病變椎體棘突上、下方的棘上韌帶、棘間韌帶完全切斷,并將切開的棘突椎板復合體游離取出,顯露椎管、切除腫瘤后,再將棘突椎板復合體回植,固定椎板后,縫合離斷的上、下方棘上韌帶,為防止韌帶愈合不良、脊柱不穩的發生多采用椎弓根螺釘固定、融合[16-17]。本研究采用超聲骨刀在關節突關節內緣3 mm 左右切開下關節突及椎板,有效保留了下關節突及峽部的骨質,對脊柱的穩定性無明顯影響,腫瘤切除后采用微型鈦板將掀開的帶蒂棘突椎板韌帶復合體回植固定,恢復椎管形態,不易引起醫源性狹窄及脊髓損傷,不需附加椎弓根螺釘固定融合。該術式截骨的特殊設計是采用超聲骨刀縱行切開病變所在椎體的雙側椎板及上、下方椎體的部分椎板,再橫行切開上、下方椎體棘突中份骨質,保留其椎板間黃韌帶、棘間韌帶及上方椎體間的棘上韌帶,只在尾端一處切斷棘上韌帶,采用切開骨質取代切斷棘間韌帶的方法,因骨性結構的一期愈合優于韌帶組織的二期瘢痕愈合,愈合后其強度更強,此方法不僅保留重建了后方韌帶復合體并最大程度保留了韌帶-神經-肌肉神經反射系統的完整性,有利于重建后柱的穩定性和保護椎旁肌肉活動的精細調節作用[18-19]。本組病例術后隨訪未見脊柱失穩及嚴重胸背部疼痛的發生。
采用超聲骨刀切骨的過程中采用平移推進、間斷切割的手法,避免了傳統骨刀敲擊造成的關節突、棘突斷裂和硬膜、神經損傷的風險[20-21]。超聲骨刀刀頭厚度約1 mm,所切斷面整齊,骨槽窄[22-23],切骨過程中采用低溫生理鹽水沖洗冷卻,術中產熱少,截骨面無壞死,可有效避免采用高速磨鉆磨削過程中引起的產熱造成的骨切割表面壞死、軟組織纏繞、神經損傷等問題[24-25]。本組病例術中未發生脊髓、神經根損傷及腦脊液漏,所有患者術后神經功能均明顯改善,末次隨訪時參照腰椎JOA評分優良率達88.9%。
既往研究[26]顯示,棘突椎板整塊截骨回植的部分病例存在回植物骨量丟失和不愈合等問題。本研究切開的棘突椎板復合體采用帶蒂向上掀開,而不需要從體內游離取出,這一做法與顯微外科的皮瓣手術有些類似,充分保留棘突椎板復合體的血運,同時截骨面整齊,棘突椎板復合體可實現解剖復位,截骨面對合嚴密,采用微型鈦板固定截開的雙側椎板及上、下方棘突,穩固可靠,無需植骨,切斷的棘上韌帶用粗絲線縫合重建,以恢復脊柱后柱及椎管的完整性,有利于回植椎板骨質和韌帶的愈合,從而促進康復。隨訪顯示,平均術后3 個月CT 提示截骨面間可見有部分愈合,平均術后4.5個月截骨面可見骨性愈合。
采用改良帶蒂棘突椎板韌帶復合體回植的手術方式切除椎管內腫瘤,手術視野顯露充分,修復重建脊柱后方重要結構,無需椎間固定融合,對機體損傷小,符合微創外科理念,是治療胸、腰椎椎管內良性腫瘤的一種安全、有效手術方法,值得推廣應用。但本組病例樣本量小、隨訪時間短,遠期療效有待進一步證實。

