輸尿管鏡下腫瘤切除術治療上尿路腫瘤的臨床效果
雷茹茹 張曉林 劉力婕 陳懷安
河北北方學院附屬第一醫院泌尿外科,河北張家口 075000
上尿路腫瘤是泌尿系腫瘤的類型之一,既往臨床多采用手術治療。常規手術治療方式為開放式手術,需要在腰部、腹部做切口,充分暴露膀胱、附件等上尿路系統,直視下切除病灶區域,從而達到治療效果,減少術后復發,達到治療目的[1-2]。但常規開放式手術切口大,對患者創傷大,且需要拿掉較多臟器,不利于患者術后康復及功能恢復[3]。隨著微創技術的不斷發展,患者需求不斷升高,越來越多患者希望保留器官,因此保留器官的手術成為越來越多專家學者關注的重點[4-5]。輸尿管鏡下腫瘤切除術是近年來興起的治療上尿路腫瘤的新手術方法,多被用于單側功能正常的低危上尿路腫瘤[6]。有學者研究表明[7],相對于開放性手術來說,輸尿管鏡下腫瘤切除術盡可能保留了正常的腎臟,降低對腎臟功能的影響,對患者損傷較小,術后加速患者康復速度,治療效果較好。但也有學者認為,保留腎臟可能引起腫瘤復發,遠期治療效果可能欠佳[8]。為了進一步探究輸尿管鏡下腫瘤切除術對上尿路腫瘤患者的影響,本研究主要采用傳統開放式手術及輸尿管鏡下腫瘤切除術治療,分析兩種手術對患者的影響,為臨床治療上尿路腫瘤提供理論依據,現報道如下:
1 資料與方法
1.1 一般資料
選取2014 年4 月—2016 年4 月河北北方學院附屬第一醫院(以下簡稱“我院”)收治的96 例上尿路腫瘤患者進行研究。本研究經我院醫學倫理委員會批準通過,按隨機數字表法將所有患者分為兩組,各48 例。對照組男25 例,女23 例;年齡21~75 歲,平均(43.4±3.9)歲;病程3 個月~1 年,平均(0.7±0.2)年;腫瘤類型:輸尿管上段腫瘤21 例,輸尿管中下段腫瘤20 例,腎盂癌7 例。觀察組男26 例,女22 例;年齡20~78 歲,平均(44.2±4.3)歲;病程3 個月~1 年,平均(0.6±0.1)年;腫瘤類型:輸尿管上段腫瘤22 例,輸尿管中下段腫瘤20 例,腎盂癌6 例。兩組患者性別、年齡、病程以及腫瘤類型比較,差異無統計學意義(P >0.05),具有可比性。
納入標準:①經檢查和診斷符合上尿路腫瘤診斷標準[9]的患者;②均自愿參加本次研究并簽字同意的患者。排除標準:①合并膀胱腫瘤以及其他泌尿系統腫瘤的患者;②有嚴重心肺肝腎等功能障礙的患者;③腫瘤發生遠處轉移者;④同時參與其他研究者。
1.2 方法
對照組患者給予傳統開放手術治療。患者取平臥位,全身麻醉,腹直肌外側肋緣做切口,長度15 cm,依次切開皮膚、腹外斜肌、筋膜等。充分暴露并剝離腹膜,找到輸尿管并結扎腫瘤下方輸尿管,離斷腎動靜脈,游離輸尿管、腎臟至膀胱入口,切除病變組織輸尿管和腎臟,術后縫合切口,設置引流。
觀察組患者給予輸尿管鏡下腫瘤切除術治療。采用德國Wolf 9.8F 硬性輸尿管鏡,美國科醫人公司生產的Versa Pulse Select 鈥激光機。患者硬脊膜阻滯麻醉后取膀胱截石位,輸尿管導絲陰道下旋轉直入插入輸尿管,邊緩慢推進邊觀察輸尿管情況,找到腫瘤后插入550 nm 鈥激光光纖,調節能量值1~1.5 J,頻率10~15 Hz,在腫瘤基底部完整汽化切除腫瘤,一般范圍離腫瘤邊緣0.5~1 cm。切除后用異物鉗取出。對于較小病灶可采用鈥激光直接汽化病灶。對于腎盂癌患者,輸尿管鏡不能達到者可采用軟性輸尿管鏡(日本Olympus 6.0F)或200 nm 超軟光纖進行上述操作,術后留置雙J 管。
1.3 觀察指標
觀察兩組患者手術情況、生活質量、疼痛情況以及并發癥情況。隨訪1、2、3 年觀察患者生存情況。手術情況包括手術時間、出血量、肛門首次排氣時間、拔管時間以及住院時間。采用日常生活量表(ADL)評估患者生活質量,滿分100 分,分值越高,生活質量越好[10]。采用視覺模擬評分(VAS)評估患者疼痛情況,滿分10 分,分值越高,疼痛越劇烈[11]。
1.4 統計學方法
采用SPSS 18.0 統計軟件進行數據處理,計量資料用均數±標準差(±s)表示,組間比較采用t 檢驗,計數資料組間比較采用χ2檢驗,以P <0.05 為差異有統計學意義。
2 結果
2.1 兩組患者手術情況比較
觀察組手術時間、肛門首次排氣時間、拔管時間及住院時間均短于對照組,出血量少于對照組,差異有統計學意義(P <0.05)。見表1。
表1 兩組患者手術情況比較(±s)

表1 兩組患者手術情況比較(±s)
2.2 兩組患者生活質量及疼痛情況比較
兩組術前ADL 評分、VAS 比較,差異無統計學意義(P >0.05);術后,兩組ADL 評分高于術前,VAS 低于術前,且觀察組ADL 評分高于對照組,VAS 低于對照組,差異有統計學意義(P <0.05)。見表2。
2.3 兩組患者并發癥情況比較
觀察組并發癥發生率低于對照組,差異有統計學意義(P <0.05)。見表3。
2.4 兩組患者隨訪生存情況比較
兩組隨訪1、2、3 年生存率比較,差異無統計學意義(P >0.05)。見表4。
表2 兩組患者生活質量及疼痛情況比較(分,±s)

表2 兩組患者生活質量及疼痛情況比較(分,±s)
注:ADL:日常生活量表;VAS:視覺模擬評分
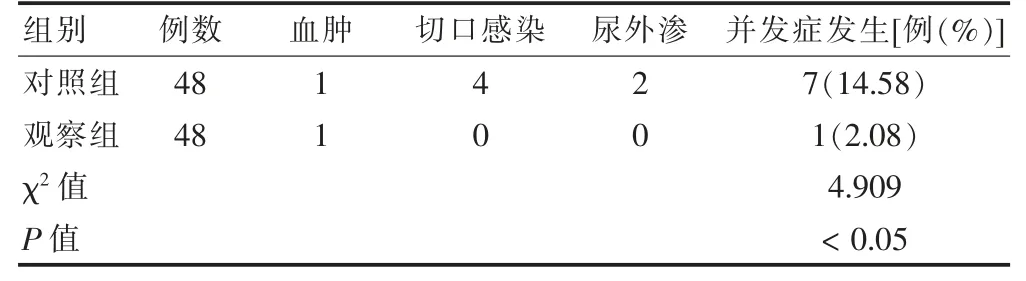
表3 兩組患者并發癥情況比較(例)
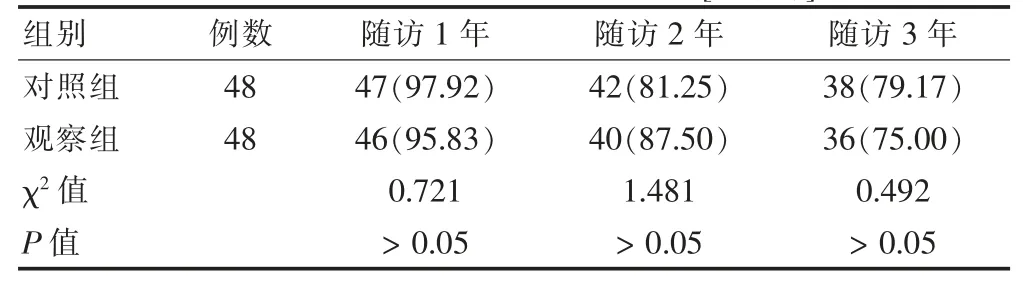
表4 兩組患者隨訪生存情況比較[例(%)]
3 討論
根治性腎輸尿管全長切除是既往治療上尿路腫瘤的常用手術方式,但隨著微創醫學的發展,能否保留腎臟,減少患者手術損傷,促進患者術后恢復一直是臨床學者研究的重點內容[12]。目前相對于國內來說[13],國外醫院進行保守性內鏡下腫瘤切除術的手術比例逐漸增多,而根治性腎輸尿管切除術的比例不斷下降。但在國內多數醫院依然以開放性手術為主。既往認為對于孤立腎或腎功能受損的患者宜采用保留腎臟的輸尿管鏡下腫瘤切除術,這是由于輸尿管鏡下腫瘤切除術盡可能地保留了腎臟功能,避免腎功能衰竭的發生[14-15]。而在歐洲泌尿外科學會(EAU)指南中指出,對于雙側腎功能正常的低危患者,也可選擇保留腎臟的輸尿管鏡下腫瘤切除術治療[16-18]。但低危患者在行輸尿管鏡下腫瘤切除術時需要滿足以下條件:①單一腫瘤;②腫瘤不超過2 cm,細胞學分級低,CT 顯示無浸潤表現。但在我國治療上尿路腫瘤的手術中依然以開放式手術全段切除輸尿管為主[19]。
隨著輸尿管鏡下腫瘤切除術在國外的不斷發展,國內部分醫院也開始對患者進行輸尿管鏡下腫瘤切除術治療[20]。本研究結果顯示,觀察組手術時間、肛門首次排氣時間、拔管時間及住院時間均短于對照組,出血量少于對照組(P <0.05)。結果提示,采用輸尿管鏡下腫瘤切除術治療手術時間更短,患者恢復更快。這是由于輸尿管鏡下腫瘤切除術屬于微創手術,通過輸尿管鏡進行操作,避免了傳統手術對患者造成的創傷,促進患者術后恢復,縮短住院時間。且微創手術無需開腹,對胃腸道影響較小,觀察組肛門首次排氣時間更短。
腫瘤患者手術目的是減輕患者痛苦,延長生存周期,改善生活質量。生活質量成為除療效外臨床醫師較為重視的關鍵指標[21-22]。本研究結果顯示,觀察組ADL 評分高于對照組,VAS 低于對照組,結果顯示輸尿管鏡下腫瘤切除術能明顯改善患者生活質量,減輕患者痛苦。這是由于輸尿管鏡下腫瘤切除術通過輸尿管鏡,利用鈥激光切除腫瘤,切除效果較理想。而開放式手術由于創口較大,容易引發切口感染,增加術后并發癥發生率,患者生活質量較低,疼痛較重[23]。觀察組并發癥發生率明顯低于對照組(P <0.05),也進一步體現了輸尿管鏡下腫瘤切除術創傷小,術后恢復更快。雖然目前輸尿管鏡下腫瘤切除術成為當下的研究熱門,也有不少國內學者對該手術進行了研究,但多數僅觀察了短期療效[24-25]。本研究結果還顯示,兩組患者1、2、3 年隨訪生存率比較差異無統計學意義,可見輸尿管鏡下腫瘤切除術治療上尿路腫瘤患者遠期療效也較好,進一步表明了該手術對上尿路腫瘤患者的療效較佳。關于對上尿路腫瘤患者圍術期的護理也一直是臨床關注的重點。目前臨床主要通過心理護理、疼痛護理以及飲食護理等來促進患者術后康復。心理護理主要通過緩解患者負性心理,改善心理狀態,使患者充滿戰勝疾病的信心。疼痛護理是通過疼痛藥物及其他輔助手段(如音樂療法、保持環境舒適等)減輕患者疼痛,促進術后康復。飲食護理通過合理的飲食搭配,有效針對患者進行營養補充,促進術后恢復。術后配合良好的護理能有效促進患者康復,增強治療效果。
綜上所述,輸尿管鏡下腫瘤切除術治療上尿路腫瘤與開放式手術治療的效果相近,但配合良好的術后護理,能明顯改善患者生活質量,緩解疼痛,縮短恢復時間,安全性較高。

