妊娠期糖尿病患者血糖相關指標變化與不良母嬰結局的相關性分析*
李 莎,馮惠慶,俞 奇,尚 雪
中山市博愛醫院婦產科,廣東 中山 528400
妊娠期糖尿病是婦產科中較為常見的一種疾病,臨床認為該病癥可能與胰島素抵抗、遺傳等因素有關,臨床表現為妊娠期出現多飲、多尿、多食等癥狀,若不及時給予有效治療,會增加早產、產后出血、胎兒畸形、胎兒窘迫等不良母嬰結局的發生風險[1]。而空腹血糖(FBG)、餐后2 h血糖(PBG)、糖化血紅蛋白(HbA1c)可以有效反映血糖水平變化,常用于評估血糖控制情況,且有研究表明,妊娠期糖尿病患者的血糖相關指標與不良母嬰結局存在一定關聯性[2]。但臨床上關于該方面的研究相對較少,故本研究回顧性分析中山市博愛醫院2017 年1 月—2019 年12 月期間收治的妊娠期糖尿病患者的臨床資料,旨在分析妊娠期糖尿病患者血糖相關指標變化與不良母嬰結局的相關性,現報告如下。
1 資料與方法
1.1 一般資料
回顧性分析中山市博愛醫院2017 年1 月—2019 年12月期間收治的妊娠期糖尿病患者180 例的臨床資料,依據母嬰結局分為不良組(n=60)、良好組(n=120)。不良組年齡23~36歲,平均年齡(29.54±1.28)歲;孕周35~41周,平均孕周(38.02±0.47)周;體質量指數(BMI)19.5~31 kg/m2,平均BMI(25.25±2.04)kg/m2。良好組年齡23~35 歲,平均年齡(29.37±1.31)歲;孕周35~40 周,平均孕周(37.80±0.49)周;BMI 19.5~30 kg/m2,平均BMI(24.75±2.08)kg/m2。統計學比較兩組患者一般資料,差異無統計學意義(P>0.05),具有可比性。
1.2 入選標準
納入標準:臨床資料完善;入選者符合《臨床疾病診斷與療效判定標準》[3]中相關診斷標準;心、肝、腎等臟器功能正常者。排除標準:精神疾病;合并其他類型的妊娠期并發癥;既往有高血壓、糖尿病、甲狀腺功能障礙等疾病者。
1.3 方法
所有患者均于入院次日清晨采集空腹肘靜脈血3 ml,離心后,應用全自動生化分析儀(武漢醫捷迅安商貿有限公司,型號:BS-390)測定FBG、PBG 水平,應用高效液相色譜測定HbA1c水平。
1.4 統計學方法
2 結果
2.1 兩組患者血糖相關指標水平對比
不良組的FBG、PBG、HbA1c 水平高于良好組,差異有統計學意義(P<0.05),見表1。
表1 兩組患者血糖相關指標水平對比(±s)
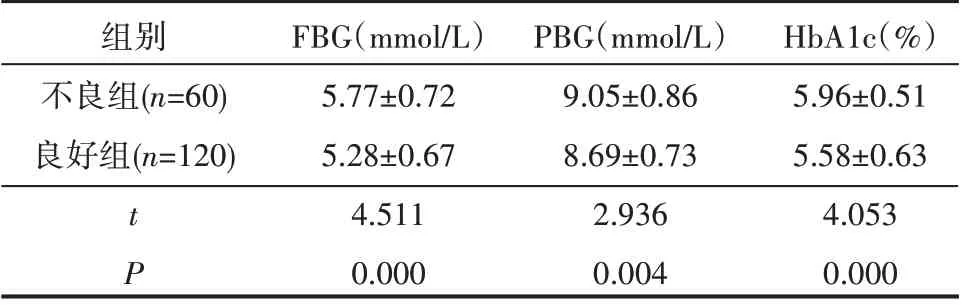
表1 兩組患者血糖相關指標水平對比(±s)
組別不良組(n=60)良好組(n=120)t P FBG(mmol/L)5.77±0.72 5.28±0.67 4.511 0.000 PBG(mmol/L)9.05±0.86 8.69±0.73 2.936 0.004 HbA1c(%)5.96±0.51 5.58±0.63 4.053 0.000
2.2 Logistic回歸分析
將妊娠期糖尿病患者母嬰結局是否良好作為因變量,將血清FBG、PBG、HbA1c 水平作為自變量;經二元logistic 回歸分析得到血清FBG、PBG、HbA1c 的方程依次為Y=-3.331+0.485X、Y=-5.328+0.522X、Y=-6.050+0.928X,表明血清FBG、PBG、HbA1c 是導致妊娠期糖尿病患者發生不良母嬰結局的危險因素(OR>1,P<0.05),見表2。
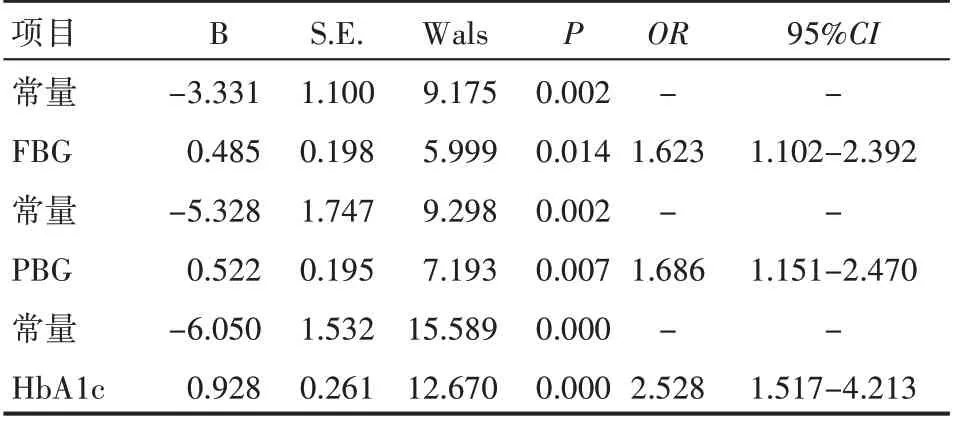
表2 血糖指標與不良母嬰結局的Logistics回歸分析結果
3 討論
近年來,妊娠期糖尿病的發病率呈明顯增高趨勢,且該病癥的病理基礎為胰島素存在分泌缺陷或作用缺陷。處于妊娠中晚期的患者,其機體內的雌激素、孕酮等抗胰島素樣物質會隨著孕周增長而逐漸升高,降低了機體胰島素敏感性,打破了機體代謝水平平衡,增加胰島素分泌量,導致部分胰島素分泌缺陷患者不能有效代償,進而誘發妊娠期糖尿病,若不及時給予有效治療,將極大增加不良母嬰結局的發生風險[4-5]。
本研究結果顯示,不良組的FBG、PBG、HbA1c 水平明顯高于良好組;且經二元logistic 回歸分析,血清FBG、PBG、HbA1c 的方程依次為Y=-3.331+0.485X、Y=-5.328+0.522X、Y=-6.050+0.928X,表明血清FBG、PBG、HbA1c是導致妊娠期糖尿病患者發生不良母嬰結局的危險因素。提示妊娠期糖尿病患者血清FBG、PBG、HbA1c 水平越高,其發生不良母嬰結局的風險越大。FBG 是臨床上測定糖尿病時最為常用的檢測指標,其可以有效反映胰島β細胞功能。正常情況下,FBG 水平因神經系統和激素調節而維持一種相對穩定的狀態,而妊娠期糖尿病患者其體內抗胰島素樣物質分泌過多,致使FBG 水平升高[6-7]。PBG 可在一定程度上反映胰島素分泌情況及機體對胰島素的敏感程度;而HbA1c 可以有效反映妊娠期糖尿病患者過去1~2個月內血糖水平的控制情況,其水平高低與血糖濃度及血糖與血紅蛋白接觸時間有關[8]。妊娠期糖尿病患者的FBG、PBG、HbA1c 水平升高時,會刺激機體內的膽酸分泌,加之妊娠期糖尿病患者的子宮平滑肌對催產素具有高度敏感性,而隨著機體內膽酸水平的提高,其對子宮前列腺素分泌產生刺激性,激活了子宮平滑肌上的催產素受體,導致妊娠期糖尿病患者發生宮縮,增加了早產的風險[9]。而且妊娠期糖尿病患者的血清FBG、PBG、HbA1c 水平越高,胎兒從母體獲取的葡萄糖水平也隨之增長,也增加了患者腎血漿流量及腎小球濾過率,降低腎小管對葡萄糖的再吸收率,進而增加了患者低血糖、酮癥酸中毒、早產、胎兒生長受限、胎兒窘迫等不良母嬰結局的發生風險[10]。因此,臨床上針對血清FBG、PBG、HbA1c水平過高的患者,可采取有效措施進行干預,如嚴格控制患者飲食、適當運動治療,必要時給予降糖藥進行控制等,以降低不良母嬰結局的發生風險。
綜上所述,妊娠期糖尿病患者的血糖相關指標與不良母嬰結局存在密切關聯性,且血糖相關指標水平越高,患者發生不良母嬰結局的風險性也越大,故臨床上可通過檢測妊娠期糖尿病患者的血糖水平,預測不良母嬰結局的發生風險,并采取有效措施進行干預。

