肝硬化并發感染患者感染病原學特征及發生感染性休克的危險因素前瞻性研究
郭 剛,吳先正,張海霞,楊長青
(同濟大學附屬同濟醫院 1.急診科;2.消化科,上海200065)
肝硬化是一種或多種病因長期反復作用引起的肝彌漫性損害,患者往往存在多種免疫功能缺陷,對病因微生物的防御能力下降,容易并發細菌等微生物感染,一旦發生細菌感染則容易形成感染性休克,導致患者肝損害進一步加重,容易發生肝衰竭而死亡[1-3]。對肝硬化患者,部分醫師在治療過程中會預防使用抗菌藥物,但是有可能導致多耐藥細菌的出現,也會使感染細菌譜分布發生變化,不同國家及地區報道顯示肝硬化并發感染時引起感染的病原菌分布并不完全相同[4-6]。本研究對我院近年來診治的肝硬化并發感染患者感染病原學特征及發生感染性休克的危險因素進行前瞻性研究,為臨床診治提供參考,現將結果報道如下。
1 資料與方法
1.1 臨床資料選取2014年1月-2016年6月期間在我院住院的124例肝硬化并發感染的患者,納入標準:①依據組織不病理檢查結果、臨床癥狀及超聲、生化等檢查確診為肝硬化,符合肝硬化診斷標準。②合并感染,感染依據病原菌培養確診或通過臨床診斷。患者臨床資料分布及構成比見表1。
1.2 方法對感染患者采集感染部位標本(胸水、痰液、血液、腹水等)進行細菌培養,對優勢菌落進行菌株鑒定,鑒定采用法國梅里埃公司生產的VITEK-2細菌全自動鑒定儀進行鑒定,同時對診斷為感染性休克的患者抗感染同時進行抗休克治療,采集相關資料分析引起感染性休克的相關危險因素。
1.3 統計學方法數據采用SPSS19.0統計學軟件進行統計分析,計數資料采用卡方檢驗,多因素分析采用Logistic回歸分析,P<0.05為差異有統計學意義。
2 結果
2.1 肝硬化并發感染患者感染性休克發生情況124例感染患者,其中42例表現為感染性休克癥狀,占33.87%。
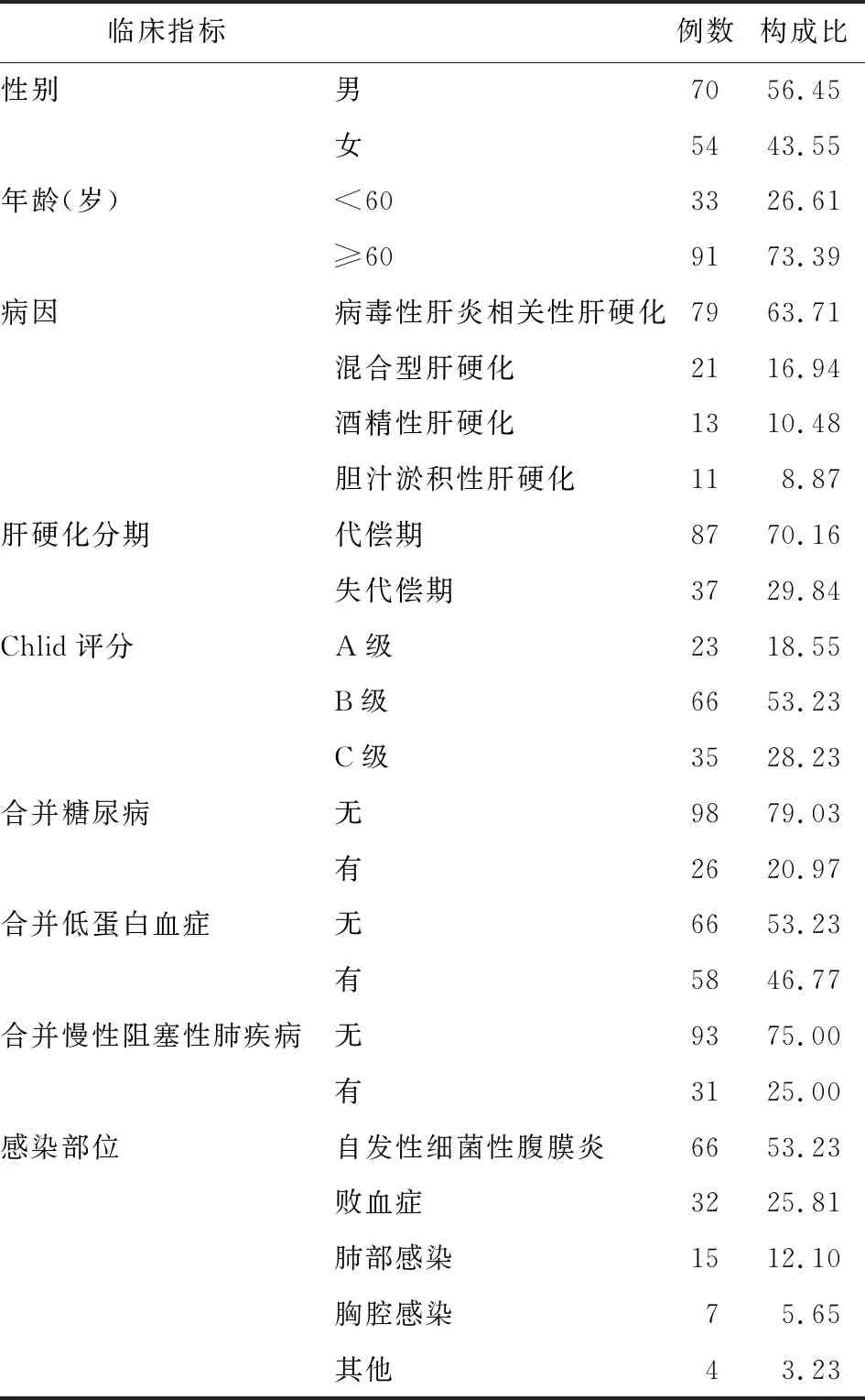
表1 124例患者臨床資料分布及構成比(%)
2.2 肝硬化并發感染患者感染病原菌檢測結果124例感染患者均送檢感染部位標本,105例患者標本檢測陽性,陽性率為84.68%,檢測出病原菌122株,其中革蘭陰性菌88株、革蘭陽性菌26株、真菌8株,見表2、3。
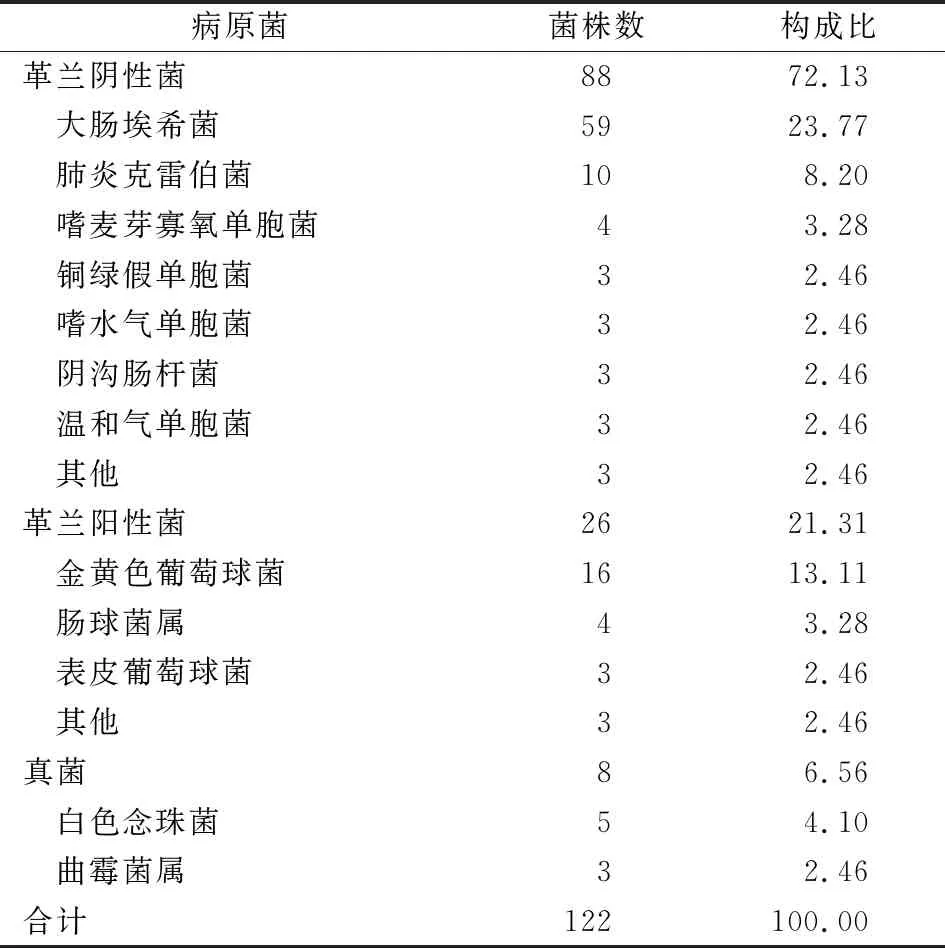
表2 肝硬化并發感染患者感染病原菌分布及構成比(%)
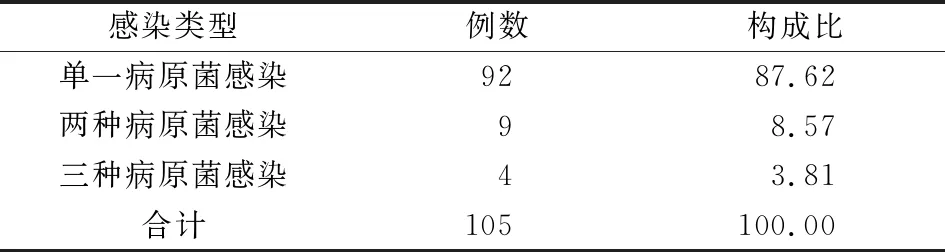
表3 肝硬化并發感染患者感染類型分布及構成比(%)
2.3 肝硬化并發感染患者感染性休克發生的危險因素單因素分析單因素分析顯示患者性別、病因與感染性休克發生無關(P>0.05),年齡、肝硬化分期、Chlid評分、合并糖尿病、合并低蛋白血癥、合并慢性阻塞性肺疾病、感染部位是引起感染性休克發生的單危險因素(P<0.05),見表4。
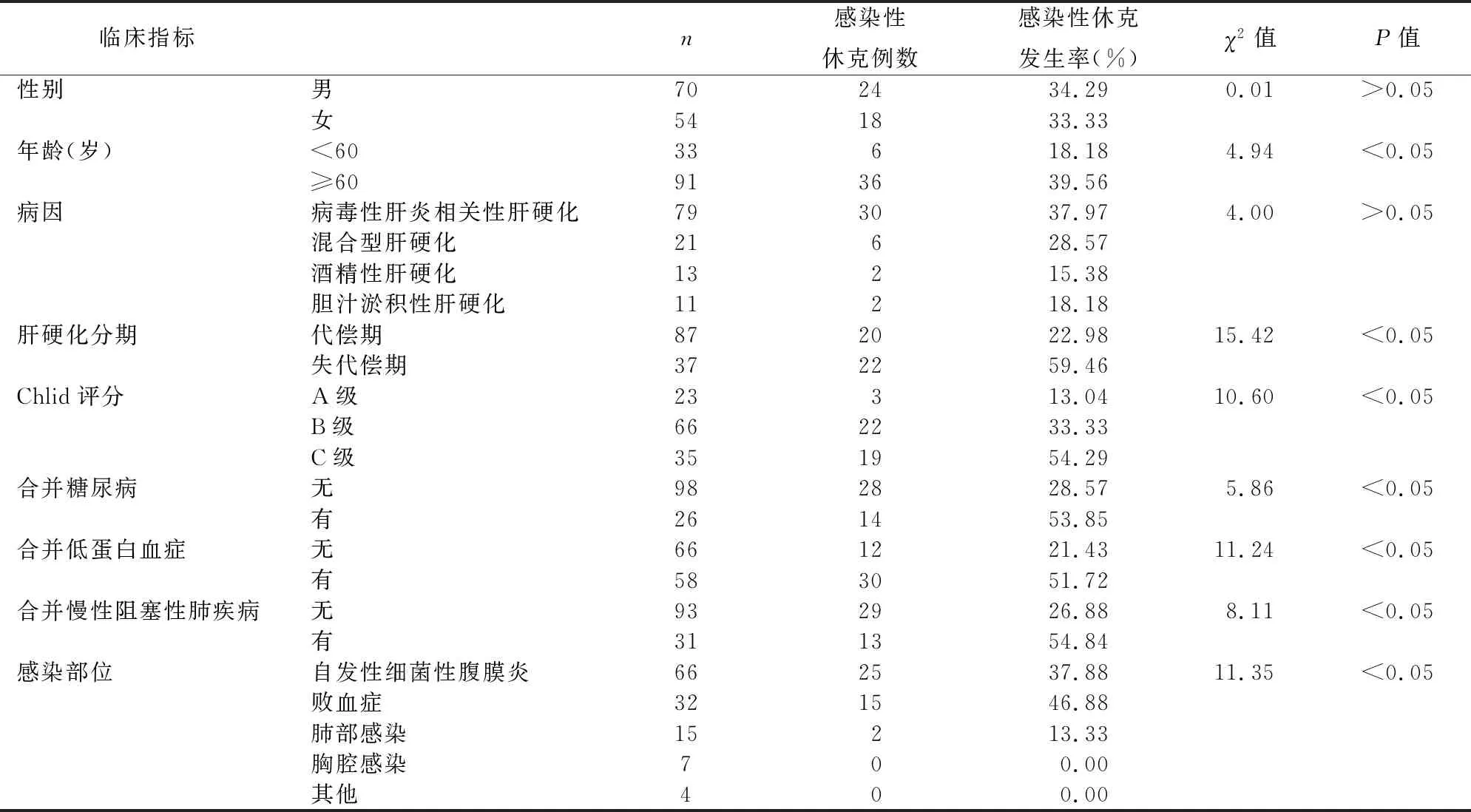
表4 不同因素下肝硬化并發感染患者感染性休克發生率(%)
2.4 肝硬化并發感染患者感染性休克發生的危險因素多因素分析多因素Logistic回歸分析顯示肝硬化失代償期、Chlid評分高、合并糖尿病、合并低蛋白血癥、合并慢性阻塞性肺疾病、自發性細菌性腹膜炎、敗血癥是引起感染性休克發生的獨立危險因素(P<0.05),見表5,表6。

表5 肝硬化并發感染患者感染性休克發生的相關因素賦值
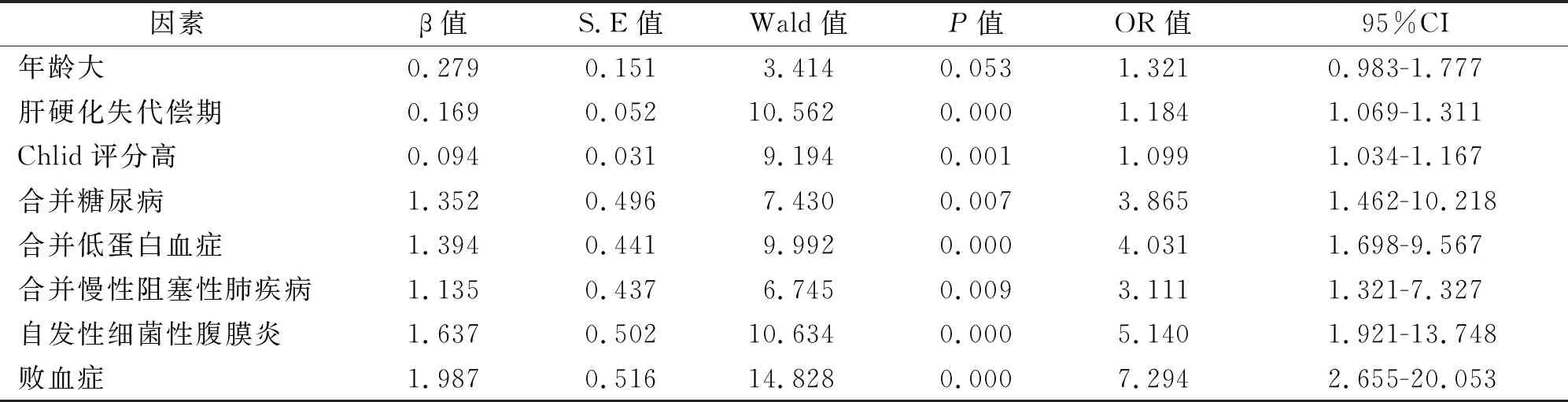
表6 肝硬化并發感染患者感染性休克發生的危險因素多因素Logistic回歸分析
3 討論
細菌感染是肝硬化的一個常見并發癥,在合并的所有感染中自發性腹膜炎及敗血癥是最常見的感染也是最嚴重的感染[4-6],一旦發生嚴重的感染同時感染不能控制,患者發生感染性休克,同時會出現多器官功能衰竭,最終可因多器官功能衰竭而死亡。有報道顯示引起肝硬化患者感染發生的病原菌分布并不完全相同[7-9],但是單純普遍顯示革蘭陰性菌是主要感染病原菌,而且以大腸埃希菌為主的腸桿菌科細菌為主[10,11],但是由于第三代頭孢菌素等抗菌素的臨床應用,多重耐藥菌及革蘭陽性菌感染有逐年升高趨勢。本研究結果顯示,肝硬化并發感染患者感染病原菌也以革蘭陰性菌為主,占72.13%,占第1位的感染菌仍然是大腸埃希菌,第2位的感染菌是金黃色葡萄球菌,我院肝硬化自發性腹膜炎患者感染病原菌主要是大腸埃希菌、敗血癥則以金黃色葡萄球菌及大腸埃希菌均有檢出,感染病原菌與常見感染部位分布是一致的。大多數患者表現為單一病原菌感染,也有少數為多重病原菌感染,多重病原菌感染往往較單一病原菌感染患者病情更重、預后更差,因此對肝硬化并發感染的患者要盡早進行細菌培養及藥敏試驗,根據結果給予敏感抗菌藥物進行抗感染治療。
感染性休克是指微生物及其產生的毒素等產物引起的菌血癥、膿血癥、膿毒血癥同時伴發休克綜合征,肝硬化患者一旦發生感染性休克,表現為病情危重、進展快、多器官功能衰竭、死亡率高等特點[12-14],因此患者預后極差。臨床研究多注重與引起肝硬化患者發生感染的病原菌分布及特征,對引起感染及感染性休克的危險因素相對研究較少,本研究對患者發生感染性休克的危險因素進行了調查,結果顯示年齡、肝硬化分期、Chlid評分、合并糖尿病、合并低蛋白血癥、合并慢性阻塞性肺疾病、感染部位與感染性休克發生有關,多因素Logistic回歸分析顯示肝硬化分期、Chlid評分、合并糖尿病、合并低蛋白血癥、合并慢性阻塞性肺疾病、自發性細菌性腹膜炎、敗血癥是引起感染性休克發生的獨立危險因素,說明年齡是干擾因素,而存在其他因素的患者容易發生感染性休克。在肝硬化失代償期及Chlid評分C級時,患者肝臟解毒等功能已經基本喪失,合并糖尿病時患者高血糖是細菌繁殖的最好培養基,而低蛋白血癥時患者免疫力會明顯下降[8],因此患者容易發生感染擴散,感染病原菌內毒素及細菌自身均可進入血液形成敗血癥。合并慢性阻塞性肺疾病的患者,肺功能明顯下降,容易同時合并有肺部感染,如肺部感染不能被積極控制,也可發展為感染性休克。自發性腹膜炎和敗血癥患者感染可擴散至全身,大量報道顯示感染性休克患者感染部位以自發性腹膜炎及敗血癥為主,因此以上部位感染時更要注意感染性休克的發生。
綜上所述,肝硬化并發感染患者感染病原菌主要為革蘭陰性菌,其次為革蘭陽性菌,以大腸埃希菌及金黃色葡萄球菌等單一病原菌感染多見,肝硬化失代償期、Chlid評分高、合并糖尿病、合并低蛋白血癥、合并慢性阻塞性肺疾病、自發性細菌性腹膜炎、敗血癥是引起感染性休克的主要危險因素,因此糾正低蛋白血癥、控制血糖等措施可能有助于降低患者感染性休克發生風險。

