腹腔鏡手術治療與開腹手術治療異位妊娠的臨床效果差異及再次妊娠結局研究
段元麗 李玉蓉
(寶雞市金臺醫院婦科,陜西 寶雞 721000)
作為婦產科一類常見病,異位妊娠對患者機體健康危害極大,腹腔鏡手術是異位妊娠的主要治療方法之一,較之傳統開腹手術因其創傷性小,故術中出血量低,患者術后恢復快,綜合可行性優于開腹術[1-7]。為進一步探究當下腹腔鏡手術與傳統開腹術在異位妊娠治療中的療效及再次妊娠差異,筆者納本單位80例異位妊娠患者作研究樣本,進行研究。報告如下。
1 資料與方法
1.1一般資料 納入本單位2016年01月至2020年01月間異位妊娠患者80例作研究樣本,采用隨機數字表法分組,取其中40例為對照組,施行傳統開腹手術治療,組內年齡區間20~38歲,平均年齡(29.18±3.54)歲;16例經產婦,24例初產婦;29例輸卵管妊娠,8例子宮角妊娠,3例卵巢妊娠。另40例為實驗組,施行腹腔鏡手術治療,組內年齡區間21~39歲,平均年齡(30.08±4.59)歲;17例經產婦,23例初產婦;28例輸卵管妊娠,9例子宮角妊娠,3例卵巢妊娠。研究已上報本單位倫理委員會并獲得批準,以上基線資料對比差異無統計學意義(P>0.05)。納入、排除標準見相關文獻[8]
1.2方法 對照組施行傳統開腹手術治療,見下:予患者全身麻醉,待麻醉效果滿意后實施開腹手術,結合患者病灶發展情況與手術要求實行輸卵管切除術、輸卵管擠壓取胎術、輸卵管開窗取胎術、輸卵管修補術等。病灶第一時間送往病理科待檢。實驗組施行腹腔鏡手術治療,見下:予患者全身麻醉,待麻醉效果滿意后實施手術,常規建立人工氣腹,于患者臍恥與臍上緣間、麥氏點及反麥氏點各作一長分別為10 mm、10 mm與5 mm的微創切口,常規置入微創手術器械,腹腔鏡檢查患者術野,吸凈盆腔淤血,探查并明確妊娠囊著床情況。針對輸卵管患側切除者予以雙極電凝切除;針對有意愿保留生育功能者,于包塊明顯處縱切一長約30 mm切口,將胚胎、血塊等取盡;針對原妊娠囊破裂者,以水沖病灶令其剝離,后鉗出組織;針對間質部位妊娠出血量大者,需局部注射10 mL生理鹽水、15U縮宮素(生產企業:上海禾豐制藥有限公司;國藥準字:H31020850),并吸凈所需清除的游離血與組織,反復沖洗盆腔止血,病灶第一時間送往病理科待檢。上述兩組術前30 min均予以常規抗感染治療,常規置留導管,術后48 h左右拔管,做好并發癥預防等常規護理。觀察指標見相關文獻[9]。
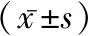
2 結 果
2.1兩組各項手術指標比較 實驗組術時、住院時間、術中出血量、下床活動時間、排氣時間均少于對照組,差異有統計學意義(P<0.05)。見表1。
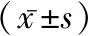
表1 兩組各項手術指標比較
2.2兩組并發癥比較 實驗組并發癥總發生率(5.00%)小于對照組(35.00%),差異有統計學意義(P<0.05)。見表2。

表2 兩組并發癥比較[n(%)]
2.3兩組再次妊娠結局比較 實驗組宮內妊娠發生率(92.50%)大于對照組(60.00%),異位妊娠發生率(2.50%)小于對照組(12.50%),不孕發生率(5.00%)小于對照組(27.50%),上述對比均差異有統計學意義(P<0.05)。見表3。

表3 兩組再次妊娠結局比較 [n(%)]
3 討 論
作為臨床婦產科中一類較常見疾病,異位妊娠發病機制主要是因相關組織的炎癥反應影響、節育器植入、輸卵管相關腫瘤疾病等因素所致的受精卵宮腔外著床與發育,并最終導致胎兒異常發育,情節嚴重下將發生輸卵管破裂、內臟破裂大出血[10]。
現階段,針對異位妊娠的治療,臨床主張手術介入。微創技術的不斷發展,腔鏡器械的研發與進步,使微創理念得以落實至異位妊娠疾病患者的臨床治療中,因其具備的術中低出血量、低感染風險、術后快速康復療效等優勢,獲臨床醫患廣泛關注。如本次研究結果顯示,實驗組在術時、住院時間、術中出血量、下床活動時間等各項手術指標方面對照另一組均更優,差異有統計學意義(P<0.05),提示手術綜合治療體驗更佳;實驗組并發癥總發生率(5.00%)小于對照組(35.00%),差異有統計學意義(P<0.05),提示腹腔鏡手術安全性高;實驗組宮內妊娠發生率(92.50%)大于對照組(60.00%),異位妊娠發生率、不孕發生率(2.50%、5.00%)均低于對照組(12.50%、27.50%),差異有統計學意義(P<0.05),提示腹腔鏡手術對二次妊娠結局更加友好。
綜上,予異位妊娠患者腹腔鏡手術治療,可實現較之傳統開腹手術更低的手術耗時,降低術中出血量,縮短住院時間、下床活動時間及排氣時間,患者術中并發癥風險低,手術安全性更佳,再次妊娠結局更優,臨床綜合可行性較之傳統開腹術更佳。但本次研究亦存在局限性,主要在于研究樣本量少,研究時間短,后期可在條件允許情況下,進行樣本量擴充,并適當延長隨訪時間,以提升研究客觀性與準確性,更好地指導臨床。

