開塞露改良肛注法在預防骨科臥床患者便秘的效果觀察
譚愛歡 馮秀萍 鄒鏡宜 陳紅蓮
(肇慶市第一人民醫院護理部,廣東 肇慶 52604 0)
骨科患者治療后需長時間臥床休息,便秘成為骨科臥床患者常見并發癥之一,長時間便秘容易引發患者胃腸道蠕動功能障礙,且糞便長時間積累,毒素更易影響患者身體健康,此外當患者用力排便時由于腹內壓力驟然升高,對于年齡偏高患者,容易造成心腦血管破裂,誘發心腦血管疾病,加重患者病情。因而,骨科臥床患者便秘預防十分關鍵,但傳統開塞露納肛法預防便秘的效果有限,由于給藥后存在藥液滲出情況,無法保障藥液全部被腸道吸收。因此,在總結臨床經驗和查找文獻資料后,提出開塞露改良肛注法,以提高便秘預防成功率。因此,本文對傳統開塞露納肛法與改良后開塞露肛注法效果進行對比,以期便秘預防方法得到優化,具體內容如下。
1 資料與方法
1.1 一般資料 選擇我科2019年6月至2019年12月入院治療的93例骨科患者作為研究對象,將研究對象分為對照組(n=46)與觀察組(n=47)。對照組中有男22例、女24例,年齡55~80歲,平均(71.68±4.25)歲;觀察組中有男23例、女24例,年齡55~80歲,平均(70.96±4.31)歲。本次研究對象中有29例患者接受行全髖(半髖)關節置換術治療,23例接受股骨內固定術治療,19例接受頸、胸腰椎骨折內固定術治療,22例為其他下肢骨折治療。對比兩組患者一般資料(P>0.05),具有可比性。
1.2 納入與排除標準 納入標準:所有研究對象年齡在18歲以上,且經過骨科治療后至少需7 d以上臥床休息。排除標準:①臨床資料不全者;②伴有心腦血管疾病、重大傳染性疾病、重大感染性疾病者;③精神疾病者;④高血壓者;⑤腸道有器質性病變者;⑥不配合治療者。
1.3 方法
1.3.1 預防方法 為預防骨科臥床患者便秘,兩組患者日常均接受飲食護理干預,飲食主要以健康蔬菜、新鮮水果、膳食纖維為主,減少臥床休息期間高脂肪、高熱量、辛辣刺激性食物攝入;并在日常有通過按摩腹部方法幫助患者腸道加速蠕動[1]。
對照組:在常規預防方法基礎上單純進行開塞露納肛進行便秘預防,納肛前告知患者目的,提高患者依從性,使其積極配合,患者取側臥位,臀部置于病床邊,雙膝彎曲,取下開塞露蓋子,直接將開塞露(鞍山九天制藥有限公司,國藥準字H21021169,規格20 mL)插入肛門,叮囑患者給藥后夾緊肛門,避免藥液滲出,給藥后幾分鐘則會產生便意[2]。
觀察組:在常規預防方法基礎上采取開塞露改良肛注法進行便秘預防,基本操作與對照組方法相同,但借助肛管與注射器完成開塞露藥液注入,先將少量開塞露藥液潤滑肛門,然后肛管插入肛門7~10 cm,配合注射器將開塞露藥液打入直腸內,可避免藥液滲出,保障藥液全部進入腸道內[3]。
1.3.2 便秘診斷方法 基于《中醫病癥診斷療效標準》[4]規定,大便頻率為3 d及以上1次、排便費力、需輔助工具或藥品幫助排便、糞便干燥堅硬以及伴有腹脹、神情疲倦、渾身乏力情況為便秘。
1.4 觀察指標 ①對比兩組患者預防后排便頻率,分為1~2日1次、3~4日1次、5~6日1次3種情況。②對比排便成功率情況,排便快速且糞便表面光滑、質地柔軟、呈臘腸樣為成功排便。③對比兩組患者排便費力程度以及便秘伴隨情況評分,其中排便費力程度評分分值在1~4分,根據情況自行打分,分數越高代表排便越費力,具體標準如下:無任何排便困難評分為1分、用力排便評分為2分、長時間困難排便評分為3分、需借助藥物與工具排便評分為4分[5]。便秘伴隨情況評分分值在0~3分,根據實際情況評分,分數越高代表便秘伴隨情況越嚴重,具體評分標準為:無腹脹、便秘情況評分為0分、不明顯便秘情況評分為1分、輕微便秘癥狀未影響正常生活評分為2分、情況嚴重且影響正常生活評分為3分。④對比兩組患者排便時間。⑤對比兩組患者便秘預防有效性,分成有效、一般、無效3種情況,預防后10 min內順利完成排便為有效、預防后20 min完成排便為一般、預防后30 min及以上完成排便為無效[6]。⑥對比兩組患者預防后生活質量評分情況,自制生活質量評分量表,總分為100分,其中20~35分為Ⅰ級生活、36~50分為Ⅱ級生活、51~65分為Ⅲ級生活、66~80分為Ⅳ級生活、81分以上為Ⅴ級生活,等級越高代表生活質量越高[7]。
1.5 統計學方法 使用SPSS23.0軟件分析所獲數據,其中排便費力程度以及便秘伴隨情況評分、排便時間為計量資料,采用()表示,組間行t檢驗;排便頻率、排便成功率、便秘預防有效性、預防后生活質量評分數據為計數資料,采用(n,%)表示,組間行χ2檢驗。P<0.05,代表差異具有統計學意義。
2 結果
2.1 排便頻率對比 觀察組有35例患者可實現1~2日排便1次,與對照組差異明顯(P<0.05);對照組有11例患者5~6日排便1次,便秘情況較為嚴重。見表1。
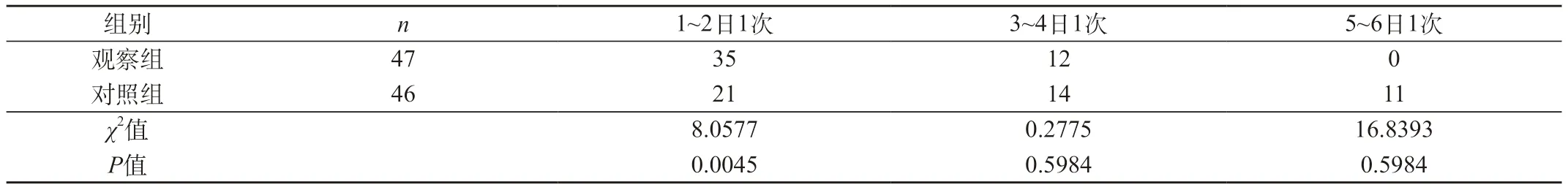
表1 兩組患者排便頻率對比
2.2 排便成功率對比 觀察組排便成功率顯著高于對照組(P<0.05)。見表2。

表2 兩組患者排便成功率對比
2.3 排便費力程度以及便秘伴隨情況評分對比 觀察組排便費力程度以及便秘伴隨情況評分明顯低于對照組(P<0.05)。見表3。
2.4 排便時間對比 對照組患者排便時間均長于10 min,觀察組患者均可在5~7 min內完成排便,觀察組排便時間明顯低于對照組(P<0.05)。見表4。
2.5 預防有效性對比 觀察組便秘預防有效性顯著高于對照組(P<0.05)。見表5。
表3 兩組患者排便費力程度以及便秘伴隨情況評分對比結果(分,)
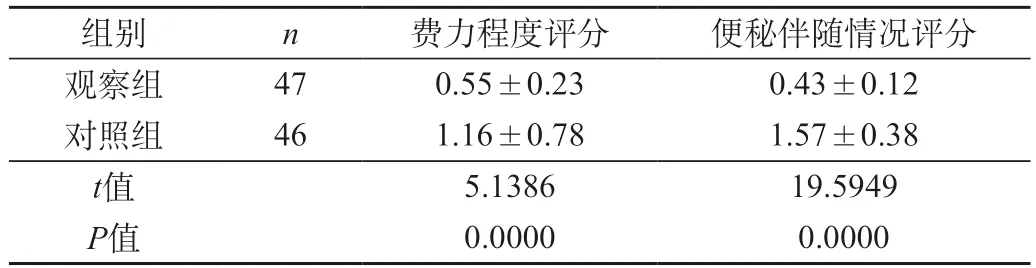
表3 兩組患者排便費力程度以及便秘伴隨情況評分對比結果(分,)
表4 兩組患者排便時間對比(min,)

表4 兩組患者排便時間對比(min,)
2.6 生活質量評分對比 干預后,觀察組患者生活質量顯著高于對照組(P<0.05)。見表6。

表5 兩組患者預防有效性對比
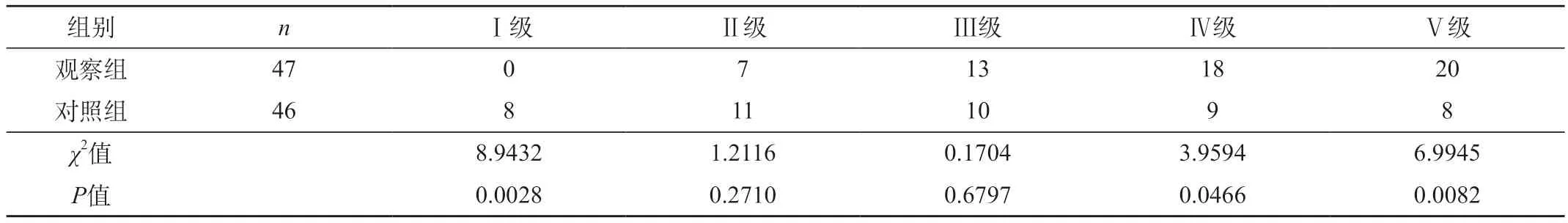
表6 兩組患者生活質量評分對比結果
3 討論
目前臨床上預防便秘主要使用開塞露,其是一種無色、無毒、無不良反應、性價比高、操作方便的藥物,用藥后可起到潤滑腸道、軟化糞便、刺激腸壁蠕動、誘發便意作用,預防便秘效果顯著。但傳統開塞露用藥方法以將開塞露直接納入肛門給藥為主,給藥后患者幾分鐘內可出現便意,可起到預防便秘效果,但效果有限,直接納肛容易導致藥液滲出,影響藥物療效[8]。因此,我科積極開展開塞露給藥方法研究,通過臨床經驗積累以及查閱文獻資料等筆者提出開塞露改良肛注法,即在開塞露給藥過程中借助肛管以及注射器,直接將開塞露藥液注入到直腸內,保障藥液全部被直腸吸收,規避藥液滲漏問題,有效提高便秘預防有效率以及排便成功率[9]。
從本次研究可以看出,對照組采用傳統預防方法,單純使用開塞露納肛法,觀察組采用開塞露改良肛注法進行預防,對比兩組便秘預防后患者排便頻率、排便成功率、排便費力程度以及便秘伴隨情況評分、排便時間、預防有效性以及生活質量評分的指標差異,結果顯示,觀察組與對照組統計結果存在明顯差異。在排便頻率上,與對照組相比,觀察組患者大部分為1~2日1次(P<0.05),且對照組存在11例5~6日排便1次患者,便秘嚴重;在排便成功率上,觀察組排便成功率明顯高于對照組(P<0.05);在排便費力程度評分以及便秘伴隨情況評分上,對照組評分始終高于觀察組(P<0.05);在排便時間對比上,觀察組患者排便時間短于對照組(P<0.05);在便秘密預防有效性對比上,觀察組預防有效率明顯高于對照組(P<0.05);在預防后生活質量評分對比上,觀察組Ⅰ級與Ⅴ級患者對比差異十分明顯(P<0.05)。因此,開塞露改良肛注法在提高預防便秘有效性與排便成功率上的效果得到了充分的驗證。
綜上所述,開塞露改良肛注法在骨科臥床患者便秘預防上效果顯著,優于傳統單純開塞露納肛法,實現患者順利排便,提高排便成功率,改善患者生活質量。

