感染性眼內(nèi)炎致病原因及病原菌分布
孟 玥,周典蓉,史艷萍,胡雪姣,何 淼,侯鐵英
[1. 廣東省人民醫(yī)院(廣東省醫(yī)學科學院)檢驗科,廣東 廣州 510080; 2. 廣州軍區(qū)聯(lián)勤部門診部檢驗科,廣東 廣州 510080; 3. 廣東省人民醫(yī)院(廣東省醫(yī)學科學院)眼科,廣東 廣州 510080]
感染性眼內(nèi)炎是微生物侵入眼內(nèi)組織生長繁殖引起的炎癥反應(yīng)。根據(jù)感染途徑可以分為外源性眼內(nèi)炎和內(nèi)源性眼內(nèi)炎,主要表現(xiàn)為傷眼疼痛、視力驟降等。臨床治療以藥物治療和手術(shù)治療為主,其中藥物治療包括全身用藥、滴用眼藥、玻璃體內(nèi)注射等[1]。該疾病發(fā)展迅速,短期內(nèi)可造成眼內(nèi)多種組織破壞,導致視力受損、眼球萎縮或眼球摘除,最終造成永久性的視力喪失。為了解引起眼內(nèi)炎的致病菌特點及藥敏情況,以早期、精準使用抗菌藥物緩解和治療感染性眼內(nèi)炎,本研究對廣東省人民醫(yī)院收治的感染性眼內(nèi)炎患者臨床資料、病原菌分布及耐藥性進行統(tǒng)計分析,現(xiàn)報告如下。
1 資料與方法
1.1 資料來源 利用廣東省人民醫(yī)院病歷系統(tǒng)查詢,收集病歷系統(tǒng)中2016年1月—2018年12月在出院診斷中明確標注為“眼內(nèi)炎”、“化膿性眼內(nèi)炎”、“內(nèi)源性眼內(nèi)炎”的患者資料。
1.2 菌株鑒定及藥敏試驗 本研究中標本常規(guī)培養(yǎng)、分離按《全國臨床檢驗操作規(guī)程》操作,采用法國生物梅里埃公司VITEK-2進行病原菌鑒定,采用K-B紙片擴散法及最低抑菌濃度(MIC)法進行藥敏試驗。藥敏試驗方法及結(jié)果判斷采用美國臨床實驗室標準化協(xié)會(CLSI)推薦方法(2012版),質(zhì)控菌株均來自于美國標準生物品收藏中心(ATCC)。
1.3 統(tǒng)計學處理 應(yīng)用WHONET 5.6對眼部標本病原菌及藥敏結(jié)果進行統(tǒng)計,應(yīng)用SPSS 22.0軟件對數(shù)據(jù)進行統(tǒng)計學分析,計數(shù)資料的比較采用χ2檢驗,P≤0.05表示差異具有統(tǒng)計學意義。
2 結(jié)果
2.1 一般資料 共納入90例感染性眼內(nèi)炎患者,其中男性62例(68.9%),女性28例(31.1%),男女比例為2.21∶1,年齡4~89歲,平均(54.3±21.42)歲,其中12例患者伴有基礎(chǔ)疾病,包括2型糖尿病、高血壓、冠心病、高尿酸血癥、貧血。所有患者均有眼部不適、畏光和視力下降。
2.2 致病原因 感染性眼內(nèi)炎發(fā)病率較高的兩個年齡組為41~65歲(34例,37.8%)和>66歲(24例,26.7%)。51例(56.7%)由眼外傷所致,20例(22.2%)由眼部手術(shù)后引起,其中19例(95.0%)為白內(nèi)障手術(shù)合并人工晶狀體植入術(shù)引起,8例(8.9%)由感染性眼病引起;另有8例(8.9%)為內(nèi)源性眼內(nèi)炎及3例(3.3%)不明原因的眼內(nèi)炎。見表1。
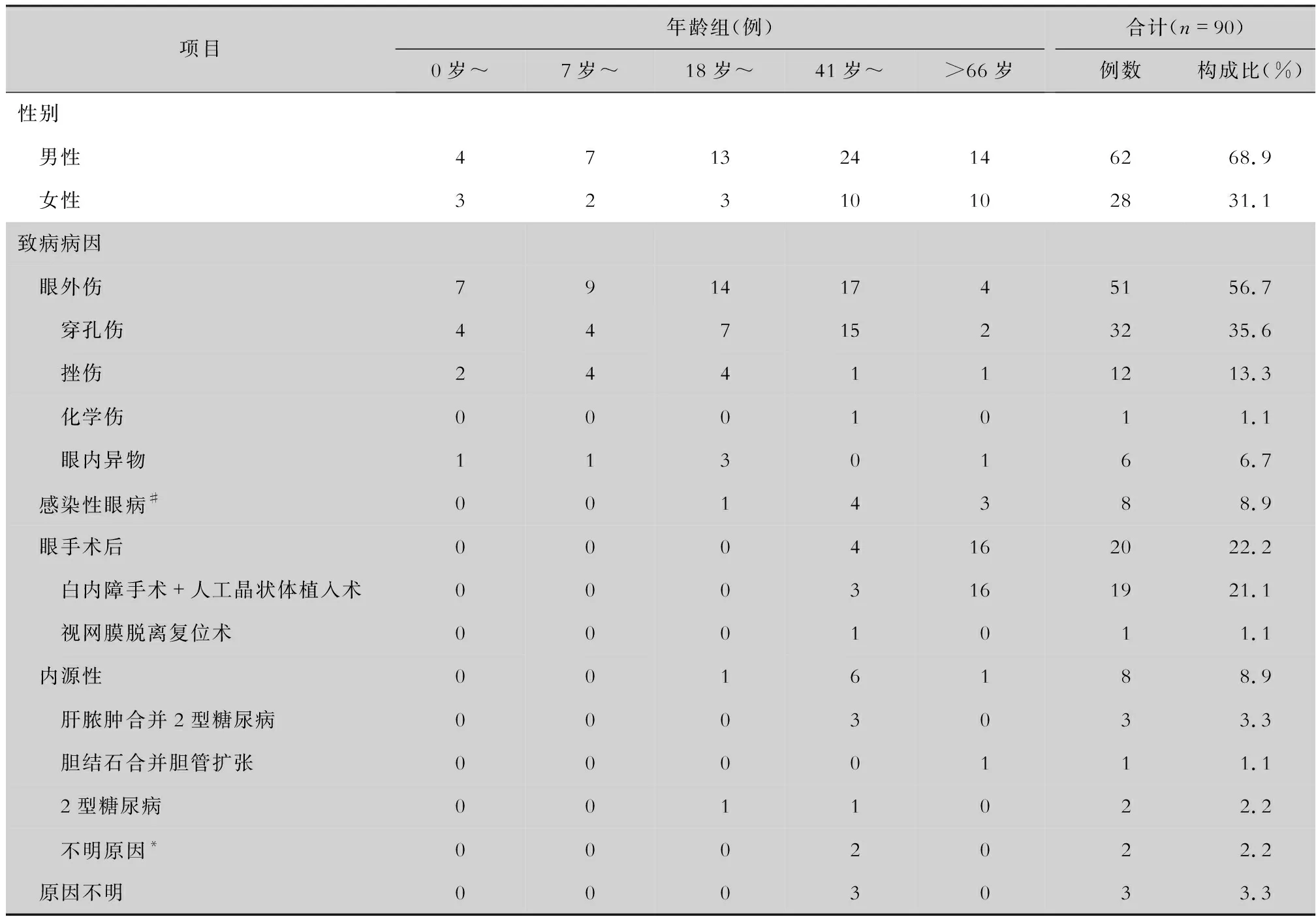
表1 不同年齡組感染性眼內(nèi)炎患者性別及病因分布
2.3 標本培養(yǎng)陽性情況 共送房水、玻璃體液、結(jié)膜囊分泌物培養(yǎng)標本90份,57.8%的標本培養(yǎng)陽性,玻璃體液培養(yǎng)陽性率最高(73.9%),但與房水及結(jié)膜囊分泌物陽性率比較,差異無統(tǒng)計學意義(P=0.14)。見表2。
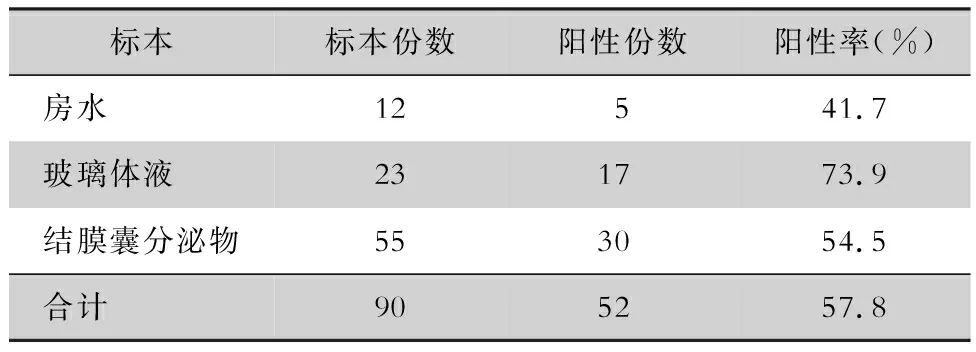
表2 感染性眼內(nèi)炎不同標本微生物培養(yǎng)陽性情況
2.4 病原菌分布情況 眼外傷導致的感染性眼內(nèi)炎,其主要病原菌為革蘭陽性菌(79.2%),其中表皮葡萄球菌占50.0%。白內(nèi)障手術(shù)合并人工晶體置入術(shù)后導致的感染性眼內(nèi)炎,其病原菌主要由革蘭陽性菌(42.9%)與革蘭陰性桿菌(42.9%)構(gòu)成,革蘭陽性菌以糞腸球菌為主(21.5%),革蘭陰性桿菌以銅綠假單胞菌為主(28.6%)。內(nèi)源性眼內(nèi)炎病原菌則多為革蘭陰性桿菌(80.0%),以肺炎克雷伯菌為主(60.0%)。感染性眼病,如角膜潰瘍及角膜炎引起的感染性眼內(nèi)炎,則多以真菌為主,主要為茄病鐮刀菌(50.0%)。見表3。不明原因?qū)е碌难蹆?nèi)炎僅有3例,培養(yǎng)皆為陽性,分別培養(yǎng)出尖端賽多孢菌、肺炎克雷伯菌、表皮葡萄球菌。
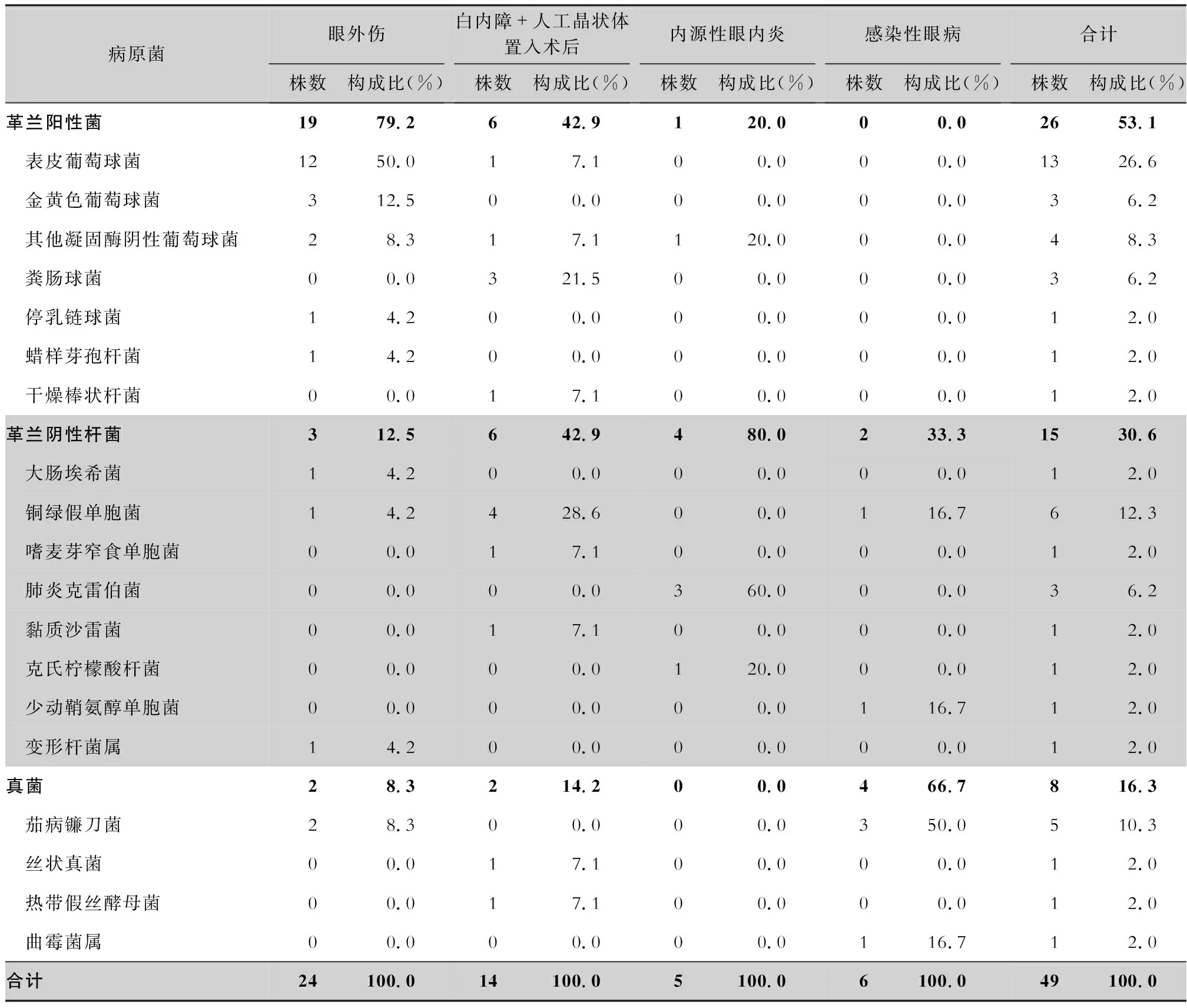
表3 不同病因的感染性眼內(nèi)炎致病菌構(gòu)成情況
3 討論
感染性眼內(nèi)炎治療棘手,容易造成不良預后。本研究中,共有10例患者由于感染不能控制或眼球損毀嚴重、視力喪失不得不進行眼內(nèi)容物剜除術(shù)。一旦診斷感染性眼內(nèi)炎,應(yīng)立即全身及局部給予抗菌藥物,同時送檢房水、玻璃體液等標本進行細菌學檢查,必要時進行玻璃體切除術(shù)或玻璃體注射抗菌藥物[2-4]。
感染性眼內(nèi)炎主要病因包含外源性眼內(nèi)炎及內(nèi)源性眼內(nèi)炎,而外源性眼內(nèi)炎中最常見的誘因為眼外傷[5-6]。本研究中,眼外傷作為誘因的病例占56.7%,致傷原因包括穿孔傷、挫傷、化學傷等,主要是由銳器、植物劃傷、爆炸、交通事故等導致。眼部手術(shù)是導致外源性眼內(nèi)炎的第二大原因,尤其以白內(nèi)障手術(shù)為主,本研究中占22.2%。我國白內(nèi)障術(shù)后感染性眼內(nèi)炎的發(fā)病率為0.03%~0.11%[7],術(shù)中玻璃體溢出、手術(shù)時間≥15 min、年齡≥70歲為其獨立危險因素[8-9]。本研究中,白內(nèi)障術(shù)后感染性眼內(nèi)炎的發(fā)病年齡多處于>66歲的年齡段,與以往文獻[10]報道結(jié)果一致,可能與老年性白內(nèi)障居多有關(guān),同時老年患者基礎(chǔ)疾病較多,如糖尿病等,也會增加感染性眼內(nèi)炎發(fā)生的概率。
感染性眼內(nèi)炎病原菌的檢出率與取材部位、送檢時間、醫(yī)務(wù)人員合理操作等密切相關(guān),文獻[11]報道,最理想的取材標本為玻璃體液及房水,病原體檢出率為29%~53%。本研究中,房水、玻璃體液及結(jié)膜囊分泌物的病原體檢出率分別為41.7%(5/12)、73.8%(17/23)、54.5%(30/55),雖然在本研究中,可能由于標本數(shù)問題導致三種送檢物的病原體檢出率無統(tǒng)計學意義,但玻璃體液病原體檢出率更高,提示理想送檢物為玻璃體液。
對于感染性眼內(nèi)炎的致病菌,以往研究[12-13]發(fā)現(xiàn)多為革蘭陽性球菌、革蘭陰性桿菌。在本研究中,檢出的革蘭陽性球菌主要為葡萄球菌屬,占40.4%(21/52),其對苯唑西林的耐藥率達50.0%,尚未檢出對萬古霉素、利奈唑胺耐藥的葡萄球菌屬,而利福平對葡萄球菌具有較好的活性,因此,對耐甲氧西林葡萄球菌引起的感染性眼內(nèi)炎可考慮應(yīng)用萬古霉素和利福平聯(lián)合治療。
本研究中檢出的革蘭陰性桿菌,主要以銅綠假單胞菌及肺炎克雷伯菌為主,其中肺炎克雷伯菌的檢出皆來自于內(nèi)源性眼內(nèi)炎患者,且此罹患內(nèi)源性眼內(nèi)炎的患者患病誘因皆包括肝膿腫及2型糖尿病。肺炎克雷伯菌已取代大腸埃希菌成為細菌性肝膿腫的主要病原菌[14-16],且在同時伴有糖尿病的情況下,更易播散造成預后較差內(nèi)源性眼內(nèi)炎,66%~78%的患者會出現(xiàn)失明或摘除眼球[15]。在本研究的4例摘除眼球的病例中,2例為肺炎克雷伯菌引起的內(nèi)源性眼內(nèi)炎,故此類型的感染性眼內(nèi)炎需及早治療。
本研究對感染性眼內(nèi)炎的致病因素、病原菌構(gòu)成及耐藥情況進行了全面的分析,有助于臨床早期診斷及精準用藥,但由于病例數(shù)較少,所得結(jié)果僅能提供線索,具體結(jié)果仍有待于大樣本多中心研究。

