經顱磁刺激聯合康復機器人訓練對腦卒中患者偏側忽略及視覺電生理的影響
陳春燕,袁華,惠楠,趙航琨,王淑雅
空軍軍醫大學第一附屬醫院康復理療科,陜西 西安 710032
腦卒中是臨床常見的腦血管疾病,近年來隨著人們生活作息規律的改變,該病的發病率呈上升且年輕化趨勢[1]。臨床研究發現,該病主要與患者腦部血管突然破裂或梗阻有關,常出現腦部功能障礙,導致無法支配肢體相應運動,存在較高的致殘率及致死率[2]。隨著世界醫療技術的進步,該病的致死率呈下降趨勢,但多數患者仍出現不同程度的后遺癥,嚴重影響患者生活質量,給家庭及社會帶來嚴重的負擔[3]。因此,如何采取有效的康復訓練,改善患者后遺癥,提高患者生活質量十分必要。經顱磁刺激(transcranial magnetic stimulation,TMS)是一種非侵入性神經電生理刺激技術,具有無痛、無創、操作方便、安全有效等特點。臨床研究顯示,TMS 在脊髓損傷、帕金森等中樞神經系統疾病的臨床治療中取得顯著療效[4]。近年TMS也逐漸應用于干預腦卒中后遺癥患者[5]。本研究應用TMS聯合康復機器人訓練治療腦卒中患者,以探究其對患者偏側忽略及視覺電生理的影響,現報道如下:
1 資料與方法
1.1 一般資料 按照隨機數表法將2018 年1 月至2019 年6 月空軍軍醫大學第一附屬醫院收治的90例腦卒中左側偏側忽略患者分為聯合組和對照組各45 例。納入標準:①符合《腦梗死和腦出血中西結合診斷標準(試行)》[6]中有關腦卒中診斷標準,初次發病,且經頭顱CT 或MRI 檢測證實;②年齡45~65 歲;③病程1~6 個月。排除標準:①嚴重心腦血管疾病合并肝腎功能不全者;②癲癇、腦外傷、精神疾病史者;③局部肌肉接受肉毒毒素注射治療者;④體內有金屬異物者;⑤認知障礙、老年癡呆或無法正常溝通者。本研究經我院倫理委員會審批,患者均知情且簽署知情同意書。兩組患者的性別、年齡、病程、病變性質等一般臨床資料比較差異均無統計學意義(P>0.05),具有可比性,見表1。
表1 兩組患者的一般資料比較[±s,例(%)]
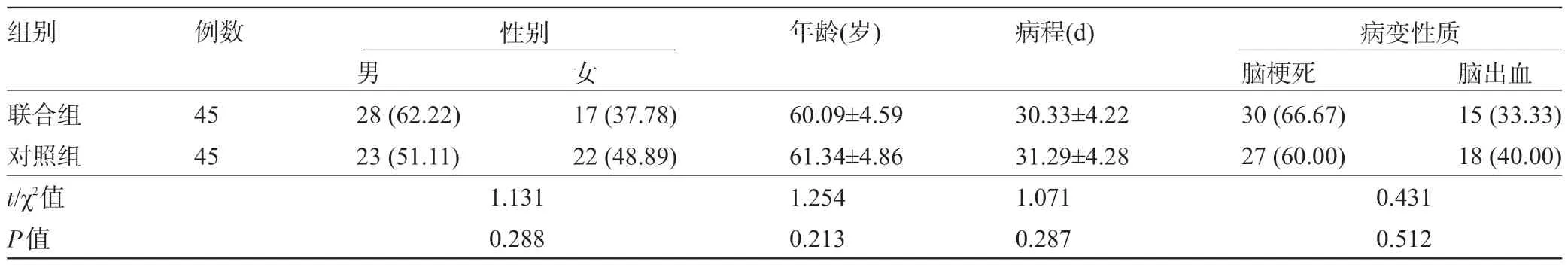
表1 兩組患者的一般資料比較[±s,例(%)]
組別聯合組對照組t/χ2值P值例數45 45男28(62.22)23(51.11)女17(37.78)22(48.89)1.131 0.288年齡(歲)60.09±4.59 61.34±4.86 1.254 0.213病程(d)30.33±4.22 31.29±4.28 1.071 0.287腦梗死30(66.67)27(60.00)腦出血15(33.33)18(40.00)0.431 0.512性別 病變性質
1.2 治療方法 兩組患者給予常規康復、運動治療,如良肢擺放,肢體關節的屈、伸、內旋、外展訓練及翻身訓練等。根據患者基礎疾病進行對癥處理,給予心理護理干預,保持低鹽、低脂、低膽固醇飲食,戒煙酒,忌食辛辣刺激性食物。對照組患者使用康復機器人AL220L-Ⅲ標準版(力邁德醫療廣州有限公司)訓練,具體操作如下:由專業康復技師為患者穿上減重背心,調節機器人及綁帶角度進行減重,根據患者自身情況實時顯示減重比例,最大減重60 kg,固定步行靴上的驅動軸,調節機器人的相關裝置,控制患者髖、膝、踝關節,帶動患者進行正常模式下的重復運動,訓練過程中隨著患者步態的改善減重從患者體質量的30%逐步減至0%,最后到獨立步行。10~20 min/次,1 次/d,每周治療6 d,共治療4 周。同時,在訓練過程中同步檢測患者生命體征,當患者出現胸悶心悸頭暈等癥狀,心率異常或血壓>180/100 mmHg (1 mmHg=0.133 kPa)時應及時停止訓練。聯合組患者使用TMS(型號:DK-Ⅲ標準版,生產企業:河南省昊德康醫療器械有限責任公司,證書編號:豫械注準20172260372)聯合康復機器人AL220L-Ⅲ標準版訓練治療,其中機器人康復訓練同對照組。TMS 治療具體如下:患者取仰臥位,首先測量患者患側靜息運動閾值(RMT),應用重復性TMS 儀,將直徑為12 cm的“8”字形線圈中心置于患者頭部第一軀體皮質運動區,確保線圈中心點與患者頭皮相切,設置刺激強度為80%RMT,刺激頻率12 Hz,單個序列持續時間5 s,間隔時間20 s,共2 000個脈沖,每次治療時間20 min,1次/d,連續治療5 d,休息2 d,共治療4周。
1.3 觀察指標
1.3.1 偏側忽略癥狀評估 于治療前、治療4 周后采用中國行為性忽略測試-香港版(CBIT-HK)[7]進行評估,該量表總評分為227分,包含6項常規測試(短線劃銷、字母劃銷、星星劃銷、臨摹圖形和線條、二分線段及表征性繪圖),共146分;9項行為測試(瀏覽圖片、打電話、讀菜譜、閱讀文章、報時、設置時間、整理硬幣、抄寫地址和句子、找地圖和整理卡片),共81 分。分數越低說明患者偏側忽略癥越嚴重。
1.3.2 視覺電生理評估 于治療前、治療4 周后采用HJ-900 型電生理診斷儀處理并記錄兩組患者F-VEP波形,測量其主波峰潛伏期。
1.3.3 肢體功能評估 于治療前、治療4 周后采用Fugl-Meyer 運動功能評定量表(FMA)[8]進行評估,該量表總分100 分,包括上肢運動功能66 分及下肢運動功能34 分,分數越高表示患者肢體功能越好。
1.3.4 日常生活能力評估 于治療前、治療4 周后采用改良Barthel 指數(MBI)[9]及日常生活能力評分量表(ADL)[10]進行評價,其中MBI:≤50分為嚴重功能缺損,>50分且≤75分為中度功能缺損,>75分且≤100分為輕度功能缺損,>100 為無功能缺損。ADL:≥22 分為日常生活能力障礙,≤16分為日常生活能力正常。
1.4 統計學方法 應用SPSS19.0 統計學軟件進行數據分析,計量資料符合正態分布,以均數±標準差(x-±s)表示,組間比較采用獨立t檢驗,組內比較采用配對t檢驗,計數資料比較采用χ2檢驗,等級資料比較采用秩和檢驗,P<0.05 為差異有統計學意義,P<0.01 為差異有顯著統計學意義。
2 結果
2.1 兩組患者治療前后的偏側忽略癥狀比較 治療前,兩組患者的CBIT-HK 常規測試評分、行為測試評分及總評分比較差異均無統計學意義(P>0.05);治療4周后,兩組患者CBIT-HK常規測試評分、行為測試評分及總評分均高于治療前,且聯合組明顯高于同期對照組,差異均有顯著統計學意義(P<0.01),見表2。
2.2 兩組患者治療前后的視覺電生理比較 治療前,兩組患者的F-VEP潛伏期及波幅比較差異均無統計學意義(P>0.05);治療后,兩組患者的F-VEP潛伏期明顯縮短,且聯合組短于同期對照組;波幅顯著升高,且聯合組高于同期對照組,差異均有顯著統計學意義(P<0.01),見表3。
表2 兩組患者治療前后的偏側忽略癥狀比較(±s,分)
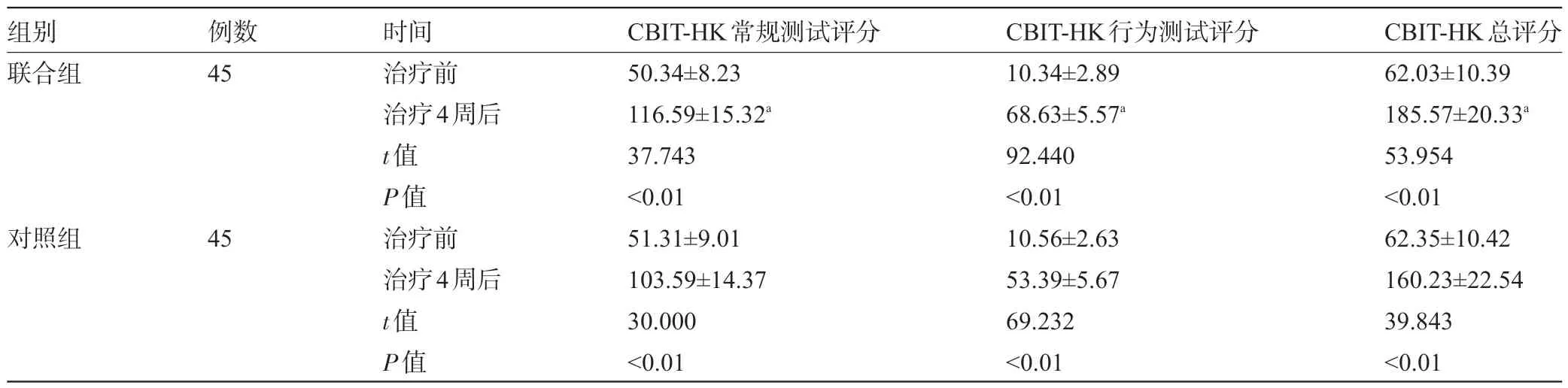
表2 兩組患者治療前后的偏側忽略癥狀比較(±s,分)
注:與對照組治療4周后比較,aP<0.01。
組別聯合組對照組例數45 45時間治療前治療4周后t值P值治療前治療4周后t值P值CBIT-HK常規測試評分50.34±8.23 116.59±15.32a 37.743<0.01 51.31±9.01 103.59±14.37 30.000<0.01 CBIT-HK行為測試評分10.34±2.89 68.63±5.57a 92.440<0.01 10.56±2.63 53.39±5.67 69.232<0.01 CBIT-HK總評分62.03±10.39 185.57±20.33a 53.954<0.01 62.35±10.42 160.23±22.54 39.843<0.01
表3 兩組患者治療前后的視覺電生理比較(±s)
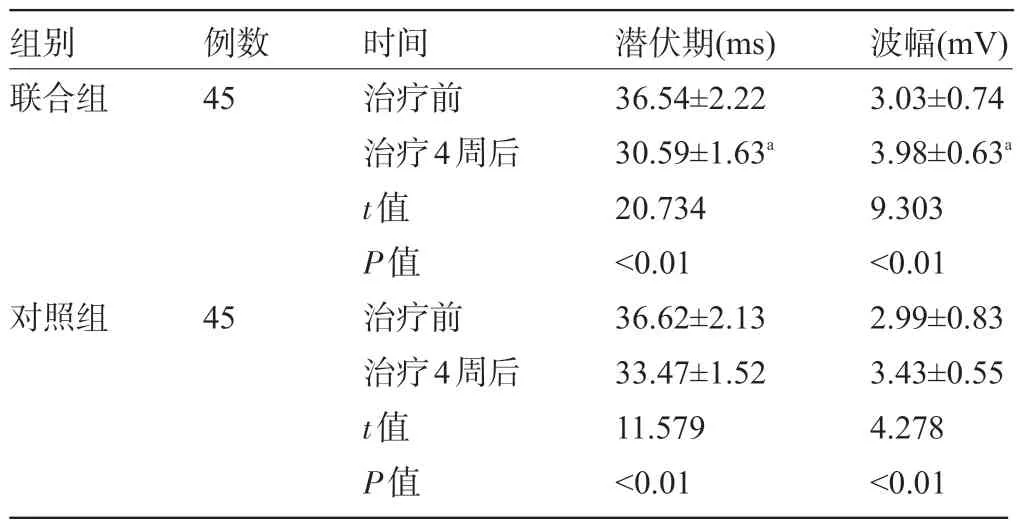
表3 兩組患者治療前后的視覺電生理比較(±s)
注:與對照組治療4周后比較,aP<0.01。
組別聯合組對照組例數45 45時間治療前治療4周后t值P值治療前治療4周后t值P值潛伏期(ms)36.54±2.22 30.59±1.63a 20.734<0.01 36.62±2.13 33.47±1.52 11.579<0.01波幅(mV)3.03±0.74 3.98±0.63a 9.303<0.01 2.99±0.83 3.43±0.55 4.278<0.01
2.3 兩組患者治療前后的肢體功能比較 治療前,聯合組患者的FMA評分為(32.31±6.04)分,與對照組的(31.95±6.08)分比較差異無統計學意義(P>0.05);治療后,聯合組患者的FMA評分水平為(46.52±7.48)分,對照組為(42.24±6.24)分,兩組患者FMA 評分均較治療前顯著上升(t對照組=11.206,P<0.05;t聯合組=14.101,P<0.05),且聯合組明顯高于對照組(t組間=2.947,P組間=0.004),差異均有顯著統計學意義(P<0.01)。
2.4 兩組患者治療前后的日常生活能力比較 治療前,兩組患者的ADL、MBI 評分比較差異均無統計學意義(P>0.05);治療后,兩組患者的ADL評分水平均較治療前顯著下降,且聯合組明顯低于對照組,MBI評分水平均較治療前顯著上升,且聯合組明顯高于對照組,差異均具有統計學意義(P<0.05 或P<0.01),見表4。
表4 兩組患者治療前后的日常生活能力比較(±s,分)
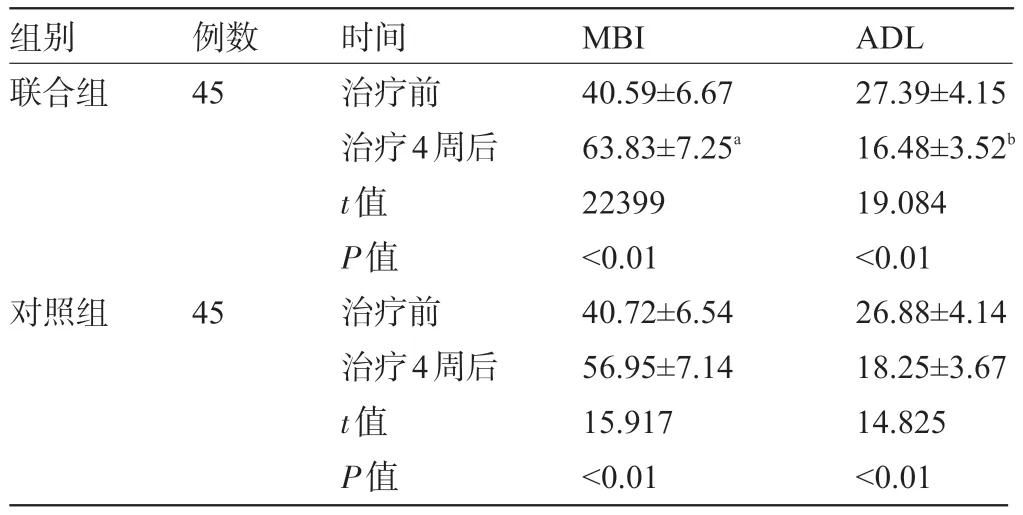
表4 兩組患者治療前后的日常生活能力比較(±s,分)
注:與對照組治療4周后比較,aP<0.01,bP<0.05。
組別聯合組對照組例數45 45時間治療前治療4周后t值P值治療前治療4周后t值P值MBI 40.59±6.67 63.83±7.25a 22399<0.01 40.72±6.54 56.95±7.14 15.917<0.01 ADL 27.39±4.15 16.48±3.52b 19.084<0.01 26.88±4.14 18.25±3.67 14.825<0.01
3 討論
腦卒中是嚴重危害人類健康的疾病之一,該病發生后可導致患者神經功能、肢體運動功能損傷而出現殘疾,功能缺陷及肢體障礙會嚴重影響患者生活質量,給患者及家庭帶來極大不便及痛苦[11]。因此運用有效的功能康復方法改善患者偏側忽略及運動功能等意義重大。
偏側忽略是腦卒中后患者常出現的認知功能障礙,常常會對來自病灶對側的各種刺激失去反應,不能對其進行有效加工、整合。TMS是近年來新開發的腦刺激治療技術,常用于治療各種神經功能障礙性疾病,具有無創、無不良影響的優點[12]。康復機器人可在確保患者安全的前提下輔助其進行重復性訓練,刺激患者神經重塑,改善運動功能。臨床研究報道顯示,通過各種不同的感覺刺激可以糾正患者偏側忽略的癥狀[13]。本研究中,治療4周后,聯合組患者CBIT-HK常規測試評分、行為測試評分及總評分均高于對照組,說明應用TMS聯合康復機器人訓練能有效改善患者偏側忽略癥狀。分析原因,可能由于重復的TMS能使皮質處于長時間的興奮狀態,能有效增強患者生物反應的幅度,對后續效果的穩定性具有明顯的效果。且每次進行TMS后均會在刺激區域產生一種“記憶”,可刷新之前“記憶”并被儲存起來,多次累及則會由量變轉變為質變,改變患者偏側忽略癥狀[14]。視覺誘發電位(VFP)是大腦皮層枕區對視覺刺激發生的一簇電信號。F-VEP是目前臨床常用于評估兒童或意識障礙患者中樞神經系統功能狀態的一項新的易行的方法[15],能有效反映視神經的光敏感性。本研究中,治療4周后,聯合組患者F-VEP潛伏期明顯短于同期對照組;波幅顯著高于同期對照組。究其原因,可能由于TNS線圈產生的磁場能大面積作用于患者腦組織上,且能穿透顱骨,作用于大腦深處神經元及相關遠隔皮質等,同時連續的脈沖磁刺激能使大腦產生感應電流,促使視網膜各層細胞興奮,當興奮達到一定程度后將爆發產生動作電位沿視神經向中樞神經傳導,反映視覺通道相關中樞神經功能狀態。
臨床研究顯示,當患者大腦中運動對應的皮質區發生損傷時,鄰近發生損傷的區域即發揮相應的運動支配功能,重構運動神經,這主要與損傷部位殘存細胞重構及周邊神經營養因子等有關[16]。TMS 具有增加神經營養因子、調節運動皮質區供血、加速神經皮質重構的功效。多數學者認為TMS 對治療腦卒中的作用機制主要是交互性半球間抑制學說[17],而通過增加受累側興奮性或減少非受累側興奮性來維持功能平衡,可能增加神經及運動康復作用。本研究結果顯示,聯合組患者肢體運動功能明顯優于對照組,且日常生活水平也明顯高于對照組。這可能與患者應用TMS治療能有效減少對患側皮質的抑制作用,起到提高肢體運動功能的作用有關。同時,肢體功能的改善也能相應提高患者日常生活水平。
綜上所述,TMS聯合功能訓練能夠有效改善腦卒中患者偏側忽略及視覺電生理,促進肢體功能的恢復,提升日常生活活動能力。

