手術(shù)與非手術(shù)治療外傷性肝破裂患者的臨床效果
馬忠良
本溪滿(mǎn)族自治縣第二人民醫(yī)院外科 (遼寧本溪 117114)
近年來(lái),隨著交通行業(yè)的不斷發(fā)展,交通事故發(fā)生率呈上升趨勢(shì),導(dǎo)致臨床腹部外傷性肝破裂的發(fā)生率不斷增加[1]。外傷性肝破裂具有病情兇險(xiǎn)、涉及面廣等特點(diǎn),易伴有脾破裂、腎臟破裂等損傷,嚴(yán)重時(shí)可造成失血性休克,引起膽汁漏入腹腔繼而造成膽汁性腹膜炎與感染,甚至危及患者的生命安全[2]。目前,臨床針對(duì)外傷性肝破裂患者,常采用手術(shù)治療與非手術(shù)治療[3]。基于此,本研究旨在探究手術(shù)與非手術(shù)治療外傷性肝破裂患者的臨床效果,現(xiàn)報(bào)道如下。
1 資料與方法
1.1 一般資料
回顧性分析2018年1—12月我院收治的90例外傷性肝破裂患者的臨床資料,根據(jù)治療方式的不同分為試驗(yàn)組50例和對(duì)照組40例。試驗(yàn)組男27例,女23例;年齡22~60歲,平均(32.84±8.46)歲;體質(zhì)量指數(shù)18.1~24.8 kg/m2,平均(21.65±1.22)kg/m2;美國(guó)創(chuàng)傷外科學(xué)會(huì)(American Asociation for the Surgery of Trauma,AAST)制定的肝損傷分級(jí),Ⅰ級(jí)28例,Ⅱ級(jí)22例;致傷原因,毆打傷4例,爆炸傷6例,刀刺鈍器傷9例,墜落傷11例,交通事故傷20例;合并疾病,骨折14例,腎臟破裂4例,脾破裂18例,顱腦損傷8例。對(duì)照組男23例,女17例;年齡20~62歲,平均(33.05±8.73)歲;體質(zhì)量指數(shù)18.3~24.9 kg/m2,平均(21.59±1.20)kg/m2;AAST制定的肝損傷分級(jí),Ⅰ級(jí)24例,Ⅱ級(jí)16例;致傷原因,毆打傷3例,爆炸傷4例,刀刺鈍器傷7例,墜落傷9例,交通事故傷17例;合并疾病,骨折13例,腎臟破裂3例,脾破裂13例,顱腦損傷7例。兩組一般資料比較,差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05),具有可比性。本研究經(jīng)醫(yī)院醫(yī)學(xué)倫理委員會(huì)審核批準(zhǔn)。納入標(biāo)準(zhǔn):經(jīng)穿刺化驗(yàn)檢、影像學(xué)檢查、外傷檢查等確診為外傷性肝破裂;存在昏迷、血尿、嘔吐、腹脹、右上腹痛等臨床表現(xiàn);AAST分級(jí)Ⅰ~Ⅱ級(jí)。排除標(biāo)準(zhǔn):合并其他腹腔臟器損傷;血流動(dòng)力學(xué)嚴(yán)重異常;臨床資料不完整。
1.2 方法
對(duì)照組采用非手術(shù)治療:包括常規(guī)檢查與監(jiān)測(cè)、留置導(dǎo)管、中心靜脈壓監(jiān)測(cè)、深靜脈穿刺及補(bǔ)液、護(hù)肝、止血等治療,對(duì)于有明顯腹脹的患者給予胃腸減壓。
試驗(yàn)組采用肝周堵塞術(shù)治療:包括手術(shù)止血、清創(chuàng)等,并保證引流通暢、無(wú)膽汁漏,對(duì)于Ⅱ~Ⅲ級(jí)肝裂傷的患者行單純性縫合,以大針粗線(xiàn)兜底縫合并進(jìn)行引流;對(duì)于存在大塊肝組織碎裂或失活等無(wú)法用縫合修補(bǔ)的肝破裂患者行清創(chuàng)性肝部分切除術(shù),以韌帶、大網(wǎng)膜填塞覆蓋并進(jìn)行引流;對(duì)于由銳器所致或創(chuàng)面較深的患者行深部褥式縫合,清創(chuàng)后進(jìn)行底部縫合;肝周堵塞術(shù)以肝紗布?jí)|填至肝周,經(jīng)腹壁切口引出并紗墊末端,加壓包扎,術(shù)后7 d內(nèi)拆除縫線(xiàn)。
1.3 臨床評(píng)價(jià)
(1)比較兩組治愈率、病死率。(2)比較兩組臨床相關(guān)指標(biāo)及住院時(shí)間:通過(guò)生命體征檢測(cè)儀測(cè)定兩組舒張壓、收縮壓及心率,并計(jì)算住院時(shí)間。(3)比較兩組并發(fā)癥(膿腫、腸梗阻、腦損傷、感染等)發(fā)生情況。
1.4 統(tǒng)計(jì)學(xué)處理
2 結(jié)果
2.1 兩組治愈率與病死率比較
試驗(yàn)組治愈率為92.00%(46/50),病死率為4.00%(2/50);對(duì)照組治愈率為92.50%(37/40),病死率為2.50%(1/40)。兩組治愈率和病死率比較,差異均無(wú)統(tǒng)計(jì)學(xué)意義(χ2=0.095、0.039,P=0.758、0.844)。
2.2 兩組臨床相關(guān)指標(biāo)及住院時(shí)間比較
治療后,兩組舒張壓、收縮壓、心率及住院時(shí)間比較,差異均無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05),見(jiàn)表1。
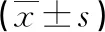
表1 兩組臨床相關(guān)指標(biāo)及住院時(shí)間比較
2.3 兩組并發(fā)癥發(fā)生情況比較
兩組并發(fā)癥發(fā)生率比較,差異無(wú)統(tǒng)計(jì)學(xué)意義(χ2=0.447,P>0.05),見(jiàn)表2。

表2 兩組并發(fā)癥發(fā)生情況比較[例(%)]
3 討論
外傷性肝破裂是常見(jiàn)的腹部創(chuàng)傷,患者主要表現(xiàn)為出血、腹痛等。該疾病是由于肝臟本身病變后受到外力作用或外傷所致,臨床可根據(jù)患者受傷嚴(yán)重程度、是否存在貧血或失血性休克等情況進(jìn)行確診[4]。目前,臨床治療外傷性肝破裂患者的方式包括手術(shù)治療與非手術(shù)治療,其中非手術(shù)治療主要為介入治療或藥物治療。但部分患者由于肝受損程度嚴(yán)重、損傷范圍較大或存在感染等,可引起再出血,且出血難以控制[5]。
手術(shù)治療可達(dá)到清除創(chuàng)面、止血、消除膽汁溢漏、維持引流等效果,從而快速?gòu)氐浊宄Щ畹母谓M織,完成腹腔引流,緩解患者癥狀[6]。首先檢查肝臟損傷情況,清除機(jī)體失活肝臟組織與凝塊,對(duì)創(chuàng)面血管與膽管進(jìn)行結(jié)扎,當(dāng)患者發(fā)生嚴(yán)重出血時(shí),阻斷肝門(mén)血運(yùn),從而緩解癥狀;當(dāng)患者肝破裂裂隙不深時(shí),可通過(guò)圓針腸線(xiàn)進(jìn)行褥式縫合;當(dāng)患者肝破裂裂隙較深時(shí),則在大網(wǎng)膜填塞后進(jìn)行縫合,從而對(duì)不同情況患者進(jìn)行針對(duì)性治療,有效達(dá)成清創(chuàng)、止血等目的[7]。部分外傷性肝破裂患者伴有脾破裂、腎臟破裂等臟器損傷,臨床上應(yīng)給予合并傷患者妥善的處理,以減少再出血的發(fā)生,提高搶救成功率[8]。
本研究結(jié)果顯示,兩組治愈率、病死率、舒張壓、收縮壓、心率、住院時(shí)間及并發(fā)癥發(fā)生率比較,差異均無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05);提示手術(shù)與非手術(shù)治療外傷性肝破裂的效果無(wú)明顯差異,臨床可根據(jù)患者具體情況選擇適合的治療手段,且在手術(shù)治療時(shí)應(yīng)根據(jù)患者肝損傷位置、程度、性質(zhì)等確定具體手術(shù)方式,從而取得良好的治療效果。
- 醫(yī)療裝備的其它文章
- 專(zhuān)職護(hù)理在鼻內(nèi)鏡手術(shù)治療患者中的應(yīng)用效果
- 電動(dòng)吸痰機(jī)結(jié)合護(hù)理干預(yù)在急診中毒洗胃患者中的應(yīng)用效果
- 振動(dòng)排痰機(jī)結(jié)合無(wú)縫隙護(hù)理在慢阻肺患者治療中的應(yīng)用效果
- 全程康復(fù)護(hù)理聯(lián)合腦電生物反饋治療儀在精神分裂癥恢復(fù)期患者中的應(yīng)用效果
- 旋轉(zhuǎn)振動(dòng)掃痰儀對(duì)長(zhǎng)期臥床老年患者墜積性肺炎的預(yù)防效果
- 導(dǎo)樂(lè)分娩鎮(zhèn)痛儀對(duì)陰道分娩初產(chǎn)婦產(chǎn)程及產(chǎn)痛程度的影響