老年心力衰竭患者臨床特點及預后
戴仁海

【摘要】 目的:本研究的目的是評估老年心力衰竭患者的臨床特點及預后。方法:回顧性分析2017年1月-2018年1月于本院治療的老年心力衰竭患者的臨床特點及預后。結果:本研究納入的204位患者中,145例為射血分數保留型心力衰竭,59例為射血分數降低型心力衰竭。射血分數保留型心力衰竭的主要病因是高血壓心臟病,射血分數降低的主要病因是冠狀動脈粥樣硬化性心臟病。出院后的長期治療方面,兩組患者在使用血管緊張素轉換酶抑制劑、血管緊張素受體阻滯劑和利尿劑方面比較,差異無統計學意義(P>0.05)。射血分數保留型心力衰竭患者使用β受體阻滯劑比射血分數降低型心力衰竭患者為多(P<0.05)。兩組患者在心血管危險因素、基礎疾病、美國紐約心臟病協會心功能分級、預后方面比較,差異均無統計學意義(P>0.05)。結論:射血分數保留型和射血分數降低型心力衰竭患者的臨床特征相似,兩組之間預后亦類似。
【關鍵詞】 老年患者 心力衰竭 預后 射血分數保留型心力衰竭 射血分數降低型心力衰竭
doi:10.14033/j.cnki.cfmr.2020.12.057 文獻標識碼 B 文章編號 1674-6805(2020)12-0-03
Clinical Characteristics and Prognosis of Heart Failure in Elderly Patients/DAI Renhai. //Chinese and Foreign Medical Research, 2020, 18(12): -137
[Abstract] Objective: To assess prevalence, clinical characteristics and prognosis in elderly patients with heart failure. Method: In this retrospective observational study, the sample consisted of 204 patients followed in an internal medicine referral unit from January 2017 to January 2018. Result: In the 204 patients, 145 had preserved ejection fraction heart (HFPEF) failure and 59 had reduced ejection fraction heart (HFREF) failure. The main etiology was hypertensive heart disease in the preserved ejection fraction heart failure. The main etiology was coronary atherosclerotic heart disease in the reduced ejection fraction heart failure. Regarding treatment, No statistically significant differences were observed between two groups in terms of using angiotensin converting enzyme inhibitor, angiotensin receptor blocker, diuretic (P>0.05). More beta-blockers were administered in the HFREF group than in HFREF group. No statistically significant differences were observed between two groups in terms of cardiovascular risk factors, comorbidities, New York Heart Disease Assocation functional class, or mortality (P>0.05). Conclusion: Clinical characteristics were similar for both preserved ejection fraction heart failure and reduced ejection fraction heart failure patients. No significant differences in mortality were observed between two groups.
[Key words] Elderly patients Heart failure Prognosis Heart failure with preserved ejection fraction Heart failure with reduced ejection fraction
First-authors address: Mingxi County General Hospital, Mingxi 365200, China
心力衰竭是心血管內科的常見疾病,亦占心血管內科住院患者相當一部分[1-3],其特點表現為發病率高,死亡率高且治療費用不斷攀升,占大多數發達國家年度衛生預算的1%~2%[4-5]。據相關統計表明,心力衰竭是排名第三位的心血管疾病的死亡原因[4]。目前人口的老齡化是不可逆轉的趨勢,心力衰竭是老年患者住院的主要原因,占老年人群住院的2%~5%。此外,由于心力衰竭的發生、發展與年齡密切相關,且不像惡性腫瘤那樣可以外科手術切除、放化療等方式根治,因此,首次住院心力衰竭的再入院率很高,部分心力衰竭患者年住院次數達10次之上。心力衰竭的發病率呈上升趨勢,其原因在于冠狀動脈粥樣硬化性心臟病、高血壓病等心血管疾病治療水平的提高,導致心肌重構的發生率增加,加之人口的老齡化為不可逆轉的趨勢[5]。盡管近年來心力衰竭患者的生存率有所提高,但預后仍然很差,心力衰竭確診后5年總體生存率為50%左右,其5年總體生存率甚至較部分常見的惡性腫瘤還要低[6]。目前大多數臨床試驗針對的是射血分數降低型心力衰竭,針對射血分數保留心力衰竭的研究甚少。據筆者檢索相關文獻,很少有研究將老年射血分數保留型與射血分數降低型心力衰竭患者的臨床特征進行比較。本研究的目的是比較老年射血分數保留型與射血分數降低型心力衰竭臨床特征和預后。
1 資料與方法
1.1 一般資料
回顧性分析2017年1月-2018年1月于本院治療的老年心力衰竭患者的臨床特點及預后。納入標準:年齡≥65歲的患者,根據心力衰竭癥狀和體征及相關檢查,依據美國心臟病學會及美國心臟協會制定的臨床實踐指南診斷為心力衰竭。本研究共納入的204例患者中,男103例,女101例。
1.2 數據收集
分析臨床、實驗室、心電圖和超聲心動圖檢查,美國紐約心臟病協會心功能分級和治療的情況。依據左室射血分數將患者分為兩組:145例為射血分數保留心力衰竭列為射血分數保留組,59例為射血分數降低型心力衰竭列為射血分數降低組。對患者的藥物治療包括利尿劑(如呋塞米、氫氯噻嗪、螺內酯等)、血管緊張素轉換酶抑制劑(如卡托普利、雷米普利)、血管緊張素受體阻滯劑(如替米沙坦、纈沙坦等)、β受體阻滯劑(如酒石酸美托洛爾、富馬酸比索洛爾等)、正性肌力藥(如西地蘭、多巴胺、多巴酚丁胺)等。
患者出院后對患者進行正規隨訪,隨訪形式包括門診就診、電話聯系等多種形式,因患者均為本地居民且長期在本院治療,故隨訪率為100%。
1.3 統計學處理
采用SPSS 25.0統計學軟件包進行統計學分析,計量資料根據是否呈正態分布,采用t檢驗或Wilcoxon秩和檢驗;計數資料用率表示,采用字2檢驗或U檢驗。P<0.05定義為差異有統計學意義。
2 結果
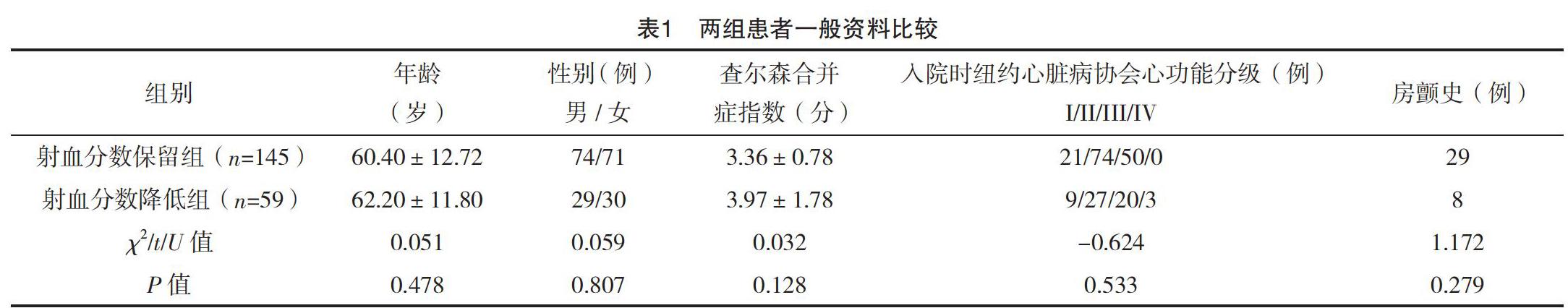
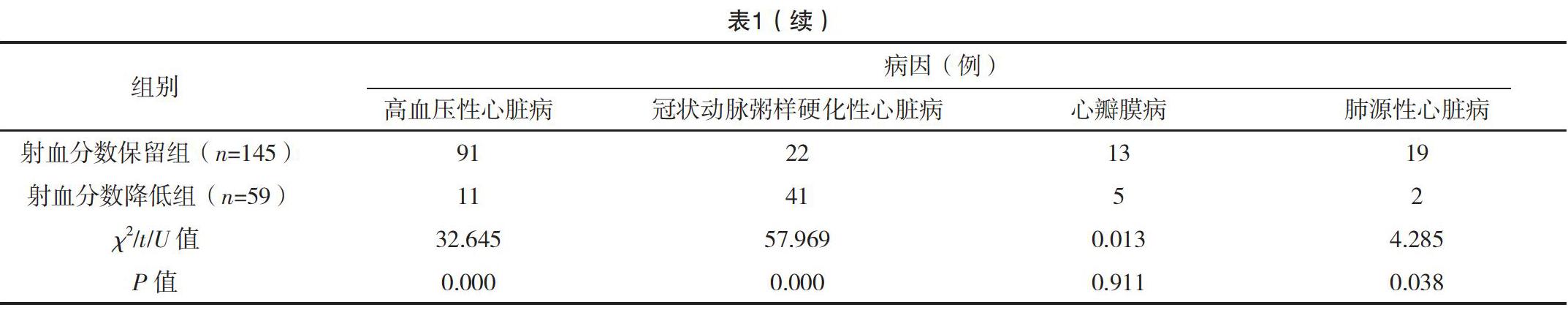
兩組患者在年齡、性別、查爾森合并癥指數、入院時的紐約心臟病協會心功能分級、房顫史等方面比較,差異無統計學意義(P>0.05)。在病因方面,高血壓性心臟病是射血分數保留的主要原因,而冠狀動脈粥樣硬化性心臟病是射血分數降低的主要原因,見表1。
隨訪期間治療方面,兩組患者在使用血管緊張素轉換酶抑制劑、血管緊張素受體阻滯劑和利尿劑方面比較,差異無統計學意義(P>0.05)。射血分數保留型心力衰竭患者使用β受體阻滯劑比射血分數降低型心力衰竭患者多(P<0.05),見表2。平均隨訪時間為10個月,兩組之間的再次因心力衰竭住院發生率比較,射血分數保留組為31例,射血分數降低組為15例,差異無法統計學意義(P>0.05)。隨訪期間死亡率比較方面,射血分數保留組有10例患者死亡,射血分數降低組有3例患者死亡,差異無法統計學意義(P>0.05)。
3 討論
本研究表明,射血分數保留型心力衰竭在老年患者中更為常見。就性別而言,兩組患者中性別、美國紐約心臟病協會心功能分級、基礎疾病之間無差異(P>0.05),這與先前的大多數研究一致[7]。本研究中,高血壓心臟病是射血分數保留型心力衰竭組中最常見的病因,而缺血性心臟病是射血分數降低型心力衰竭中最常見的病因,其原因與這兩種類型的心力衰竭的流行病學特征不同有關[8]。
在藥物治療方面,大多數的患者接受血管緊張素轉換酶抑制劑或血管緊張素受體阻滯劑,以及β受體阻滯劑。在一項回顧性研究中觀察了韓國老年心力衰竭患者(平均年齡76歲,其中64%的患者年齡超過75歲)對治療指南的依從性,其中32%的患者接受了β受體阻滯劑治療,55%的患者接受了血管緊張素轉換酶抑制劑或血管緊張素受體阻滯劑[9]。其結果與本研究結果類似。
據筆者檢索相關文獻,很少有研究比較射血分數保留型與射血分數降低型這兩種心力衰竭患者在長期藥物治療方面的差異。本研究中,射血分數降低型心力衰竭患者使用了更多的β受體阻滯劑,但在其他諸如血管緊張素轉換酶抑制劑、血管緊張素受體阻滯劑、利尿劑等藥物治療方面,兩組之間差異無統計學意義(P>0.05)。本研究結果與既往一項納入301例老年心力衰竭的研究類似[10]。
血管緊張素轉換酶抑制劑、血管緊張素受體阻滯劑及β受體阻滯劑長期應用可降低射血分數降低型心力衰竭患者的住院率及死亡率,然而針對射血分數保留型心力衰竭的長期藥物治療并無統一意見[10]。本研究中,筆者對射血分數保留型心力衰竭的長期藥物治療參考射血分數降低型心力衰竭的指南。
就長期預后而言,射血分數保留型與射血分數降低型心力衰竭的預后各大研究報道的結果并不一致[11-13]。在本研究中,在預后方面發現差異無統計學意義(P>0.05)。一項納入478例心力衰竭患者的長期隨訪結果表明,射血分數保留型與射血分數降低型心力衰竭患者的長期生存率類似,前者5年生存率為50%,后者5年生存率為48%,然而總體的5年生存率不足50%,比一些常見的惡性腫瘤還要差[14]。為了提高老年心力衰竭患者的生存率,有學者建議對老年心衰患者采用綜合治療方法,理想情況是在具有多學科團隊的專科病房中進行。
總之,射血分數保留和射血分數降低型心力衰竭患者的臨床特征相似,兩組之間預后亦類似。
參考文獻
[1]胡華如,呂志樂,劉華金,等.外周血內NT-pro BNP水平在老年心力衰竭臨床診斷中的應用意義[J].中國處方藥,2019,17(11):154-155.
[2]冉啟鵬.心力衰竭的癥狀和治療[J].飲食保健,2019,6(48):260-261.
[3]任澤鵬.老年冠心病心力衰竭的治療與指標分析[J/OL].心血管外科雜志:電子版,2019,8(4):36-37.
[4]彭懿,陳穎暉,吳靜文.血清sCD40L、NT-proBNP水平檢測對老年心力衰竭早期診斷及預后評估的價值[J].心血管康復醫學雜志,2019,28(5):590-594.
[5]毛洪偉.探討老年重癥心力衰竭的急診內科臨床治療效果[J].健康大視野,2019(19):265.
[6]雷華芬,金斌,曹旭.左西孟旦注射液聯合卡維地洛治療老年慢性心力衰竭患者的效果[J].河南醫學研究,2019,28(19):3557-3558.
[7]楊薇.心臟彩超對多病因慢性心力衰竭的臨床診斷價值分析[J].中國冶金工業醫學雜志,2019,36(5):618-619.
[8]么路軍,畢子宇,孫振杰.氟伐他汀對老年慢性心力衰竭病人TNF-α、CRP、IL-18水平的影響[J].中西醫結合心腦血管病雜志,2019,17(19):2980-2982.
[9]鐘若英,郭月,馬秀蕓,等.N末端B型利鈉肽原在老年人慢性心力衰竭診治中的意義[J].中國社區醫師,2019,35(28):113.
[10]柴坷,李瑩瑩,羅瑤,等.高齡老年射血分數保留性心力衰竭患者的臨床病理特點[J].中華老年醫學雜志,2019,38(9):962-966.
[11] Upadhya B,Kitzman D W.Heart failure with preserved ejection fraction:New approaches to diagnosis and management[J].Clin Cardiol,2020,43(2):145-155.
[12] Srivastava P K,Hsu J J,Ziaeian B,et al.Heart Failure with Mid-range Ejection Fraction[J].Curr Heart Fail Rep,2020,17(1):1-8.
[13] Carnes J,Gordon G.Biomarkers in Heart Failure with Preserved Ejection Fraction:An Update on Progress and Future Challenges[J].Heart Lung Circ,2020,29(1):62-68.
[14] Parkash R,Maisel W H,Toca F M,et al.Atrial fibrillation in heart failure: high mortality risk even if ventricular function is preserved[J].Am Heart J,2005,150(4):701-706.
(收稿日期:2020-02-12) (本文編輯:張亮亮)

