針對性護理干預對重癥腦卒中伴吞咽困難患者營養狀態的效果分析
郜艷麗
鄭州大學附屬鄭州中心醫院,河南 鄭州 450007
腦卒中的高發病率、致殘率和病死率,使得腦卒中仍是世界公共衛生密切關注的問題[1-2]。該疾病患者病情嚴重,伴意識障礙、肢體癱瘓等嚴重并發癥[3-4-5]。此外,還會由于感覺或運動障礙而伴發吞咽困難[6-7],無法正常攝取食物,長期惡性循環,患者出現嚴重程度不一的糖原代謝異常,營養不良,繼而引發生命危險。然而研究已證實,重癥腦卒中患者營養良好狀況下,抵抗力和免疫功能也相對較強[5]。通過對腦卒中患者進行腸內營養支持,可使患者胃腸功能盡快恢復到最佳狀態,促進患者快速康復,降低腦組織損傷程度[8-10]。腸內營養好監管、好護理,也可減少患者部分醫療費用[6,11]。本研究納入132例患者,在常規護理基礎上,采用針對性護理措施,提升了腸內營養患者的營養狀況,減少了血糖異常的發生率。
1 對象與方法
1.1對象選取2016-06-2017-12鄭州大學附屬鄭州中心醫院符合納入標準的132例重癥腦卒中伴吞咽困難患者,隨機分為試驗組(68例)和對照組(64例)。納入標準:(1)符合腦卒中診斷標準[12-13],即大腦突然大量出血且伴有較大的腦梗死面積,主要臨床表現:毫無征兆的出現意識喪失,在短時間內進入深昏迷狀態,顱內壓明顯增高,甚至出現腦疝相關癥狀;(2)無應激性潰瘍性出血,無出血性疾病史;(3)既往無嚴重臟器系統性疾病史。試驗組男36例,女32例,年齡(48.5±5.5)歲;對照組男 33例,女31例,年齡(50.7±5.2)歲;2組一般資料比較無顯著性差異(P>0.05),具有可比性。
1.2方法
1.2.1 護理方法
1.2.1.1 對照組:采用常規護理方案進行操作,即醫生根據患者進入監護室時的情況(APACHEII評分情況)進行相應治療。一般在患病早期采用腸外營養的方式輸注營養元素(主要葡萄糖、氨基酸、脂肪乳等),病情穩定進行腸內營養輸注。給予生活飲食護理、用藥指導、健康教育、心理護理等常規護理及腦卒中患者的專科護理。
1.2.1.2 試驗組:在常規護理基礎上,試驗組由責任組長先負責采用營養篩查表,評估營養情況。若評分≥3分,則可能有營養風險,應進行全面會診。一般24~48 h給予腸內營養,結合患者腸內營養具體情況調節劑量,觀察有無出現胃腸道相關不良反應,以腸內營養的必要措施為護理要點[14-15]。48 h內嚴格控制劑量,500 mL/d,采用喂養泵,泵注量由30 mL/h遞增至70 mL/h,確定患者無不良反應后,48 h后劑量增為1 000~1 500 mL/d。2組均每6 h進行1次血糖測量,共持續10 d。
1.2.2 評價指標:①營養指標:檢測病人入住監護室開始當天和治療后第10 d血紅蛋白(Hemoglobin,Hb)、血清總蛋白(The total protein,TP)和白蛋白(Albumin,ALB)。②臨床指標:重癥腦卒中患者的血糖水平,計算異常血糖發生率,是否有感染、以及感染的出現情況、在監護室內住院和治療的時間。
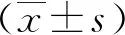
2 結果
試驗組在治療10 d后TP、ALB、Hb值均高于對照組(見表1);2組血糖異常率、感染發生率及住院時間比較差異有統計學意義(P<0.05)。見表2。
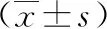
表1 2組治療前后營養指標比較
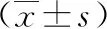
表2 2組血糖異常率、感染率及住院時間比較
3 討論
3.1腸內營養的重要性重癥腦卒中患者由于吞食障礙伴意識障礙,無法正常經口進食。且患者因疾病誘發的應激反應,導致代謝水平較高,脂肪、糖和蛋白質的分解增加[16-18],蛋白分解多而蛋白質的合成少,糖和脂肪代謝異常,所以可能伴發低蛋白血癥及高糖血癥[19-20]。此外,疾病誘發的應激反應會導致消化道異常,尤其腸道的屏障作用和黏膜功能,進而導致營養消化吸收不良,最終導致患者營養不良[21-22]。所以,腸內營養要趁早,針對腸內營養的特殊護理措施也必須保證及時、科學并合理[23-24]。
近年來,許多危重患者的生命維持依賴腸內營養。因為腸內營養可幫助患者解決進食困難的問題,且可促進營養物質有效吸收,所以在臨床中廣泛應用[25-26]。對腦卒中患者進行腸內營養具有非常重要的康復意義[27],尤其針對危重癥病人效果較顯著。
3.2針對性護理的重要性對于營養風險評分>3分的患者,營養師根據患者具體情況制定營養支持方案,護理人員則根據營養師的護理方案提供相應護理,針對性護理是采用營養師和護士共同對腸內營養狀況進行監管,對患者的營養維持具有重要作用[28-29]。具體護理方法:(1)在給患者進行胃管留置時,護士操作動作要熟練、操作手法規范,且要選擇材質和粗細合適的胃管,一般會傾向于選擇直徑小、質的軟的鼻胃管;(2)胃管留置成功后,要妥善固定,詳細記錄留置時間及深度,在進行各項護理操作的時候,動作要輕柔,防止管道出現扭曲、受壓、滑脫等;補充營養液時,床頭抬高30°~45°[30];(3)進行營養液輸注前通過回抽胃內容物再次確定鼻胃管的前端位置,檢查有無胃潴留,每次輸注營養液前先用溫開水沖管,用量一般是20~30 mL,沖管方式為脈沖式[14];(4)每天更換輸注營養液的管道,更換時嚴格遵守無菌操作原則;(5)對患者進行口腔護理,頻次為早、晚各進行一次[14-15];(6)可用加溫器對營養液進行管外加溫,使營養液溫度保持在38~40 ℃左右[31],以增加患者的舒適感,減輕對腸道的刺激。
為保證護理措施的效果,患者要先進行營養風險篩查,在執行護理措施時,護士一定要有耐心、愛心,改善患者的營養狀態,減少血糖異常的發生率及感染發生率,減少在監護室的常規入住時間,促進患者早期康復。

