高血壓腦出血應激性高血糖患者miR-223 HMGB1水平對預后的判斷價值
袁詠梅 趙 鑫 劉 暢 楊 寧 徐國衛△
鄭州大學附屬鄭州中心醫院 1)急診科 2)神經內科,河南 鄭州 450007
高血壓腦出血(hypertensive intracerebral hemorrhage,HIH)具有發病迅速,患者致殘和致死率高的臨床特點,是常見的非外傷性腦實質內出血[1-2]。HIH患者神經內分泌系統紊亂,相對穩定性失衡,因而常導致患者伴有血糖應急性升高,進一步加重HIH癥狀,使患者出血率增加、水腫癥狀加重、致殘和致死率升高,嚴重影響患者的生活質量[3-4]。HIH應激性高血糖患者并發各種感染,導致預后不佳,常出現致殘、致死現象[5]。因而探究與HIH應激性高血糖患者預后相關的生物標志物以準確判斷患者預后情況,提高患者生存質量意義重大。微小RNA(microRNA,miRNA)一般由21~23個核苷酸組成,參與機體的生理調控進程,研究發現miR-223與缺血性腦卒相關,在糖尿病合并缺血性腦卒患者血清中表達上調[6-7]。血清高遷移率族蛋白B1(High mobility group box-1,HMGB1)與炎癥反應相關,可促進相關炎癥因子分泌和表達,研究發現HMGB1在腦外傷患者血清中表達上調,其水平與腦外傷程度相關[8-9]。但是miR-223、HMGB1在HIH應激性高血糖患者血清中表達水平及與預后關系尚未可知,因此本研究通過測定HIH患者血清中miR-223、HMGB1水平為預后判斷提供依據。
1 資料與方法
1.1一般資料以2017-03—2019-03于鄭州大學附屬鄭州中心醫院收治的125例HIH患者為研究對象,年齡48~74(61.09±5.14)歲,其中男69例,女56例。根據血糖水平分為HIH正常血糖組(血糖水平<150 mg/dL)65例,HIH高血糖組(血糖水平≥150 mg/dL)60例[10]。納入標準:(1)病例資料完整;(2)首次發病且病程不超過2 d;(3)在發病3 d內測定空腹血糖;(4)所有患者及家屬知曉本研究。排除標準:(1)合并糖尿病;(2)合并腦疝、腦梗死;(3)合并血液系統疾病。
1.2試劑和儀器主要試劑和儀器TRIzol試劑及反轉錄試劑盒均購自北京百奧萊博科技有限公司,貨號分別為:QN2070-ZOG、ALH266-PTO;miR-223及內參U6引物由安徽通用生物系統有限公司合成;HMGB1 ELISA試劑盒購自上海帛龍生物科技有限公司,貨號:ARG81185;Varioskan LUX型多功能酶標儀、SimpliAmpTMPCR儀均購自美國賽飛世爾科技公司。
1.3觀察指標收集患者一般資料,比較患者空腹血脂、血糖水平,并進行NIHSS評分[11],總分為35分,分數越高提示患者神經功能受損越嚴重。預后良好:患者經治療后各項體征和癥狀恢復正常或較之前有大幅度改善,功能改善程度≥20%;預后不良:患者經治療后癥狀無明顯改善或加重,甚至死亡,功能改善程度<20%。
1.4樣品樣品采集與保存收集所有患者入院后空腹靜脈血6 mL,在4 ℃條件下5 000 r/min離心10 min,離心半徑15 cm,取上清置于-20 ℃冰箱中保存。
1.5qRT-PCR法測定患者血清中miR-223水平使用TRIzol試劑提取總RNA,并測定RNA濃度和純度,逆轉錄得cDNA,反轉錄體系:2.5 mmol/L dNTP 2 μL,2 μL 10×緩沖液,0.3 μL RNA酶抑制劑,0.4 μL M-MLV,補加超純水至20 μL。miR-223上游引物序列:5’-CAGAAAGCCCAATTCCATCT-3’;下游引物序列:5’-GGGCAAATGGATACCATACC-3’。內參U6上游引物序列:5’-ATTGGAACGATACAGAGAAGATT-3’;下游引物序列:5’-GGAACGCTTCACGAATTTG-3’。擴增體系:1.0 μL 10×緩沖液,0.4 μL PCR引物,0.5U Tap聚合酶,0.2 μL 2×ROX Reference Dye,0.6 μL MgCl2溶液補加超純水至8 μL。擴增條件:(95 ℃,3 min,94 ℃,30 s,60 ℃,1 min,78 ℃,30 s)×40個PCR循環,72 ℃,10 min。用2-△△CT法計算miR-223水平。
1.6ELISA測定患者血清中HMGB1水平采用ELISA測定患者血清中HMGB1水平,并按試劑盒說明書嚴格操作。
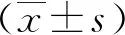
2 結果
2.12組一般資料比較HIH正常血糖組及HIH高血糖組在年齡、性別、膽固醇水平、甘油三脂、高密度脂蛋白膽固醇(HDL-C)水平比較差異無統計學意義(P>0.05),在血糖水平、低密度脂蛋白膽固醇(LDL-C)、NIHSS評分比較差異有統計學意義(P<0.05)。見表1。

表1 2組一般資料比較
2.22組miR-223、HMGB1水平比較與HIH正常血糖組相比HIH高血糖組血清miR-223、HMGB1水平顯著升高(P<0.05)。見表2。

表2 2組miR-223、HMGB1水平比較
2.3不同預后情況的HIH應激性高血糖患者miR-223、HMGB1水平比較與預后良好組相比,預后不良組患者血清miR-223、HMGB1水平顯著升高(P<0.05)。見表3。
2.4miR-223、HMGB1對HIH應激性高血糖患者預后判斷價值的分析根據ROC曲線圖可得知,miR-223、HMGB1判斷HIH應激性高血糖患者不良預后曲線下面積分別為0.84(95%CI:0.721~0.921)、0.81(95%CI:0.687~0.899),截斷值分別為1.67、4.77 ng/mL,根據miR-223、HMGB1截斷值作為陽性評判標準,則miR-223判斷HIH應激性高血糖患者不良預后的靈敏度為72.73%,特異度為81.48%,準確度為76.67%;HMGB1靈敏度為84.85%,特異度為81.48%,準確度為83.33%。見圖1和表4。

表3 不同預后情況的HIH應激性高血糖患者miR-223、HMGB1水平比較

圖1 miR-223、HMGB1對HIH應激性高血糖患者預后判斷的ROC曲線Figure 1 ROC curve of miR-223 and HMGB1 in prognosis judgment of patients with stress hyperglycemia of HIH

表4 miR-223、HMGB1對HIH應激性高血糖患者預后判斷的ROC曲線結果
2.5Logistic回歸分析影響HIH應激性高血糖患者預后的因素以HIH應激性高血糖患者預后結果為因變量,以患者LDL-C水平、NIHSS評分、miR-223水平、HMGB1水平作為自變量行Logistic回歸分析,結果表明LDL-C水平、NIHSS評分、miR-223水平、HMGB1是影響HIH應激性高血糖患者不良預后的獨立危險因素。見表5。

表5 影響HIH應激性高血糖患者預后的Logistic回歸分析
3 討論
HIH患者并發高血糖是臨床上常見的現象,在應激狀況下機體為保證損傷大腦供能充足,自我調控以提高血糖水平,但是較高的血糖水平會促進神經細胞凋亡,加重腦細胞損傷,增加超氧化物產物水平,加重腦水腫和血水腫癥狀[12-13]。因此,對HIH患者并發高血糖患者預后判斷成為臨床上迫在眉睫的問題。
為探究影響HIH應激性高血糖患者預后的影響因素,研究發現,HIH正常血糖組及HIH高血糖組在年齡、性別、膽固醇、甘油三酯、HDL-C水平無差異,而在血糖水平、LDL-C水平、NIHSS評分有差異,提示HIH應激性高血糖會導致LDL-C水平、NIHSS評分升高,此類患者神經功能受損嚴重。miRNA參與機體生理大部分調控進程,因其獨特的調控機制走進了廣大研究者們的視線,研究發現miR-223在急性缺血性腦卒中患者血清中水平上調,與NIHSS評分、病情嚴重程度呈正相關,是其發病的危險因素[14]。隨后有研究發現,miR-223可能靶向調控NLRP3表達,通過caspase-1和IL-1β參與腦水腫的炎癥反應[15]。本研究發現,與HIH正常血糖組相比,HIH高血糖組血清miR-223水平顯著升高,說明miR-223水平與HIH患者血糖升高相關,可能參與血糖升高進程。進一步探究發現,與預后良好組相比,預后不良組患者血清miR-223水平顯著升高,說明miR-223水平升高可能是導致患者預后不良的原因。ROC曲線可得知,miR-223判斷HIH應激性高血糖患者不良預后曲線下面積為0.84(95%CI:0.721~0.921),截斷值為1.67,說明miR-223在一定程度上預測患者預后情況。HMGB1在HIH炎癥反應和免疫調節中發揮重要作用,研究發現HMGB1在缺血性腦卒中患者血清中高表達,可引起內皮及氧化應激損傷,加重患者病情[16]。本研究發現,與高血壓正常血糖組相比,高血壓高血糖組血清HMGB1水平顯著升高,說明HMGB1可能通過某種途徑參與調控HIH患者升高進程。從預后角度分析來看,與預后良好組相比,預后不良組患者血清HMGB1水平顯著升高,說明HMGB1高表達可能導致患者預后不良。ROC曲線可得知,HMGB1判斷HIH應激性高血糖患者不良預后曲線下面積為0.81(95%CI:0.687~0.899),截斷值為14.77 ng/mL,提示HMGB1可判斷患者預后情況,具有一定的臨床應用價值。Logistic回歸分析表明,LDL-C水平、NIHSS評分、miR-223水平、HMGB1是影響HIH應激性高血糖患者不良預后的獨立危險因素,提示該類患者平時應定時檢查和治療,制定合理的恢復方案。
miR-223、HMGB1在HIH應激性高血糖患者血清中水平升高,具有一定的預后判斷價值,是影響此類患者不良預后的獨立危險因素,提示該類患者要定期檢查,以免復發,但miR-223、HMGB1參與HIH應激性高血糖的調控機制還有待進一步探究。

