不同程度骨吸收的下頜骨囊性病變治療方式的選擇及相關生物力學分析
虎小毅 李立峰 史婧怡 屠軍波 李蘊聰
頜骨囊性病變是一類常見良性病變。發生在下頜骨的頜骨囊性病變多為各類牙源性或非牙源性囊腫如始基囊腫、角化囊腫、含牙囊腫以及成釉細胞瘤。下頜第三磨牙區是各類囊性病變的好發部位[1]。這類病變進展緩慢,早期不易發現,常在牙科治療時行X 線檢查或因伴發感染甚至發生病理性骨折時才被發現。由于這類病變早期毫無癥狀,被發現時往往已造成較多的頜骨吸收,因此給治療帶來了不同程度的困難。
下頜骨是頜面部咀嚼系統的主要承力結構之一,發生在下頜骨的小范圍的囊腫或壁性成釉細胞瘤往往可一次手術完成治療,骨吸收范圍較大的頜骨囊腫或壁性成釉細胞瘤目前多采用兩次手術治療方式,即一期手術開窗減壓加二期手術根治病變。兩次手術的方式可以避免創傷較大的下頜骨截骨治療,降低了下牙槽神經損傷風險以及頜骨病理性骨折風險,但延長了治療周期和增加了治療費用[2~8]。目前,判斷是否采用兩次手術的治療方式多依賴于術者經驗,尚缺乏客觀的力學指標。
基于這類病變特點,在本研究中我們建立了下頜第三磨牙區囊性病變的三維有限元模型,模擬了不同破壞程度的下頜骨囊性病變手術后的骨缺損,并分析了各個模型在功能狀態下的下頜骨生物力學變化,評估下頜骨的強度指標,以期為臨床治療方式的選擇提供理論參考。
資料和方法
1.試驗模型的建立
選用牙列完整、咬合關系正常、無任何顳下頜關節紊亂癥狀和體征的成年健康男性志愿者1 例作為建模素材。通過螺旋CT 掃描(掃描層厚1mm)獲取下頜骨影像學二維數據,將所得數據經Mimics 10.0軟件(比利時Materialise 公司)轉換并形成三維立體模型后導入Geomagic Studio 12 軟件(美國Geomagic公司)中進行進一步精細建模,并模擬出大、中、小三種類型囊性病變,再將所得模型導入Ansys 14.5 軟件(美國Ansys 公司)中,進一步通過布爾運算建立左側下頜第三磨牙區分別含有大、中或小型囊性病變的下頜骨三維有限元模型(圖1)。
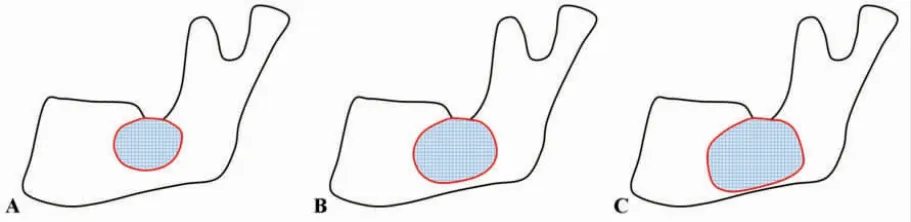
圖1 不同吸收骨程度頜骨囊性病變示意圖
模型1:小型囊性病變,模型模擬僅有部分骨松質吸收。具體大小約27.4mm×17.5mm×7.8mm(圖1A)。
模型2:中型囊性病變,模型模擬絕大部分骨松質吸收伴有少量骨皮質吸收。具體大小約33.7mm×20.6mm×11.8mm(圖1B)。
模型3:大型囊性病變,模型模擬松質骨完全吸收并伴有大量皮質骨特別是外斜線處骨質吸收,僅在下頜骨下緣處遺留少量較為完整的骨皮質。具體大小約38.3mm×23.8mm×13.6mm(圖1C)。
三種囊性病變(模型)模擬的手術入路均為第三磨牙區牙槽嵴頂及第二磨牙頰側。
2.三維有限元模型材料賦值
根據其它學者[9~11]及前期研究在Ansys 軟件中進行模型材料屬性賦值,詳見表1。骨骼材料的疲勞極限=100Mpa[12]。
3.三維有限元分析的載荷條件及分析指標
對髁突頂部予以約束即以鉸鏈模式模擬顳下頜關節運動,在雙側下頜第一磨牙面予以約束以模擬雙側咀嚼較硬食物的功能狀態。分別在雙側咬肌、翼內肌及顳肌附著區加載功能狀態下的力量以模擬咀嚼狀態。以往學者研究認為人體肌肉所能產生的最大力量與肌肉的橫截面積有關,并根據這一理論計算出了人咀嚼肌的最大力量大小及方向[13~14]。一般認為,人在實際咀嚼情況下并不會使用最大肌肉力量,而是大約為最大肌力的一半左右。因此,本研究采用了與咀嚼運動有關的三組共12 塊肌肉,加載力量大小約為最大肌力的一半,并將肌力向量轉換至本研究的坐標系中,模擬實際咀嚼情況。具體加載肌力大小及方向詳見表2。分析在相同約束、相同載荷下三種囊性病變術后下頜骨局部的應力分布及位移大小。

表1 各個材料的屬性
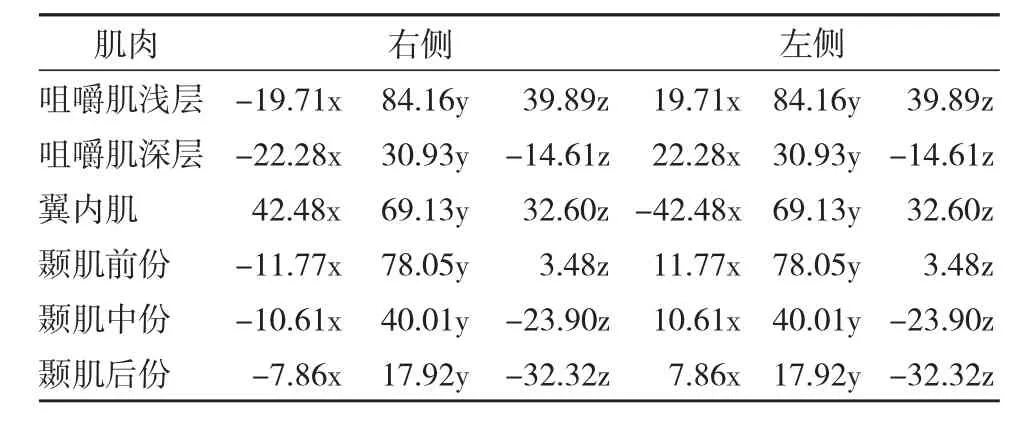
表2 咀嚼肌三維肌力向量
4.觀察部位及指標
觀察在前述載荷作用下下頜骨整體以及囊性病變區的應力分布規律,除了整體觀察外,在囊性病變區選擇垂直于下頜骨長軸方向的截面,并在其上選擇8 個觀測點,獲取相應的局部應力值(圖2)。通過Von Mises 應力值大小判斷局部應力是否超過了頜骨的屈服強度,若超過屈服強度則意味著發生病理性骨折的可能性大。
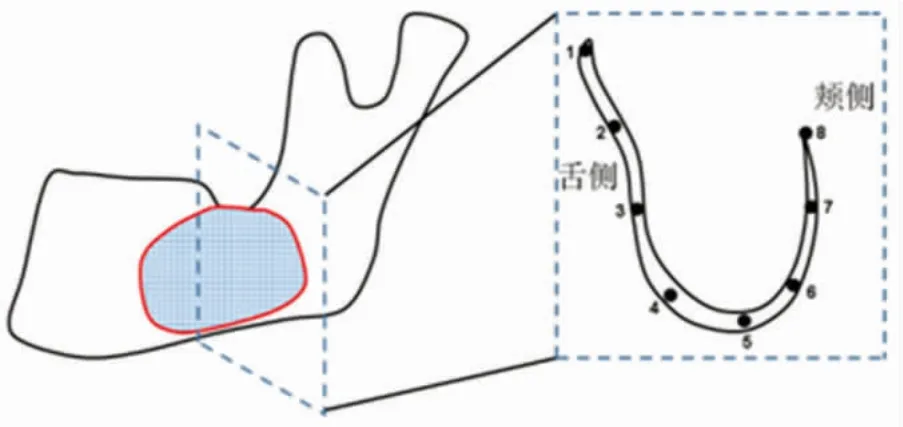
圖2 示意病變區下頜骨截面及力學觀測點
結 果
結果顯示,總體而言,三種模型中病變區的外斜線處von Mises 應力值相對較高(圖3~5)。病變區下頜骨截面上的應力分析顯示:三種模型所下表現出的一致趨勢是外斜線處應力值最高,但其中模型3 的外斜線處應力值明顯高于模型1 和模型2,接近頜骨的屈服強度,最大應力值達到了95.4Mpa,在外斜線處存在明顯的應力集中(圖6)。
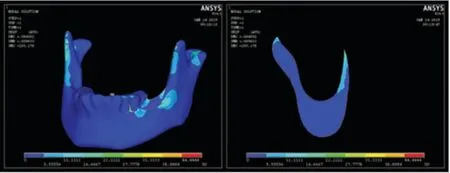
圖3 模型1 下頜骨功能狀態下的von Mises 總體及病變區橫截面應力分布

圖4 模型2 下頜骨功能狀態下的von Mises 總體及病變區橫截面應力分布
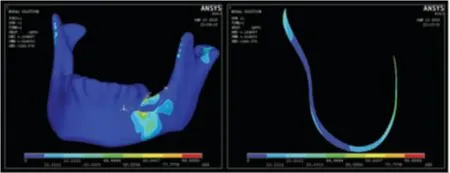
圖5 模型3 下頜骨功能狀態下的von Mises 總體及病變區橫截面應力分布
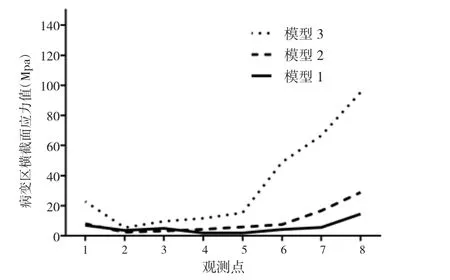
圖6 不同類型下頜骨囊性病變區截面應力分布對比
討 論
為了評估下頜骨囊性病變對頜骨力學強度的影響,在本研究中我們建立了下頜第三磨牙區囊性病變的三維有限元模型,模擬了不同骨吸收程度的下頜骨囊性病變手術治療后的骨缺損,并分析了各個模型在功能狀態下的下頜骨生物力學變化,評估下頜骨的強度指標。我們建立的3 種模型代表了3 類臨床常見的典型骨吸收程度。在雙側髁突和下頜第一磨牙施加約束,并模擬咀嚼活動時所產生的力量。在模擬咀嚼載荷的情況下,3 種模型均表現出了外斜線處von Mises 應力值較高的趨勢,這一結果符合以往對下頜骨生物力學的研究結果,即下頜骨的應力軌跡是沿著外斜線走行的。Murakami 等[15]建立了簡化的下頜骨模型,模擬分析了下頜第三磨牙區頜骨囊性病變手術前后,咀嚼力帶來的下頜骨應力變化。研究發現手術后局部頜骨強度降低明顯,在骨缺損區(外斜線區)模擬增加了內固定接骨板固定后內固定材料承擔了更多的應力,下頜骨應力分布情況顯著改善。該研究所得結果與我們的類似,但其所采用的有限元模型較為簡單,所模擬的囊性病變僅包含一種類型,而本研究建立的下頜骨模型基于CT 數據,形態和結構上更接近真實下頜骨,模擬的三種骨吸收模型也大致代表了常見的頜骨囊性病變,因此,所得結果應更接近臨床實際。
每一種材料都有各自的強度屬性,如果某種材料受到的應力超過了它的屈服強度,便意味著會發生不可逆的形變,對于骨骼來說便意味著骨折的發生。在本研究中,我們發現小型和中型囊性病變模型上,下頜骨能保持良好的力學性能,應力集中區的Von Mises 應力遠未達到骨骼的力學屈服強度。而在大型囊性病變模型上,我們觀察到應力集中在外斜線區的骨質薄弱區,局部的Von Mises 應力值接近骨質的屈服強度。在本模型中所模擬的咀嚼力量是一般功能狀態下的力量,其大小相當于咀嚼肌最大肌力的一半左右,遇到較為堅硬的食物或者短暫的不穩定咀嚼時,頜骨所受的力量可能會進一步增加。因此,在本研究的大型骨吸收模型上,雖然局部的應力值尚未超過骨質結構的屈服強度,但并不意味著局部沒有發生病理性骨折的風險。也就是說,在臨床工作中,單純從力學角度考慮,如果CT 提示下頜骨囊性病變已經引起了大范圍的皮質骨吸收,一次手術的治療方式引起下頜骨病理性骨折的風險交大,應考慮兩次手術的治療方案。
雖然我們的研究模型包含了3 中常見的頜骨吸收類型,實際臨床工作中所見到的囊性病變致下頜骨吸收的類型多種多樣,一些病變還可引起頜骨向頰側或舌側膨隆[16]。本研究為了降低建模及力學分析的復雜程度,僅簡化模擬了3 類常見的頜骨吸收形態,并未能模擬所有下頜骨吸收類型,這也是本研究的不足之處,若后續可以對骨質吸收形態進一步細化分類,則可行進一步詳細分析。
綜上所述,在下頜骨囊性病變的治療方案選擇過程中,單純從力學角度分析,若下頜骨吸收范圍僅累及了部分或全部骨松質,則可考慮一次手術摘除病變,若出現了下頜骨皮質的大范圍吸收,頜骨強度會顯著下降,一次手術治療會增加病理性骨折的風險,二次手術治療應作為首選方案考慮。但在臨床實際工作中尚需根據實際情況綜合考慮,例如雖然下頜骨皮質尚未大范圍吸收,但下牙槽神經管的骨質已大部分吸收,為了降低手術治療對下牙槽神經的損傷風險,也應考慮二次手術治療的方法。

