異氟烷麻醉與丙泊酚全憑靜脈麻醉對結直腸癌患者IL-6和IL-10水平的影響
賀宏智 謝 力 李 莉
全麻可導致細胞的免疫能力受損并影響術后炎癥反應,進而影響促炎和抗炎細胞因子的濃度。IL-10是最重要的抗炎細胞因子之一,也是手術應激的指標。IL-6是最重要的促炎因子之一,其濃度可受手術和麻醉的影響。異氟烷和七氟醚可抑制自然殺傷細胞(NK)活性;此外,七氟烷和異氟烷導致促炎細胞因子IL-6的表達增加,而丙泊酚則導致促炎細胞因子減少[1-2],均可導致癌癥患者長期結局有所不同[3]。因此,本研究旨在比較丙泊酚全憑靜脈麻醉和異氟烷麻醉對結直腸癌行手術切除者IL-6和IL-10的影響。
1 資料與方法
1.1 一般資料
前瞻性納入2013年1月至2016 年12月我院收治的因結直腸癌需行手術者60例,分為TIVA組(n=30)和Isoflurane組(n=30)。并排除患有肝腎功能損傷者,糖尿病或其他內分泌疾病,肥胖者;術前接受放化療治療者。本研究通過我院倫理委員會批準實施,所有入組的患者均簽署了知情同意書。
1.2 麻醉方法
所有患者術前口服咪達唑侖7.5 mg,2組麻醉誘導相同,均行氣管插管全麻。氣管插管后接入麻醉機以控制呼吸。術中,TIVA組靜脈泵入丙泊酚6~10 mg/(kg·h)進行全憑靜脈麻醉;Isoflurane組采用異氟烷進行持續吸入靜脈麻醉。切皮及術中追加瑞芬太尼鎮痛。拔管前靜脈注射新斯的明0.05 mg/kg和阿托品0.02 mg/kg拮抗殘余肌松,患者能自主呼吸后拔除氣管導管。患者術后使用微量鎮痛泵止痛,參數設置如下:間隔時間6 min,負荷劑量0.15 mg/kg。
1.3 觀察指標
記錄2組患者術后6 h,12 h,24 h VAS評分及術后24 h的嗎啡用量和嘔吐惡心的發生率;比較2組患者麻醉誘導(T0),插管后(T1),插管后2 h(T2),術后24 h(T3)IL-6,IL-10水平。
1.4 統計學方法
使用SPSS 19.0軟件統計分析。計數資料用率或百分比表示,行Pearson χ2檢驗。計量資料用均數±標準差或中位數(范圍)表示,行配對t檢驗或重復測量的方差分析。P<0.05為差異有統計學意義。
2 結果
2.1 2組患者一般資料比較
60例患者手術均順利完成。TIVA組與Isoflurane組患者年齡、體質指數、ASA分級、手術方式等均無統計學差異(P>0.05),2組數據具有臨床可比性。見表1。
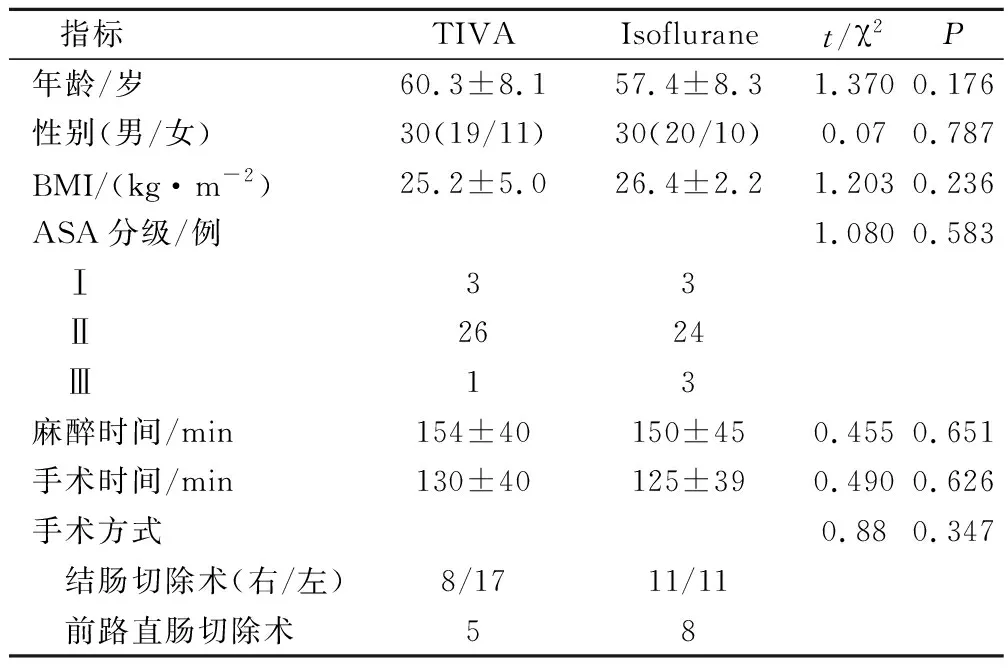
表1 患者一般資料比較
2.2 2組患者術中及術后相關指標比較
2組患者的腦電雙頻指數(BIS),核心體溫,術中失血量,術中瑞芬太尼消耗量無統計學差異(P>0.05)。2組患者術后24 h消耗嗎啡劑量和術后6 h,12 h,24 h VAS疼痛評分均無統計學差異(P>0.05)。見表2。
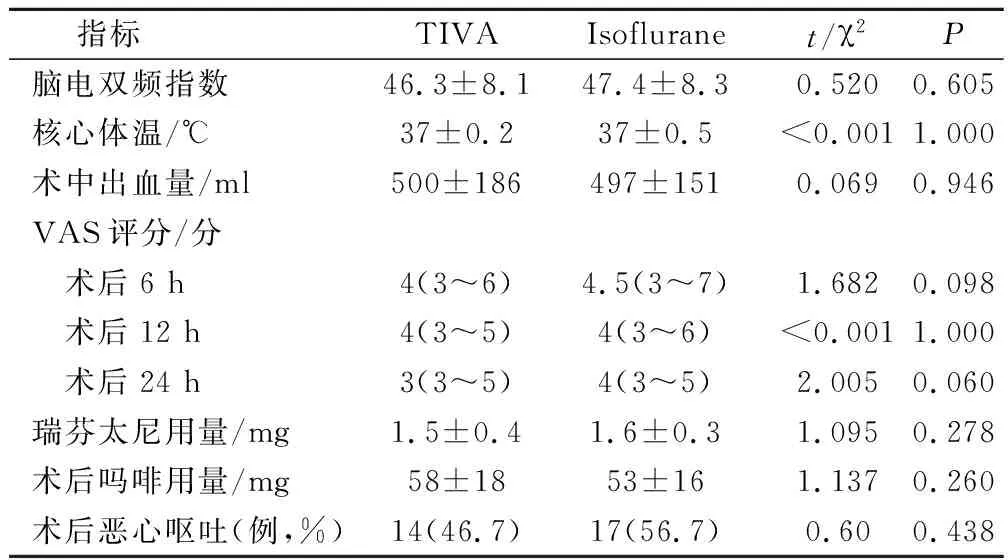
表2 患者術中和術后24 h相關指標比較
2.3 2組患者炎癥因子的比較
2組患者在T0、T1、T2、T3時血清IL-6,IL-10水平差異無統計學意義(P>0.05)。然而,Isoflurane組患者T2、T3時的血清IL-6,IL-10水平均高于TIVA組。組內比較,與T0時的血清IL-6或IL-10水平比較,2組患者插管后2 h和術后24 h的血清IL-6和IL-10水平均顯著升高(P<0.05)。見表3。
TIVA組患者平均住院時間為(10.5±7.5)天,異氟烷組則為(10.1±2.5)天。異氟烷組1例患者術后15天死亡。
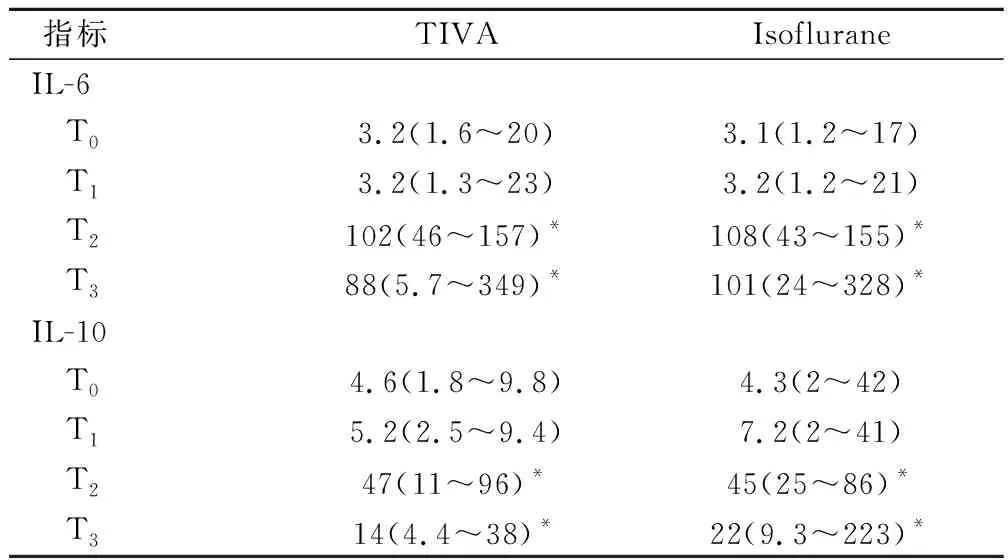
表3 2組患者IL-6,IL-10水平比較/(pg·ml-1)
注:*為與本組T0比較,P<0.05。
3 討論
已有研究表明麻醉藥物能影響患者術后促炎和抗炎因子的平衡,并影響腫瘤細胞行為和腫瘤生長,進而影響癌癥患者術后的長期結局。在臨床濃度下,與其它靜脈麻醉藥比較,丙泊酚對NK細胞和淋巴細胞活性影響較小;此外,丙泊酚還具有抗炎,抗腫瘤,抑制環氧合酶(COX-2)活性等作用。揮發性麻醉藥異氟烷和七氟烷可抑制腫瘤細胞生長,其作用呈時間依賴性。
IL-6和IL-10對腫瘤的進展有重要作用。IL-6可促進腫瘤生長,影響腫瘤細胞分化,保護腫瘤細胞免于凋亡;而IL-10抑制促炎細胞因子的合成和提高抗腫瘤免疫功能。本研究中,2組患者在T0,T1,T2,T3時血清IL-6,IL-10水平差異無統計學意義(P>0.05);TIVA組和異氟烷組患者插管后2 h(T2)和術后24 h(T3)的血清IL-6和IL-10水平均顯著高于T0(P<0.05)。這與先前的研究一致[4-5]。
我們使用自控泵靜注嗎啡用于患者術后止痛,雖然已有文獻報道嗎啡的免疫抑制作用[6],基于本研究中2組患者麻醉期間,術中及術后嗎啡的使用量相近,因此本研究中沒有考慮嗎啡對白細胞介素濃度的潛在影響。此外,術中輸血可能也會影響IL-6,IL-8,IL-10水平[7]。本研究中2組患者間的術中失血量沒有統計學差異,從而排除了輸血對IL-6,IL-10濃度的潛在影響。本研究隨訪時間為術后24 h,由于時間間隔短,我們沒有評估患者腫瘤復發的發生率。本研究的不足之處為隨訪時間短,患者長期結局不明確,這將是我們下一步的研究方向。

