肛神經阻滯的解剖學基礎研究
王松山
(徐州醫科大學麻醉解剖學教研室 江蘇 徐州 221000)
在開展痔手術等肛門區手術時,常常選擇陰部神經阻滯麻醉或者肛門周緣多點注射的方式,陰部神經阻滯麻醉涉及較大的麻醉范圍,而肛門周緣多點注射則存在一定的盲目性,而且存在較多的麻醉點[1]。而要想讓手術患者的痛苦程度減輕,保證手術質量,就需要有針對性的開展肛神經干阻滯麻醉。肛神經司管肛門區,現階段臨床中雖然已有關于陰部神經解剖數據的報道,但是還缺乏有關肛神經解剖數據的報道[2]。本研究針對肛神經阻滯麻醉,觀測了肛神經主干位置及其毗鄰關系。
1.一般資料與方法
選擇成人尸體標本10例(20側),采用俯臥位,對坐骨肛門窩進行原位解剖,讓肛神經充分暴露,注意對陰部管進行保護,讓其不會被破壞;了解肛神經主干位置,并對其毗鄰關系進行觀察,選擇鋼尺對肛神經長度進行測量,選擇量角器對肛門與肛神經主干的角度進行測量,并選擇游標卡尺對肛神經橫徑進行測量。
2.結果
肛神經為1~2支,其中2側為2支,18側為1支。在2支型中,后支橫徑、前支橫徑分別為0.02~0.03cm、0.12cm,與前支的距離為0.5~2.5cm,經陰部管單獨穿出,分布區域為尾骨尖與肛后緣之間。其他肛神經主干處橫徑大約為0.12mm。從陰部管穿出后,肛神經分成數支,分布在肛門周圍,表現為放射狀。肛神經主干和周圍相關結構的角度或距離如表1所示。
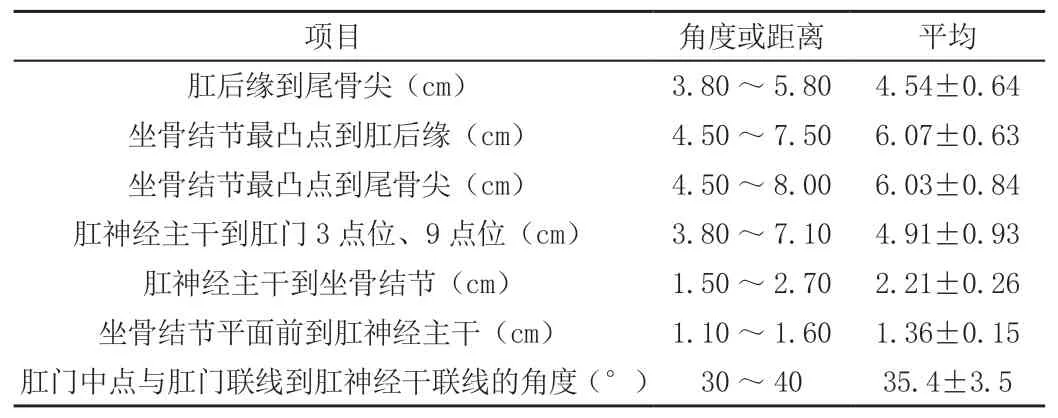
表1 肛神經主干和周圍相關結構的角度或距離
3.討論
臨床中在對肛管直腸下段疾病進行手術治療時,常用的麻醉方法包括全身麻醉、鞍麻、骶麻、腰麻以及低位硬膜外麻醉等[3]。上述麻醉方式的效果雖然比較理想,然而操作卻相對復雜,需專職麻醉醫師負責,而且容易發生尿潴留等并發癥,麻醉后的臥床休息時間較長。由此可見,傳統麻醉方式不但會讓護理工作量顯著增加,同時還會讓患者的醫療費用增加。在開展痔手術時,和傳統椎管麻醉相比較,采用陰部神經阻滯麻醉能讓患者的疼痛程度有效減輕,同時讓排泄并發癥減少[4]。通過肛管周圍局部麻醉,能保證痔門診一日手術的順利開展。然而在實施肛周局部浸潤麻醉時,部分患者可能出現肛周血腫、腫脹等并發癥。在陰莖手術、婦產科手術中,陰部神經阻滯麻醉的應用比較廣泛,而在肛腸外科領域中,有關陰部神經阻滯麻醉的研究卻還比較缺乏。正常情況下,經陰道阻滯、經會陰阻滯均屬于陰部神經阻滯麻醉,會陰阻滯常常選擇截石位,將坐骨結節內側緣作為皮丘,進針位置選擇坐骨結節內緣,刺入深度為2.5cm,注入5ml局麻藥,然后推進指導坐骨直腸窩,注入10ml局麻藥[5]。臨床中雖然根據上述操作開展了陰部神經阻滯麻醉,然而臨床中還缺乏有關適合陰部神經阻滯麻醉的具體部位及其解剖的報道。
分析本研究結果可知,肛神經主干處于尾骨尖與坐骨結節的聯線上,位置相對固定,和坐骨結節后內側相距2.21cm,大約為尾骨尖與坐骨結節聯線(6.01cm)外,中1/3相接處,肛神經主干與坐骨結節的相距大約為肛后緣(4.56cm)與尾骨尖的1/2距離,平骶結節韌帶或坐骨結節前1.36cm。尾骨尖和坐骨結節最凸點作為骨性標志,在實際的手術操作中容易捫及,根據以上相關數據來對肛神經主干體表投影進行判斷是可行和科學的[6]。分析本研究結果可知,在實際的麻醉操作中,選擇臀部垂直進展,在坐骨肛門窩的肛神經主干處注入麻醉劑,進針位置較深,而且進針路線會經過臀大肌,對于選擇胸膝位開展肛門手術的患者來講是可行的。但是正常情況下,在開展肛門手術時常常選擇截石位,于臀部垂直進針的方法并不可行。進針位置可選擇肛門的3點位、9點位,避免對肌肉組織造成損傷,于坐骨肛門窩內,刺入肛神經主干方向,深度一般為4.5cm,外偏大約為35°,在肛神經主干前0.5~1.0cm處將麻醉藥物注入,不僅能對肛神經干進行阻滯麻醉,同時還能對陰部神經進行保護。肛神經主干在冠狀面上,處于骶結節韌帶或坐骨結節平面前1.36cm,所以針頭不能刺入骶結節韌帶或坐骨結節平面后方,因為其后方并不是坐骨肛門窩,而是臀部。本文所選的20例肛神經中,2例存在細支肛神經(0.02~0.03cm),經陰部管單獨穿出,位置處于主支肛神經后方0.5~2.5cm,分布區域為尾骨尖到肛后緣之間,當肛后緣部分麻醉效果不理想時,可以適當補充注射1次。
總之,肛神經主干處于坐骨結節內側2.21cm,尾骨尖與坐骨結節的聯線上,位置恒定;在開展肛門手術時,將麻醉劑從平坐骨結節最凸點前1.36cm處注入,所取得的麻醉效果會更加理想。

