焦慮抑郁情緒對無臨床并發癥老年原發性高血壓患者動態血壓及心率變異性的影響
丁育鈞 段 書 蔡文玉 江玉文
1.福建省晉江市醫院心血管內科,福建晉江 362200;2.中南大學湘雅二醫院心血管內科,湖南長沙 410011
聯合國有關資料[1]指出,中國人口老齡化呈不斷加速的趨勢,將于2030年達到最快時期,老年人口的總數量到2050年預計將超過4億,占總人口的比例將大于30%。而人口老齡化進程的加速是中國心血管疾病負擔持續加重的重要原因,明顯增加了冠心病和腦血管疾病的死亡率,在2006年~2013年間分別增加了51.2%和105.3%[2]。高血壓是主要心血管事件的重要危險因素,其患病人數在老年人口中的比例接近50%,且治療率和血壓控制達標率在老年高血壓患者中分別僅為32.2%和7.6%[3];焦慮抑郁情緒是臨床常見的主要心理問題,可明顯降低降壓治療依從性和降壓藥物療效,可導致患者生活質量和認知功能下降、心血管疾病死亡率增高[4-7];焦慮抑郁情緒在老年高血壓患者中的檢出率超過50%[8]。縣級醫院心血管內科就診的老年高血壓患者,尤其是經常規檢查尚無心腦腎及外周血管等臨床并發癥依據者,普遍存在降壓治療依從性低、血壓控制不達標。為探討焦慮抑郁情緒是否增高尚無臨床并發癥的老年原發性高血壓(essential hypertension,EH)患者的心血管事件風險,本研究進行了焦慮抑郁情緒對患者動態血壓和心率變異性影響的觀察分析。
1 資料與方法
1.1 一般資料
選擇2014年9月~2017年8月在福建省晉江市醫院(縣域三級醫院)心血管內科住院部及門診確診為EH且尚無臨床并發癥依據的老年患者256例中治療依從性低的163例,符合老年高血壓診斷標準[3]:年齡≥65歲、收縮壓≥140mm Hg和(或)舒張壓≥90mm Hg。同時符合以下條件:(1)排除繼發性高血壓;(2)不存在糖尿病、甲狀腺機能亢進癥、中度及以上貧血、電解質紊亂、持續或陣發性心房顫動、癲癇、腫瘤,無急性感染、突發家庭變故,無精神病家族史;(3)近3個月內未服精神影響藥物;(4)治療依從性低(指未按醫囑服藥及隨訪,未服藥或已自行停服降壓藥物≥2周);(5)自愿參與本調查研究,并且簽署知情同意書。本研究經醫院倫理委員會的審批程序,事先獲得了批準同意。
1.2 方法
1.2.1 分組方法 先由經過培訓、熟悉量表指導語和條目的醫護人員指導、協助患者根據自己目前心理情緒狀況填寫醫院焦慮抑郁量表(Hospital Anxiety and Depression Scale, HAD),再由兩名經過專門訓練的評估員同時使用漢密爾頓焦慮量表(Hamilton Anxiety Scale, HAMA)及漢密爾頓抑郁量表(Hamilton Depression Scale, HAMD)聯合評估患者的心理狀態,163例患者中有74例存在焦慮抑郁情緒,納入焦慮抑郁組,其中男39例,女35例,年齡65~78歲,平均(69.5±4.1)歲;有89例無焦慮抑郁情緒,納入對照組,其中男48例,女41例,年齡65~79歲,平均(68.9±3.1)歲。1.2.2 研究方法 收集163例患者一般的臨床資料,測量體重指數(BMI),檢測空腹血糖(FBG)、甘油三酯(TG)、總膽固醇(TC)、高密度脂蛋白膽固醇(HDL-C)、低密度脂蛋白膽固醇(LDL-C);然后進行 24h動態血壓(ambulatory blood pressure monitoring、ABPM)及 24h心 率 變異性(heart rate variability、HRV)監測。選用北京美高儀MGY-ABPI Version型動態血壓監測儀,白天(6∶ 00~ 22∶ 00)每隔 30min、夜間(22∶01~5∶59)每隔60min袖帶自動充氣1次測量壓血并記錄儲存數據,有效的血壓讀數應該達到全部監測次數的80%以上;選用北京美高儀MGY-H12型12導聯動態心電圖記錄分析系統進行24h HRV分析,要求記錄所得結果至少能分析20h。
1.3 觀察指標
ABPM 包括:(1)全天24h、白天時段、夜間時段的平均收縮壓及舒張壓(24hSBP、24hDBP、dSBP、dDBP、nSBP、nDBP);(2)動態脈壓(APP);(3)清晨、夜間最低收縮壓及血壓晨峰(清晨SBP、夜最低SBP、MBPS);(4)血壓晝夜節律:夜間收縮壓和舒張壓下降的百分率,以10%~20%為杓型;以<10%為非杓型。HRV包括:(1)24h內全部正常R-R間期及每5分鐘正常R-R間期平均值的標準差(SDNN、SDANN);(2)相鄰正常R-R間期差值的均方根及差值大于50ms的個數所占的百分比(RMSSD、PNN50)。
1.4 焦慮抑郁情緒的標準
界定為:HAD評分≥9分且HAMA評分≥14分或HAMD(24項版本)評分≥20分。
1.5 統計學處理
使用SPSS18統計軟件建立數據庫,并進行統計分析。計量資料以()表示,采用t檢驗,計數資料以百分比表示,采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組臨床基線資料比較
其中年齡、性別、高血壓病程、體重指數及血生化的差異無統計學意義(P>0.05),具有可比性。見表1。
2.2 兩組ABPM指標比較
與對照組比較,焦慮抑郁組24hSBP、24hDBP、dSBP、nSBP、nDBP、APP、清晨 SBP、夜最低 SBP及非杓型血壓的發生率均明顯增高(P<0.05),dDBP及MBPS差異無統計學意義(P>0.05)。見表2。
2.3 兩組 HRV 時域指標比較
焦慮抑郁組較對照組明顯降低(P<0.05),見表3。

表1 焦慮抑郁組與對照組臨床基線資料比較

表2 焦慮抑郁組與對照組ABPM指標比較
表3 焦慮抑郁組與對照組HRV時域指標比較( ± s)
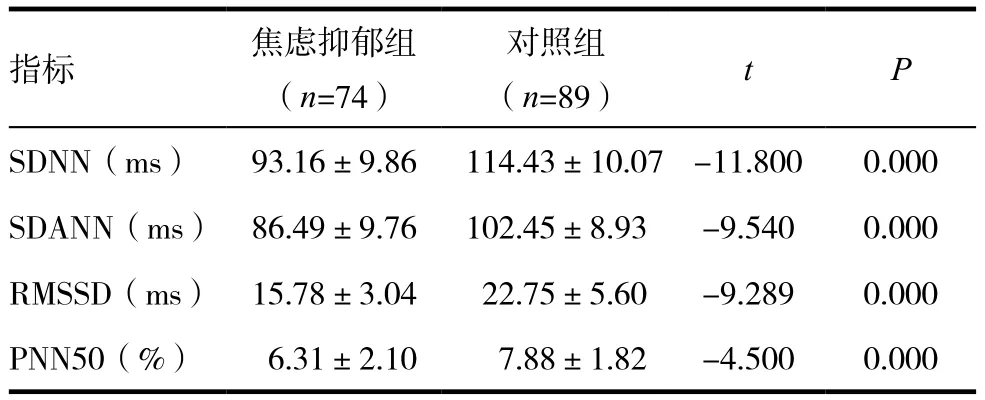
表3 焦慮抑郁組與對照組HRV時域指標比較( ± s)
指標 焦慮抑郁組(n=74)對照組(n=89) t P SDNN(ms) 93.16±9.86 114.43±10.07 -11.800 0.000 SDANN(ms) 86.49±9.76 102.45±8.93 -9.540 0.000 RMSSD(ms) 15.78±3.04 22.75±5.60 -9.289 0.000 PNN50(%) 6.31±2.10 7.88±1.82 -4.500 0.000
3 討論
高血壓共病焦慮抑郁情緒,可使患者不能堅持規律治療的風險增高3倍[4],而不能堅持規律治療被認為是高血壓人群共病焦慮抑郁情緒的危險因素[9]。焦慮抑郁情緒降低高血壓患者降壓療效及治療依從性的可能的行為學因素,相關文獻[10-11]認為:(1)伴焦慮抑郁情緒者不能理性地正視疾病,由于更加擔心高血壓可能出現的并發癥及嚴重的臨床后果,一旦發現血壓測量值異常則不分析原因,在治療過程中一旦出現異常的軀體癥狀則不考慮是否與高血壓相關,過分的關注度和病態的敏感性均可使焦慮抑郁情緒的程度進一步加重,導致血壓持續升高;(2)伴焦慮抑郁情緒者反復就診于各綜合醫院心血管內科,由于不良情緒未能被及時識別及正確處理,導致患者或對醫生產生抵觸情緒,或對治療方案實施過多的自我干預行為,或對疾病轉歸產生悲觀情緒,在長期的治療過程中極易發生停服或漏服抗高血壓藥物的現象,最終影響了血壓控制的達標。24hABPM能夠準確、全面地反映個體血壓的整體情況,揭示一個晝夜中血壓的變化趨勢、波動特點和晝夜節律,被廣泛應用于高血壓的診斷、降壓治療效果及心血管風險的評估。
本研究結果顯示,焦慮抑郁組多項ABPM血壓測值指標(包括 24hSBP、24hDBP、dSBP、nSBP、nDBP、APP、清晨SBP、夜最低SBP)及血壓晝夜節律呈非杓型的發生率均明顯高于對照組。國外學者針對中老年高血壓患者進行ABPM及焦慮抑郁情緒的調查[12]顯示:伴焦慮抑郁情緒者夜間及清晨血壓、非杓型高血壓發生率均顯著增高,且高分值的焦慮抑郁情緒評分是非杓型血壓的預測因子。國內多個調查[13-14]顯示焦慮抑郁情緒對動態血壓的多個參數產生影響,表現有24hSBP、24hDBP、dSBP、dDBP、nSBP、血壓晝夜節律異常發生率明顯增高。焦慮抑郁情緒對高血壓發生、發展的影響,有著重要的間接的行為學因素和直接的病理生理學機制,突出表現為交感神經系統和腎上腺皮質功能狀態的持續亢進、夜間自發性分泌抑制的正常節律的減弱消失,導致血壓持續增高及血壓晝夜節律異常[15]。
國外有關ABPM 的薈萃分析表明:非杓型高血壓,可導致更多的左室肥厚、頸動脈內膜增厚、頸動脈粥樣硬化性斑塊、無癥狀腦梗塞、中風、認知功能損害和微量蛋白尿,更高的心血管和心血管外患病率和死亡率[16];24h平均收縮壓每增加10mm Hg,發生中風、心血管死亡、全因死亡、心血管事件的風險分別升高33%、19%、12%和17%,提示24h平均收縮壓是心血管終點事件強烈的預測因子[17]。Amodeo等[18]的回顧性分析顯示:高血壓患者的心血管死亡的風險比與24hABPM顯示清晨血壓升高呈正相關,且隨著年齡的增大、白天收縮壓的增高而逐步攀升。國內學者的研究還發現,年齡、非杓型血壓是急性缺血性腦卒中患者腦微出血的重要危險因素[19],血壓晨峰值、夜間平均收縮壓、24h平均收縮壓、夜間收縮壓標準差與心血管危險分層呈正相關[20]。可見,動態血壓水平異常增高及血壓晝夜節律異常同靶器官損害及心血管不良事件密切相關。
本研究中,焦慮抑郁組與對照組在白天平均舒張壓及血壓晨峰的差異無統計學意義,可能的相關因素為:(1)老年人主動脈和大動脈順應性降低,大動脈的彈性貯器作用減弱;(2)焦慮抑郁組患者清晨收縮壓及夜間最低收縮壓同步增高,二者之間的差值即血壓晨峰則可不表現出較對照組明顯增高。對照組非杓型血壓的發生率也高達44.9%,印證了普通老年高血壓患者也容易發生血壓晝夜節律異常,相關文獻[3]指出與老年人大動脈硬化導致動脈的緩沖功能減退及老年人血管神經調節反射敏感性下降相關。
已經融進到常規動態心電圖監測記錄與報告之中的HRV分析,可定量判斷心臟交感神經和迷走神經的張力以及二者對心臟的調節功能,增高和降低分別可提示迷走神經、感神經活動的增強。由于自主神經功能的失調、紊亂與心血管疾病的發生、發展、預后,乃至心臟性猝死之間存在有密切的聯系;HRV降低可以作為諸如急性心肌梗死、擴張型心肌病、高血壓病等疾病發生心臟性猝死的獨立預測因素。臨床常用的HRV分析方法主要包括時域分析及頻域分析兩種,由于頻域分析更容易受日常活動引起自主神經活性波動的影響,本研究僅分析時域分析的相關指標。
本研究結果顯示,焦慮抑郁組HRV各時域指標均較對照組明顯降低,提示伴焦慮抑郁情緒者存在著交感神經活動增強和(或)迷走神經活動減弱。臨床研究發現:與正常血壓者相比較,EH 患者 HRV 指標顯著下降,并隨著高血壓程度的加重、左心室舒張功能的減退乃至左心室的肥厚而進一步降低[21];焦慮、抑郁情緒均與HRV降低明顯相關,焦慮抑郁情緒共存可進一步降低HRV[22]。可見,HRV指標降低是EH病理生理學特點的反映,是焦慮抑郁情緒精神生理學的標志。在老年高血壓病患者中,隨著合并焦慮抑郁情緒程度的加重,HRV指標呈進行性下降[23]。說明伴焦慮抑郁情緒可進一步加重EH業已存在的交感神經過度活躍和或副交感神經調節的衰減。老年人HRV的下降尤為顯著,原因是:老年人的自主神經系統對心血管的調節作用出現生理性衰退,且隨著年齡的增加而日趨嚴重,則可表現出HRV相應地降低。
關于HRV與心血管事件的關系,Tsuji等[24]分別于1994年、1996年報道了Framingham心臟研究的結果發現,HRV指標的減低與老年人死亡明顯相關;國內學者在老年人群中的回顧性調查分析[25]發現,發生心血管事件者在猝死前半年內所做的24h動態心電圖中均顯示HRV各項指標與對照組相比較均顯著減低(P<0.05)。再次證明 HRV 指標的減低可獨立預測老年人心臟性猝死的風險。
綜上所述,焦慮抑郁情緒可增高無臨床并發癥老年原發性高血壓患者的動態血壓水平及非杓型血壓晝夜節律的發生率,并降低心率變異性,提示伴焦慮抑郁情緒的老年原發性高血壓患者具有增高的靶器官損害及心血管事件風險。應將焦慮抑郁情緒視為有一個可逆性危險因素,及時識別并有效干預具有重要的臨床意義。
[參考文獻]
[1] United Nations Department of Economic and Social Affairs.Population Ageing and Development 2012[M].New York:United Nations Development of Economic and Social Affairs,2013:1-2.
[2] 何柳,石文惠.人口老齡化對中國人群主要慢性非傳染性疾病死亡率的影響[J].中華疾病控制雜志,2016,20(2):121-124,133.
[3] 中華醫學會老年醫學分會,中國醫師協會高血壓專業委員會.老年人高血壓特點與臨床診治流程專家建議[J].中華老年醫學雜志,2014,33(7):689-701.
[4] Xiao J,Kong T,McWhinnie CM,et al.The Tripartite Model for Assessing Symptoms of Depression and Anxiety:Psychometric Properties of the Chinese Version of the Mood and Anxiety Symptoms Questionnaire in Patients With Essential Hypertension[J].JCardiovascNurs,2015,30(6):522-528.
[5] Tsartsalis D,Dragioti E,Kontoangelos K,et al.The impact of depression and cardiophobia on quality of life in patients with essential hypertension[J].Psychiatrik,2016,27(3):192-203.
[6] Teixeira RB,Marins JC,de Sá-Junior AR,et al.Psychological and Cognitive Profile of Hypertensive and Diabetic Patients[J].JNervMentDis,2015,203(10):781-785.
[7] Ho AK,Thorpe CT,Pandhi N,et al.Association of anxiety and depression with hypertension control:a US multidisciplinary group practice observational stud[J].J Hypertens,2015,33(11):2215-2222.
[8] 王登芹.焦慮抑郁狀態對老年高血壓患者動態血壓影響的研究[J].中華老年心腦血管病雜志,2014,16(7):723-725.
[9] 廖金敏,王希林,劉粹,等.社區人群高血壓共病焦慮抑郁障礙患病率和危險因素分析[J].中華醫學雜志,2017,94(1):62-66.
[10] 彭紅莉,唐秋萍,郝以輝,等.長沙市綜合醫院門診就診者焦慮和抑郁障礙的調查[J].中國臨床心理學雜志,2008,16(3):300-330.
[11] 曾國慶,劉忠鏜,高晶,等.綜合干預對高血壓合并焦慮抑郁患者血壓的影響[J].中華高血壓雜志,2015,23(9):880-882.
[12] Sunbul M,Sunbul EA,Kosker SD,et al.Depression and anxiety are associated with abnormal nocturnal blood pressure fall in hypertensive patients[J].ClinExpHypertens,2014,36(5):354-358.
[13] 唐燕,姚恩生,席燕,等.焦慮抑郁對高血壓患者的血壓及血管緊張素Ⅱ影響[J].農墾醫學,2017,39(6):205-207.
[14] 劉慧慧,張虹.焦慮抑郁情緒對高血壓患者血壓晨峰影響的研究進展 [J].中國現代醫生,2016,54(28):161-164.
[15] 季潤青,王友信.高血壓與焦慮抑郁共病的研究現狀 [J].中國當代醫藥,2017,24(21):14-16.
[16] Routledge FS,Mcfetridge-Durdle JA,Dean CR,et al.Night-time blood pressure patterns and target organ damage:a review[J].CanJCardiol,2007,23(2):132-138.
[17] Conen D,Bamberg F.Noninvasive 24-h ambulatory blood pressure and cardiovascular disease: a systematic review and meta-analysis[J].JHypertens,2008,26(7):1290-1299.
[18] Amodeo C,Guimaraes GG,Picotti JC,et al.Morning blood pressure surge is associated with death in hypertensive patients[J].Blood Press Monit,2014,19(4):199-202.
[19] 柯國秀,王國軍,錢俊楓,等.動態動脈硬化指數、非杓型血壓與急性缺血性腦卒中患者腦微出血的相關性研究 [J].卒中與神經疾病,2017,24(3): 200-203.
[20] 李建敏,李晨,壽松濤.24h動態血壓監測在原發性高血壓患者心血管危險分層評估中的價值[J].山東醫藥,2017,57(12):62-64.
[21] Wen-wei Y,Jie Y,Bo Chen,et al.Analysis of Heart Rate Variability in Masked Hypertension[J].Cel Bio Biophys,2014,70(1):201-204.
[22] Sgoifo A,Camevali L,Alfonso ML,et al.Autonomic dysfunction and heart rate variability in depression[J].Stress,2015,18(3):343-352.
[23] 萬穎,姚家祥,李蕓,等.高血壓病伴焦慮抑郁患者的心率變異性分析[J].實用全科醫學,2007,5(3):198-199.
[24] Tsuji H,Venditti FJ,Manders ES,et al.Reduced heart rate variability and mortality risk in an elderly cohort.The Framingham heart study[J].Circulation,1994,90(2):878-883.
[25] 廖虹.老年人心率變異性減低與心臟性猝死[J].中華老年心腦血管病雜志,2006,8(8):571.

