南寧市危重癥孕產婦轉運平臺建設效果評價
吳曉英
(廣西省南寧市婦幼保健院,廣西 南寧 530000)
南寧市危重癥孕產婦轉運平臺建設效果評價
吳曉英
(廣西省南寧市婦幼保健院,廣西 南寧 530000)
目的探討危重癥孕產婦轉運平臺在降低危重癥孕產婦死亡率中的作用與效果。方法回顧性收集南寧市6個產科急救中心和六縣一區共13個縣級產科急救中心2010至2014年的孕產婦活產數、高危數、死亡數等數據,就危重癥孕產婦轉運平臺建立運行后,對高危孕產婦救治及死亡情況進行研究分析。結果各年份的死亡孕產婦例數相比,差異無統計學意義(χ2=5.325,P=0.256)。2014年的高危孕產婦高于2010年、2011年、2012年、2013年(χ2值分別為122.056、433.176、43.802、33.479,均P<0.05);2014年危重孕產婦例數高于2010年、2011年、2012年(χ2值分別為11.727、16.524、24.672,均P<0.05);2014年危重孕產婦和高危之間比例高于2010年、2011年、2012年(χ2值分別為8.329、9.211、21.709,均P<0.05);但2014年死亡孕產婦與危重之間的比例要低于2010年、2011年、2012年、2013年(χ2值分別為10.887、11.581、4.053、4.034,均P<0.05)。2010—2014年各級醫院危重癥孕產婦構成比例基本相同,差異無統計學意義(均P>0.05)。一級醫院2014年危重孕產婦轉診率較2010年明顯升高,差異有統計學意義(χ2=4.352,P=0.037);二級醫院2014年危重孕產婦轉診率較2010年和2011年明顯升高,差異有統計學意義(χ2值分別為23.358、20.530,均P<0.05)。一級醫院轉診所花費的時間從2010年的84min下降至2014年約48min,各年份間危重孕產婦轉運平均時間比較,差異有統計學意義(F=22.578,P<0.05),且2014年轉診時間均明顯短于2010年、2011年、2012年、2013年(t值分別為7.945、6.946、4.443、2.873,均P<0.05)。二級醫院轉診所花費的時間從2010年的76min下降至2014年的約42min,各年份間危重孕產婦轉運平均時間比較,差異有統計學意義(F=130.734,P=0.000),且2014年轉診時間均明顯短于2010年、2011年、2012年、2013年(t值分別為19.626、16.460、9.357、6.595,均P<0.05)。2010—2014年南寧市孕產婦共死亡人數111例,直接原因導致的死亡人數為53例,占總死亡人數的47.75%;間接原因導致的死亡人數為58例,占總死亡人數的52.25%。統計學分析顯示,2013年直接產科原因致死的孕產婦所占死亡人數比例顯著低于2010年(χ2=3.978,P<0.05)。結論危重癥孕產婦三級轉診平臺的有效運行和不斷改進,是提高危重癥孕產婦救治成功率和降低孕產婦死亡率的有效保障。
危重癥孕產婦;搶救網絡;轉運平臺;有效性;死亡率
孕產婦死亡率和5歲以下兒童死亡率是衡量一個國家和地區衛生條件和經濟水平的重要指標。隨著社會經濟的發展和醫療衛生機構條件的不斷完善,以及孕育知識的深入普及,孕產婦死亡率已經大幅下降[1]。在中國,孕產婦死亡率從2000年的53.0/10萬下降至2010年的34.2/10萬,較上世紀90年代下降59%[2]。大量臨床觀察發現,危重孕產婦的發現、轉診及搶救的不及時是造成其死亡的重要原因[3]。為解決這一問題,2012年,南寧市衛生管理機構利用醫院管理信息系統,構建了全市危重孕產婦轉運平臺,在全市范圍內對危重孕產婦的救治模式和流程進行了有益的實踐和探索,以期有效降低孕產婦的死亡率。為了了解南寧市危重孕產婦轉運平臺在救治危重孕產婦中的作用與效果,本研究于2015年3至5月對南寧市6個產科急救中心和六縣一區共13個縣級產科急救中心的相關數據進行了收集和研究分析,具體報告如下。
1資料與方法
1.1資料來源
選擇南寧市6個產科急救中心(廣西醫科大學第一附屬醫院、廣西壯族自治區人民醫院、廣西壯族自治區婦幼保健院、南寧市第一人民醫院、南寧市第二人民醫院、南寧市婦幼保健院)及六縣一區(武鳴縣、賓陽縣、橫縣縣、上林縣、馬山縣、隆安縣、邕寧區)13個縣級產科急救中心,就2010—2014年各機構孕產婦活產數、高危數、死亡數等數據進行收集。
1.2方法
1.2.1危重癥孕產婦轉運原則及程序
1.2.1.1危重癥孕產婦轉運原則 各助產機構發現疑難危重孕產婦應堅持就地就近搶救,必要時請上級醫療專家參與會診搶救。確實因技術、設備無法實施有效搶救者,應及時組織轉診。轉診時應堅持“先會診,再轉診”的原則。經接診單位會診確認符合轉診指標,并在病情允許情況下方能轉診,轉診過程中應有了解病情的醫師護送,并及時追蹤隨訪病情轉歸。對病情危重不易轉診者,應立即請上級醫院電話會診、專家現場指導參與救治。各區(縣)疑難危重孕產婦的救治,原則上與相應的市衛生單位建立會診、轉診、指導等雙向協作關系。
1.2.1.2危重孕產婦三級轉診的運作 一級轉診機構:為社區街道醫療保健部門,篩查的高危孕產婦和危重癥孕產婦轉往縣(區)級醫院和市危重癥孕產婦的救治中心,并負責上報資料給縣(區)婦幼保健所。二級轉診機構:為縣(區)醫院的婦產科和縣(區)婦幼保健所,縣(區)醫院接受一級機構轉診的高危孕產婦,同時篩查危重癥孕產婦轉往市危重癥孕產婦的救治中心,縣(區)婦幼保健所負責對社區街道醫療保健部門和縣(區)醫院的檢查督導和協調轉運及資料收集上報工作。三級轉診機構:是市危重癥孕產婦的救治中心和市婦幼保健所,市危重癥孕產婦的救治中心負責轉運救治一級、二級機構的危重癥孕產婦,市婦幼保健所負責檢查督導和資料統計。
1.2.1.3危重癥孕產婦的判斷標準 判斷標準:①基于某種特殊的嚴重疾病的臨床標準如子癇、重度子癇前期、肺水腫等;②基于干預措施應用的標準如進入ICU治療、需要立即切除子宮、需要輸血等;③基于器官功能障礙或衰竭的標準如心功能不全、腎衰竭等,主治醫師有充分理由認為是危重的患者。
1.2.2數據收集
于2015年3至5月期間回顧性收集各產科急救中心2010—2014年各級醫院分娩例數,危重、高危孕產婦發生例數及死亡病例數,死亡原因及孕產婦轉運情況,并進行分析研究。
1.3統計學方法
使用SPSS 20.0統計軟件進行數據分析,計數資料組間比較采用χ2檢驗,計量資料用均數±標準差表示,兩組間比較采用t檢驗,多組間比較采用方差分析,以P<0.05為差異有統計學意義。
2結果
2.1各年度高危孕產婦及死亡情況
各年份的死亡孕產婦例數相比,差異無統計學意義(P>0.05)。2014年的高危孕產婦高于2010年、2011年、2012年、2013年(χ2值分別為122.056、433.176、43.802、33.479,均P<0.05));2014年危重孕產婦例數高于2010年、2011年、2012年(χ2值分別為11.727、16.524、24.672,均P<0.05);2014年危重孕產婦占高危孕產婦比例高于2010年、2011年、2012年(χ2值分別為8.329、9.211、21.709,均P<0.05),但2014年死亡孕產婦占危重孕產婦比例要低于2010年、2011年、2012年、2013年(χ2值分別為10.887、11.581、4.053、4.034,均P<0.05),見表1。
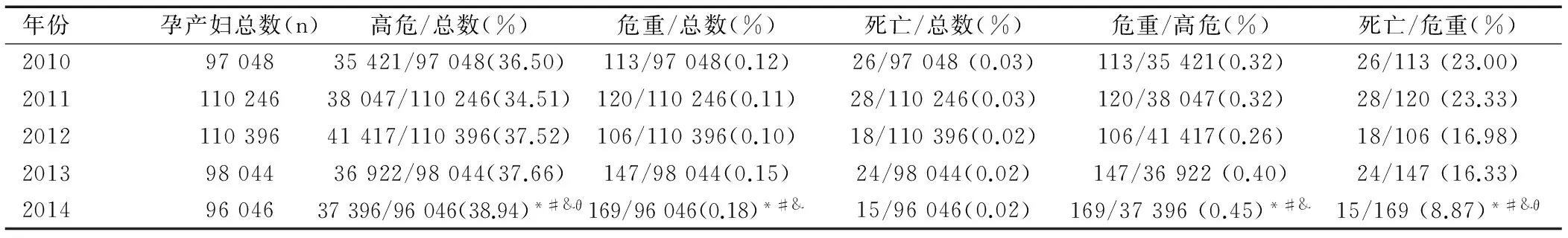
表1 南寧市2010—2014年高危、危重癥孕產婦及孕產婦死亡情況[n/N(%)]
注:與2010年相比,*P<0.05;與2011年相比,#P<0.05;與2012年相比,&P<0.05,與2013年相比,θP<0.05。
2.2各級醫院危重孕產婦轉診情況
2010—2014年各級醫院危重癥孕產婦構成基本相同,差異無統計學意義(均P>0.05),見表2。一級醫院2014年危重孕產婦轉診率較2010年明顯升高,差異有統計學意義(χ2=4.352,P=0.037),一級醫院轉診所花費的時間從2010年的84min下降至2014年約48min,各年份間危重孕產婦轉運平均時間比較,差異有統計學意義(F=22.578,P=0.000),且2014年轉診時間均明顯短于2010年、2011年、2012年、2013年(t值分別為7.945、6.946、4.443、2.873,均P<0.05),見表3。二級醫院2014年危重孕產婦轉診率較2010年和2011年明顯升高,差異有統計學意義(χ2值分別為23.358、20.530,均P<0.05),二級醫院轉診所花費的時間從2010年的76min下降至2014年的約42min,各年份間危重孕產婦轉運平均時間比較,差異有統計學意義(F=130.734,P=0.000),且2014年轉診時間均明顯短于2010年、2011年、2012年、2013年(t值分別為19.626、16.460、9.357、6.595,均P<0.05),見表4。
表2 2010—2014年各級醫院危重孕產婦構成比[n(%)]
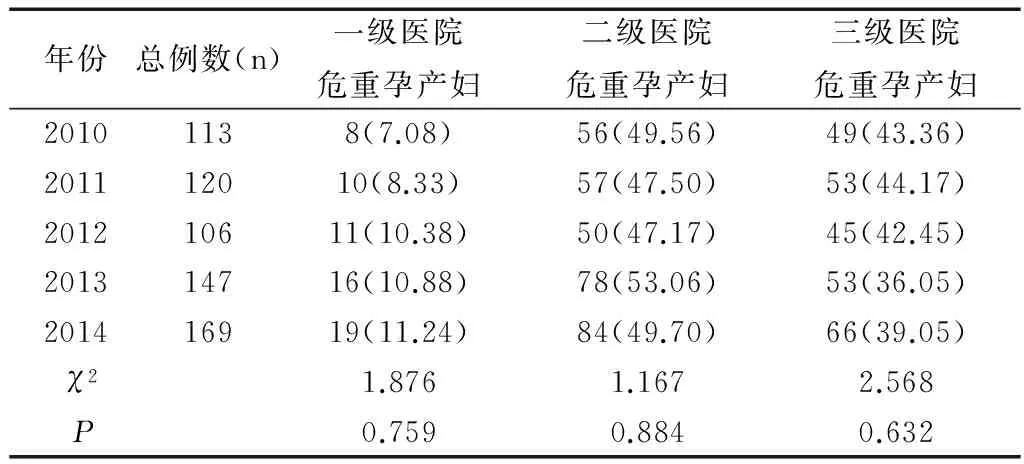
Table 2 Proportion of critical pregnant women in hospitals at all levels from 2010 to 2014[n(%)]
2.3孕產婦死因分析
南寧市2010—2014年孕產婦共死亡人數111例,由于羊水栓塞、子宮收縮乏力、妊娠期高血壓疾病等直接原因導致的死亡人數為53例,占總死亡人數的47.75%;其中2010年16例、2011年15例、2012年8例、2013年8例、2014年6例。妊娠合并先天性心臟病、重癥肺炎、猝死等間接原因導致的死亡人數為58例,占總死亡人數的52.25%;各年限分別為10例、13例、10例、16例、9例。統計學分析顯示,2013年直接產科原因致死的孕產婦所占死亡人數比例顯著低于2010年(χ2=3.978,P=0.046),見表5。


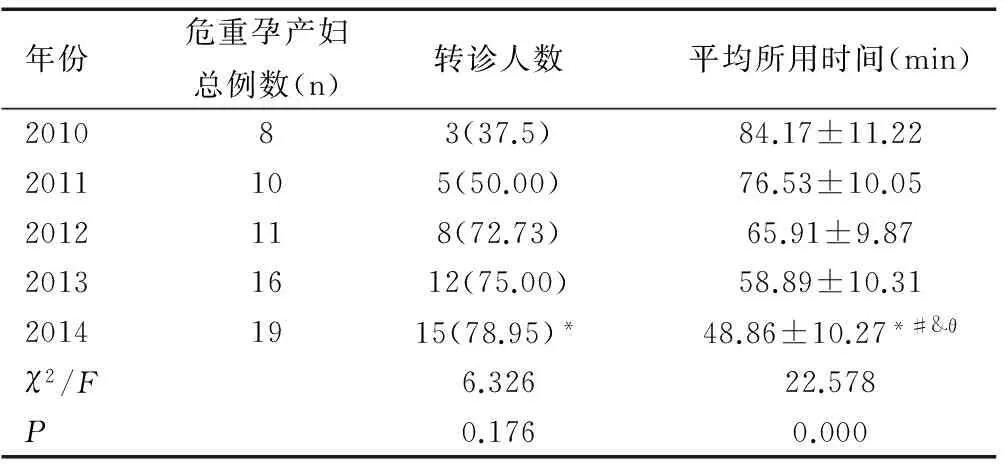
年份危重孕產婦總例數(n)轉診人數平均所用時間(min)201083(37.5)84.17±11.222011105(50.00)76.53±10.052012118(72.73)65.91±9.8720131612(75.00)58.89±10.3120141915(78.95)*48.86±10.27*#&θχ2/F6.32622.578P0.1760.000
注:與2010年相比,*P<0.05;與2011年相比,#P<0.05;與2012年相比,&P<0.05;與2013年相比,θP<0.05。

用時Table 4 Number of referral (rate) and average time spent in transferring in grade two hospital from 2010 to 2014[n(%),±S]
注:與2010年相比,*P<0.05;與2011年相比,#P<0.05;與2012年相比,&P<0.05;與2013年相比,θP<0.05。
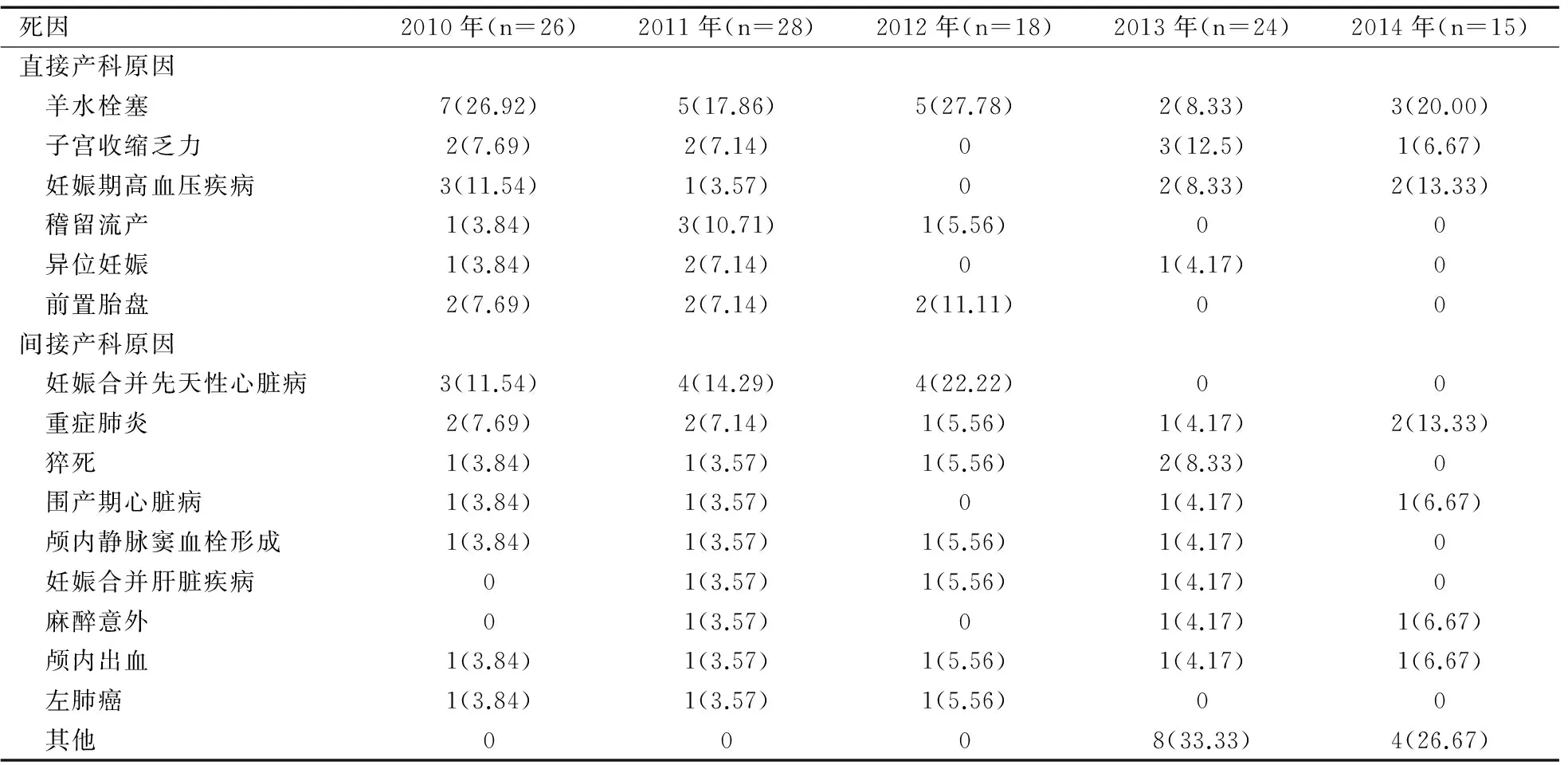
表5 南寧市孕產婦死因分析[n(%)]
3討論
3.1南寧市危重癥孕產婦轉運平臺建設效果顯著
我國作為世界上人口最多的發展中國家,2014年孕產婦死亡率為21.7/10萬[4]。南寧市危重孕產婦轉運平臺在南寧市政府為民辦實事項目的資助下,在市衛生局的總體管理和指揮下,依托南寧市6個產科急救中心的學科優勢及南寧市六縣一區13個縣級產科急救中心的技術支持和三級婦幼保健基礎網絡,建立覆蓋全市的危重孕產婦救治網絡,使南寧市高危孕產婦的救治水平得到提高,對孕產婦死亡率的降低起到主要作用。2012年、2014年南寧市孕產婦死亡率低于2014年我國孕產婦死亡率21.7/10萬,孕產婦管理率上升。從上述調查看出隨著南寧市孕產婦人數的逐年增加,高危孕產婦與危重癥孕產婦發生率也在逐年增加,然而孕產婦死亡率從2010年的26.8/10萬下降到2014年的15.6/10萬。死亡孕產婦與危重孕產婦之比從2010年的23.00%下降到2014年的8.87%。各年份的死亡孕產婦例數相比,差異不存在統計學意義(P>0.05)。2014年的高危孕產婦例數高于2013年、2012年、2010年、2011年(P<0.05);2014年危重孕產婦例數高于2012年、2010年、2011年(P<0.05);2014年危重孕產婦和高危之間比例高于2012年、2010年、2011年(P<0.05);但2014年死亡孕產婦與危重之間的比例要低于2013年、2012年、2010年、2011年(P<0.05)。提示危重孕產婦轉運平臺的建設和運行可能有助于盡早發現孕產婦病情,并及時轉運至上級醫院,具有重要意義。同時,一級醫院轉診所花費的時間從2010年的84min下降至2014年的約48min,各年份間危重孕產婦轉運平均時間比較,差異有統計學意義(P<0.05)。二級醫院轉診所花費的時間從2010年的76min下降至2014年的約42min,各年份間危重孕產婦轉運平均時間比較,差異有統計學意義(P<0.05)。提示轉運平臺的建立促進了快速轉運危重孕產婦,可能對于保障孕產婦性命安全具有一定作用。
3.2南寧市危重癥孕產婦死因分析
本研究顯示,羊水栓塞是導致孕產婦死亡的首位死因,直接影響死亡率的高低[5]。羊水栓塞作為導致孕婦死亡的主要原因之一,主要是由于宮縮過強或縮宮素應用不當、胎盤早期剝離、前置胎盤、子宮破裂或手術產引起[6]。羊水栓塞常常發病急、病情發展迅速,危險性高。對羊水栓塞患者及時救治,并運用孕產婦轉運平臺快速向上級醫院轉運成為挽救產婦生命的關鍵。子宮收縮乏力尤其是子宮胎盤附著處收縮乏力是產后出血的重要原因,嚴重威脅孕產婦生命健康[7]。常見的導致子宮收縮乏力的主要原因主要包括產婦精神緊張、產婦體質虛弱、子宮過度膨隆、子宮肌纖維損傷等。妊娠期高血壓疾病導致的孕產婦死亡人數為直接產科原因的第三位。肥胖、高血壓遺傳史、年齡大于35歲等是其主要危險因素。妊娠期高血壓疾病會引起孕產婦全身小動脈痙攣,進一步影響腦、肝、腎等重要臟器功能并會導致多種嚴重并發癥。規范孕產婦管理,積極對高危因素進行篩選,預防并發癥的發生,及時進行轉運是提高孕產婦生存幾率、減輕疾病傷害和降低疾病負擔的重要方法[8]。通過對危重癥孕產婦死因分析顯示,2010年直接產科原因致死的孕產婦例數顯著高于2013年(P<0.05)。提示建立危重癥孕產婦轉運平臺可能有助于降低直接產科因素致死的孕產婦例數。但本研究中其他年份危重癥孕產婦死因比較無統計學意義,可能與死亡例數偏少有關,可在今后隨機選取樣本進一步研究和分析,以探究危重癥孕產婦轉運平臺對死亡率的影響。
3.3結論
危重癥孕產婦三級轉診平臺的有效運行和不斷改進,對于有效提高危重癥孕產婦的救治成功率具有良好作用,有助于降低孕產婦總體死亡率。
[1]張劍影,酈珍芳.預見性護理在急診高危孕產婦院內轉運中的應用[J].現代醫藥衛生,2016,32(22):3519-3520.
[2]徐春景,李君琴,吳淑芳.產科急危重孕產婦院內轉運中的護理風險分析與對策[J].護理與康復,2014,13(9):872-874.
[3]黃華僑.急危重癥孕產婦院前急救系統化管理效果研究[J].山西醫藥雜志,2016,45(22):2694-2696.
[4]Scrutton M, Gardner I.Maternal critical care in the United Kingdom: developing the service[J].Int J Obstet Anesth,2012,21(4):291-293.
[5]Solberg ?, Gr?nning Dale M T, Holmstr?m H,etal.Trajectories of maternal mental health: a prospective study of mothers of infants with congenital heart defects from pregnancy to 36 months postpartum[J].J Pediatr Psychol,2012,37(6):687-696.
[6]周霓,勞誠毅.南寧市2008至2012年孕產婦死亡分析[J].中國婦幼健康研究,2015,26(3):432-434.
[7]Patel A B,Prakash A A,Raynes-Greenow C,etal.Description of inter-institutional referrals after admission for labor and delivery: a prospective population based cohort study in rural Maharashtra, India[J].BMC Health Serv Res,2017,17(1):360.
[8]Abu-Raya B,Smolen K K,Willems F,etal.Transfer of maternal antimicrobial immunity to HIV-exposed uninfected newborns[J].Front Immunol,2016,7:338.
[專業責任編輯:于學文]
Effect assessment of construction of transfer platform for critical pregnant women in Nanning
WU Xiao-ying
(NanningMaternalandChildHealthCareHospital,GuangxiNanning530000,China)
ObjectiveTo explore the function and effect of critical pregnant women’s transport platform in reducing mortality of critical pregnant women.MethodsData including number of live birth, high-risk pregnant women, and maternal deaths was collected in 6 obstetric emergency centers in Nanning city and 13 county-level obstetric emergency centers in six counties and one district from 2010 to 2014. Treatment and mortality of high-risk pregnant women after establishment and operation of critical pregnant women’s transfer flatform was analyzed.ResultsThere was no statistical difference in number of maternal deaths in each year (χ2=5.325,P=0.256). Number of high-risk pregnant women in 2014 was higher than that in 2010, 2011, 2012 and 2013 (χ2value was 122.056, 433.176, 43.802 and 33.479, respectively, allP<0.05). Number of critical pregnant women in 2014 was higher than that in 2010, 2011 and 2012 (χ2value was 11.727, 16.524 and 24.672, respectively, allP<0.05). Ratio between numbers of critically ill and high-risk pregnant women in 2014 was higher than that in 2010, 2011 and 2012 (χ2value was 8.329, 9.211 and 21.709, respectively, allP<0.05), but radio between numbers of mothers died and critically ill in 2014 was lower than that in 2010, 2011, 2012 and 2013 (χ2value was 10.887, 11.581, 4.053 and 4.034, respectively, allP<0.05). Proportion of critical pregnant women in different grade hospitals from 2010 to 2014 was similar, and difference had no statistical significance (allP>0.05). Referral rate of critical pregnant women in grade one hospitals in 2014 was higher than that in 2010, and difference was statistically significant (χ2=4.352,P=0.037). Referral rate of critical pregnant women in grade two hospitals in 2014 was higher than that in 2010 and 2011, and differences were statisitcally significant (χ2value was 23.358 and 20.530, respectively, bothP<0.05). Time spent in transferring in grade one hospitals reduced from 84min in 2010 to 48min in 2014. Difference in average time spent in transferring of critical pregnant women in various years was statistically significant (F=22.578,P<0.05), and time spent in transferring in 2014 was obviously shorter than that in 2010, 2011, 2012 and 2013 (tvalue was 7.945, 6.946, 4.443 and 2.873, respectively, allP<0.05). Time spent in transferring in grade two hospitals decreased from 76min in 2010 to about 42min in 2014. There was significant difference in average time spent in critical pregnant woman transfer in different years (F=130.734,P=0.000). Time spent in transferring in 2014 was significantly shorter than that in 2010, 2011, 2012 and 2013 (tvalue was 19.626, 16.460, 9.357 and 6.595, respectively, allP<0.05). Total number of maternal deaths in Nanning from 2010 to 2014 was 111. Number of mothers died of immediate causes was 53, accounting for 47.75% in total deaths. Number of deaths caused by indirect causes was 58, accounting for 52.25% of total death. Statistical analysis showed that proportion of mothers died from direct obstetrical cause in 2013 was greatly lower than that in 2010 (χ2=3.978,P<0.05).ConclusionEffective operation and continuous improvement of three level transfer platform for critical pregnant women is an guarantee for improving success rate of treatment and reducing mortality of pregnant women.
critical pregnant women; emergency aid network; transfer platform; validity; mortality
2016-01-21
南寧市科學與技術開發計劃資助項目(20123110)
吳曉英(1963—),女,副主任醫師,主要從事婦女健康和保健工作。
10.3969/j.issn.1673-5293.2017.09.006
R172
A
1673-5293(2017)09-1053-04

