宮腔鏡治療剖宮產術后子宮切口憩室的臨床效果
詹安娜+文曉琰+邱瑜
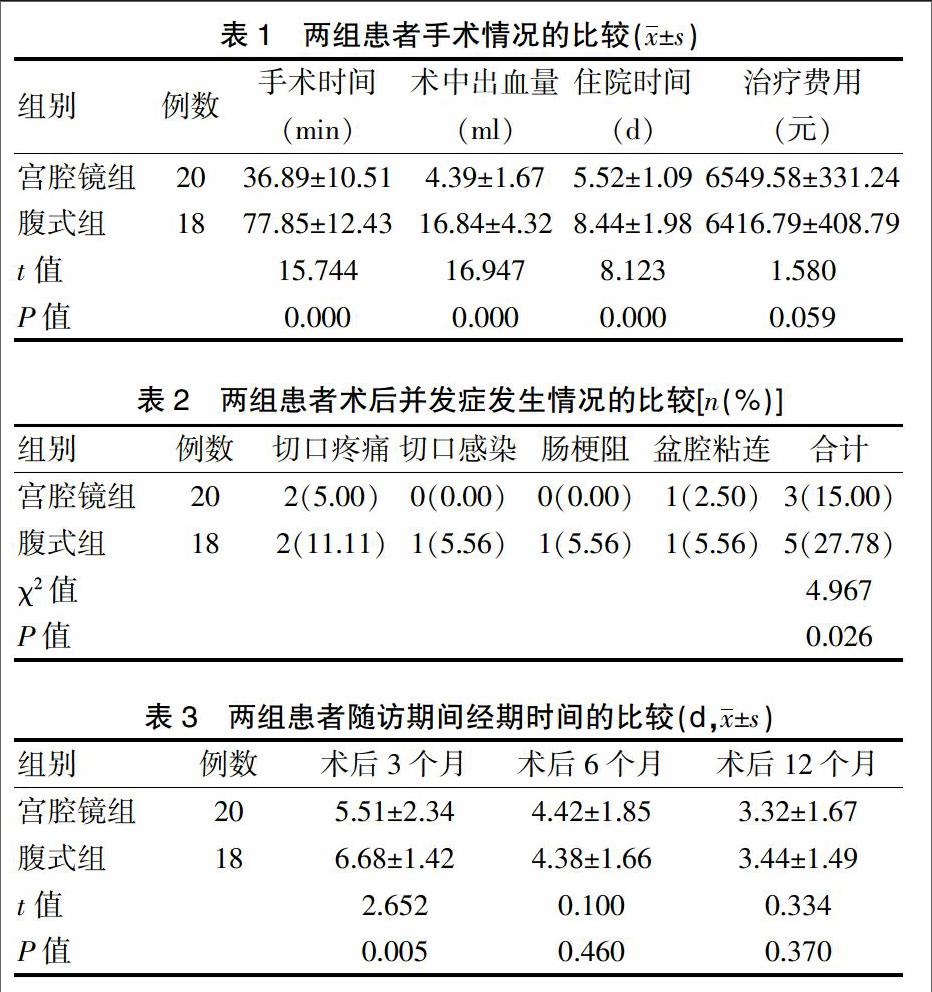
[摘要]目的 探討宮腔鏡與腹式手術治療剖宮產術后子宮切口憩室的效果差異。方法 選擇我院2013年1月~2015年8月收治的子宮切口憩室患者38例,根據患者的要求將其分為宮腔鏡組20例和腹式組18例。比較兩組患者手術情況、術后并發癥情況以及術后3、6、12個月的經期時間。結果 宮腔鏡組手術時間、住院時間均顯著短于腹式組,術中出血量少于腹式組,差異有統計學意義(P<0.01);兩組治療費用比較差異無統計學意義(P>0.05);宮腔鏡組術后并發癥發生率(15.00%)低于腹式組(27.78%),差異有統計學意義(P<0.05);術后3個月,宮腔鏡組經期時間[(5.51±2.34)d]短于腹式組[(6.68±1.42)d],差異有統計學意義(P<0.01),而術后6個月和術后1年,兩組患者經期時間比較,差異無統計學意義(P>0.05)。結論 宮腔鏡手術治療子宮切口憩室在患者術中、術后恢復以及并發癥方面均優于腹式手術,值得在臨床上推廣。
[關鍵詞]子宮切口憩室;宮腔鏡;腹式手術;并發癥
[中圖分類號] R719 [文獻標識碼] A [文章編號] 1674-4721(2017)03(a)-0118-03
[Abstract]Objective To explore the difference of hysteroscopy and abdominal surgery in the treatment of uterine incision diverticulum after cesarean section and the clinical effect of hysteroscopy.Methods 38 patients with uterine incisional diverticulum treated in our hospital from January 2013 to August 2015 were selected and divided into hysteroscopy group (n=20) and abdominal surgery group (n=18) according to the patients′ requirements.The operation data,postoperative complications,and menstrual period in 3,6,12 months after surgery in the two groups were compared.Results The time of operation and hospitalization in the hysteroscope group were shorter than those in the abdominal surgery group,the intraoperative amount of bleeding in the hysteroscopy surgery group was less than that in the abdominal surgery group,and the differences were statistically significant (P<0.01).There was no significant difference in hospitalization expenses between two groups (P>0.05).The incidence of postoperative complications of patients in the hysteroscopy group (15.00%) was lower than that in the abdominal surgery group (27.78%),and the difference was statistically significant (P<0.05).The menstrual period in the hysteroscope groupin 3 months after surgery[(5.51±2.34) d] was shorter than that in the abdominal surgery group [(6.68±1.42) d] and the difference was statistically significant (P<0.01),but there was no significant difference between the menstrual period in two groups in 6,12 months after surgery (P>0.05). Conclusion In the treatment of uterine incisional diverticulum,hysteroscopy is better than the abdominal surgery with regard to intra and postoperative recovery as well as occurrence of complications,which is worthy of clinical promotion.
[Key words]Uterine incision diverticulum;Hysteroscope;Abdominal surgery;Complications
隨著國家二孩政策的實施,妊娠并發癥逐漸增多,如妊娠合并子宮瘢痕等,導致剖宮產人數增多,子宮切口憩室患者隨之增多[1]。有報道顯示,剖宮產子宮切口憩室發生率達到89%[2]。患者主要表現為術后月經恢復,但出現不明原因的經期延長、經量增多、淋漓不盡以及痛經等,多數是由于剖宮產切口位置解剖結構異常發生憩室,嚴重者出現憩室妊娠,憩室的破裂以及大出血對患者的生命造成嚴重威脅[3-4]。目前治療切口憩室的方法有宮腹腔鏡聯合手術、陰式子宮切口憩室修補術、腹式子宮切口憩室修補術等,但是具有手術費用高、住院時間長、技術難度大、副損傷多等不足[5],因此對于該疾病尚無統一的治療方法,而通過查閱文獻,關于宮腔鏡治療方面的研究尚少,因此本研究重點分析宮腔鏡與腹式手術的療效差異,探討宮腔鏡技術的應用效果,現報道如下。
1資料與方法
1.1一般資料
選取2013年1月~2015年8月我院收治的子宮切口憩室患者38例,經過診斷刮宮排除血液系統疾病以及子宮內膜異常。根據患者的要求將其分為宮腔鏡組20例和腹式組18例,宮腔鏡組患者年齡25~41歲,平均(34.90±6.71)歲;孕次1~4次;產次0~3次;病程1~5年,平均(2.88±0.74)年。腹式組年齡25~44歲,平均(35.89±7.71)歲;孕次1~3次;產次0~4次;病程1~5年,平均(2.97±0.68)年。納入標準:①年齡25~45歲;②確診為宮腔鏡子宮切口憩室,且已具備手術治療的指征;③已婚婦女,有生育計劃,有保留子宮的需求。排除標準:①妊娠以及哺乳期婦女;②有精神障礙患者;③有嚴重心、肝、腎疾病,存在凝血功能障礙;④子宮內膜存在異常,存在血液系統疾病;⑤不能配合治療,沒有簽署知情同意書。兩組患者一般資料比較,差異無統計學意義(P>0.05),具有可比性。本研究經我院醫學倫理委員會批準,所有患者均知情同意。
1.2方法
所有患者均在月經干凈后3~7 d進行手術,采取全身麻醉方式。宮腔鏡組:患者取膀胱截石位,常規進行無菌處理后鋪巾,首先通過宮腔鏡對宮頸和宮內情況進行檢查,擴宮9 mm,置入外徑為8 mm的宮腔電切鏡,使用環狀電極將切口下緣組織切除,消除活瓣,直至經血可以順暢流出。然后使用球形電極將切口內膜組織電凝去除,目的是去除切口內膜與宮腔內膜的不同步發育造成的異常出血,對創面出血較明顯的位置進行電凝止血,確認創面無明顯出血后退出宮腔電切鏡,手術結束。腹式組:導尿將膀胱排空,常規無菌處理,經超聲定位憩室位置,選擇合適切口位置,逐層分離,找到瘢痕組織,通過影像學確認的憩室位置,切開,嵌夾組織,將瘢痕組織切除,清除陳舊性出血,縫合子宮切口,檢查創面無出血逐層縫合切口。
1.3觀察指標
記錄兩組患者手術情況,包括手術時間、術中出血量、住院時間以及費用情況。住院期間記錄兩組患者術后并發癥發生情況,本研究隨訪時間1年,分別在術后3、6、12個月記錄兩組患者經期時間。
1.4統計學方法
采用統計學軟件SPSS 20.0對進行數據處理,計數資料用率表示,組間比較采用χ2檢驗;計量資料采用均數±標準差(x±s)表示,組間比較采用t檢驗,以P<0.05為差異有統計學意義。
2結果
2.1兩組患者手術情況的比較
宮腔鏡組患者手術時間、住院時間均短于腹式組,術中出血量少于腹式組,差異有統計學意義(P<0.01),兩組治療費用比較,差異無統計學意義(P>0.05)(表1)。
2.2兩組患者術后并發癥情況的比較
宮腔鏡組患者的術后并發癥發生率低于腹式組,差異有統計學意義(P<0.05)(表2)。
2.3兩組患者隨訪期間經期時間的比較
術后3個月,宮腔鏡組和腹式組經期時間分別為(5.51±2.34)d和(6.68±1.42)d,組間差異有統計學意義(P<0.01),而兩組患者術后6、12個月的經期時間比較,差異無統計學意義(P>0.05)(表3)。
3討論
剖宮產術后子宮切口憩室指的是剖宮產術后患者的切口愈合發生缺陷,在剖宮產切口部位和宮腔之間出現相互通連的凹陷,是剖宮產術后的并發癥之一[6]。關于該病的治療,尚沒有統一的手術方法,所以選擇一個安全有效的方法是臨床工作的重點問題[7-8]。筆者根據多年臨床工作經驗,對宮腔鏡手術和腹式手術進行比較,對兩組手術情況、術后并發癥以及隨訪期間經期變化情況進行比較。腹式手術在臨床上雖應用較多,但是由于造成的創傷較大,術中出血量多,患者術后恢復慢,容易發生切口疼痛和感染等并發癥[9-10]。近年來腔鏡技術不斷發展成熟,宮腔鏡技術在臨床上逐漸被廣泛引用,具有切口小、術中出血量少、患者術后恢復快,并發癥少的優點[11-12]。宮腔鏡手術過程中,對具有分泌功能的內膜組織和憩室底部的血管結構進行電灼處理,將憩室口位置處影響積液流出的組織切除,從而達到重塑憩室周圍結構的效果,減少內分泌物質的形成,改善經血和憩室內物質的流出,改善患者的癥狀[13-14]。本研究結果顯示,宮腔鏡組手術時間、術中出血量、住院時間均顯著低于腹式組,術后并發癥發生率低于腹式組;宮腔鏡組術后3個月經期時間短于腹式組。由結果可見,宮腔鏡技術優于腹式手術,且治療費用與腹式手術無顯著差異,未增加患者治療費用。牛剛[15]使用宮腔鏡定位,治療憩室,一方面保留患者生育功能,另一方面根治疾病,避免二次開腹治療,患者術后恢復良好。何瀏銘[16]使用宮腔鏡和B超聯合治療20例剖宮產切口憩室患者,對明確憩室的位置具有明顯的優勢,肯定了宮腔鏡治療的可行性及安全性,本研究結果與其類似。但是在實際治療過程中,宮腔鏡也存在一定不足,如術中出現較多出血情況、止血處理難度較大、單純電凝效果不理想等,所以在術前可適當使用垂體后葉素減少出血。另外,宮腔鏡技術對操作者能力要求較高,若術中發現周圍組織粘連較為嚴重則需要轉為腹式手術。
綜上所述,宮腔鏡治療子宮切口憩室具有顯著的效果,具有較高的安全性和可行性,適合在臨床上推廣使用。
[參考文獻]
[1]屈靜嵐,王春真,唐煥新.經陰道手術聯合人工周期藥物治療剖宮產子宮切口憩室的臨床觀察[J].中國煤炭工業醫學雜志,2015,18(12):1967-1970.
[2]陳慧軍,吳一萍,吳秀英.陰道超聲聯合宮腔鏡對剖宮產術后子宮切口憩室的診斷價值[J].中華全科醫學,2015, 13(7):1132-1133.
[3]劉靜,張蔚,何小艷,等.剖宮產術后子宮切口憩室經陰修補術23例臨床分析[J].現代婦產科進展,2016,25(8):575-577.
[4]曲莉,劉秀梅,王秀艷,等.宮腔鏡聯合腹腔鏡修補術與陰式修補術治療子宮剖宮產切口憩室療效及預后比較[J].新鄉醫學院學報,2015,32(10):940-942.
[5]廖一名,李翠蘭.剖宮產術后子宮切口憩室的診療進展[J].中國臨床醫生雜志,2016,44(1):19-22.
[6]吳穗軍.子宮異常出血480例的臨床診治分析[J].中國當代醫藥,2013,20(13):174-175.
[7]趙倩,李哲,秦玲,等.3種手術方式治療子宮切口憩室的療效分析[J].實用婦產科雜志,2016,32(4):286-288.
[8]李連芳.剖宮產術后子宮切口血腫15例分析[J].中國當代醫藥,2011,18(5):181.
[9]蘇冠男,王武亮,袁博,等.子宮切口瘢痕憩室形成的相關因素研究[J].中國全科醫學,2015,18(4):421-424.
[10]余川蓉,樓江燕.剖宮產切口憩室的診治現狀[J].醫學綜述,2015,21(5):833-836.
[11]溫媛,何玉萍.剖宮產術后子宮瘢痕憩室經陰道手術治療臨床分析簡[J].解放軍預防醫學雜志,2016,10(S1):66-67.
[12]張培,王欣.剖宮產術后子宮瘢痕憩室的診治[J].江蘇醫藥,2015,41(4):447-449.
[13]張世妹,周丹,彭萍.剖宮產子宮瘢痕憩室診斷和治療進展[J].中國實用婦科與產科雜志,2015,31(2):174-176.
[14]陳麗梅,隋龍.剖宮產切口憩室及其相關臨床問題[J].國際婦產科學雜志,2015,42(3):335-338.
[15]牛剛.剖宮產子宮瘢痕憩室經陰道切除34例臨床分析[J].中國實用婦科與產科雜志,2012,28(3):209-211.
[16]何瀏銘.剖宮產切口憩室診治中宮腔鏡聯合B超的應用分析[J].中外醫療,2013,22(2):182-183.
(收稿日期:2016-12-30 本文編輯:任 念)

