宮頸腺癌早期手術治療及預后分析
彭 聰,張小霞
成都醫學院第一附屬醫院 婦產科(成都 610500)
宮頸腺癌早期手術治療及預后分析
彭聰,張小霞
成都醫學院第一附屬醫院 婦產科(成都610500)
【摘要】目的探討宮頸腺癌早期手術治療、預后及影響因素。方法以成都某三甲醫院2009年1月至2015年1月收治的58例宮頸腺癌患者為研究對象,回顧分析所有患者臨床及病理資料。結果患者5年生存率為74.14%,Ⅰ期患者生存率為87.50%,Ⅱ期患者為57.69%。Log-Rank分析顯示,影響宮頸腺癌5年生存率的獨立因素包括臨床分期、腫瘤直徑、盆腔淋巴結轉移和組織學類型。結論宮頸腺癌預后的主要影響因素為臨床分期、腫瘤直徑、盆腔淋巴結轉移和組織學類型,手術切除治療對早期宮頸腺癌患者,特別是Ⅰ期患者治療效果顯著。
【關鍵詞】宮頸腺癌;早期;手術治療;預后
子宮頸癌是威脅婦女健康和生命的3大惡性腫瘤之一,主要包括宮頸鱗癌和宮頸腺癌。在過去幾十年,宮頸鱗癌的發生率顯著降低,而以往較少見的宮頸腺癌近年來發病率卻逐步呈現上升趨勢,在子宮頸癌中所占比例越來越大[1]。有研究[2-3]發現,子宮腺癌在年輕女性中發病率逐步增加。宮頸腺癌的確診方法增多是發病率增加的重要原因。宮頸腺癌和宮頸鱗癌在生物學反應和治療反應兩方面的差異較大,且宮頸腺癌臨床治療及預防資料欠缺,導致了其5年生存率較低。本研究對58例早期宮頸腺癌患者的治療及預后進行分析,以期為宮頸腺癌早期手術治療提供更多臨床依據,提高早期宮頸腺癌的治療效果。
1資料與方法
1.1臨床資料
選取成都某三甲醫院2009年1月至2015年1月收治的宮頸腺癌患者為研究對象。研究樣本納入標準包括影像學診斷和病理診斷均確診為浸潤性宮頸癌,且臨床診斷、治療及隨訪資料完整;排除有其他惡性腫瘤病史患者。共納入58例患者,年齡27~69歲,平均年齡45.8歲;產次1~7次,平均產次2.3次。
58例患者的基本臨床資料見表1,其中臨床分期按照2009年FIGO標準進行,病理分型按照2003年WHO標準進行。

表1 58例患者基本臨床資料
1.2治療方法
50例患者行完全子宮切除、盆腔淋巴結清掃及單/雙側附件切除術,另8例患者因嚴重合并癥、盆腔粘連和肥胖等因素未行淋巴結清掃術。術后病理提示有手術切緣陽性、淋巴結轉移、宮旁組織浸潤、深間質浸潤和脈管內瘤栓的患者,對其進行術后輔助治療,其中2例患者實施TP(紫杉醇60 mg/m2+順鉑60 mg/m2)化療方案,療程1~3個。
1.3隨訪
從患者手術出院開始隨訪,以因宮頸腺癌死亡為結局事件,研究截止時間為2015年12月。以術后5 年生存率作為預后評價指標。
1.4統計學方法
使用SPSS 19.0統計學軟件對資料進行統計分析。使用Kaplall-Meier法進行生存分析,組間生存率比較采用Log-Rank檢驗。檢驗水準α設定為0.05。
2結果
2.1宮頸腺癌5年生存率
所有研究對象5年生存率為74.14%。在5年的隨訪期內,共有15例患者死亡,死亡患者平均生存時間為30.13個月(6~53個月)。Ⅰ期患者生存率為87.50%,Ⅱ期患者生存率為57.69%。58例中有17例宮頸腺癌患者發生復發轉移,復發轉移率為29.31%,中位復發時間為19個月,平均復發時間為29個月。復發患者中15例死亡。13例患者在術后3年內復發,復發部位以局部復發和盆腔轉移多見,遠處轉移部位主要為肺、腹腔、骨和腹股溝。
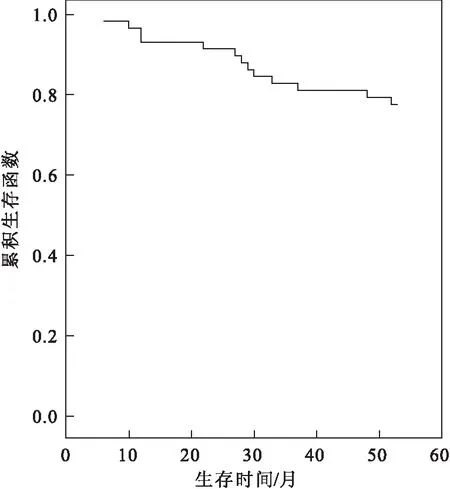
圖158例早期宮頸腺癌患者生存曲線
2.2影響宮頸腺癌早期手術治療的因素
經Log-Rank檢驗,臨床分期、腫瘤直徑、盆腔淋巴結轉移和組織學類型與宮頸腺癌5年生存率情況相關,差異具有統計學意義(P<0.05)(表2)。
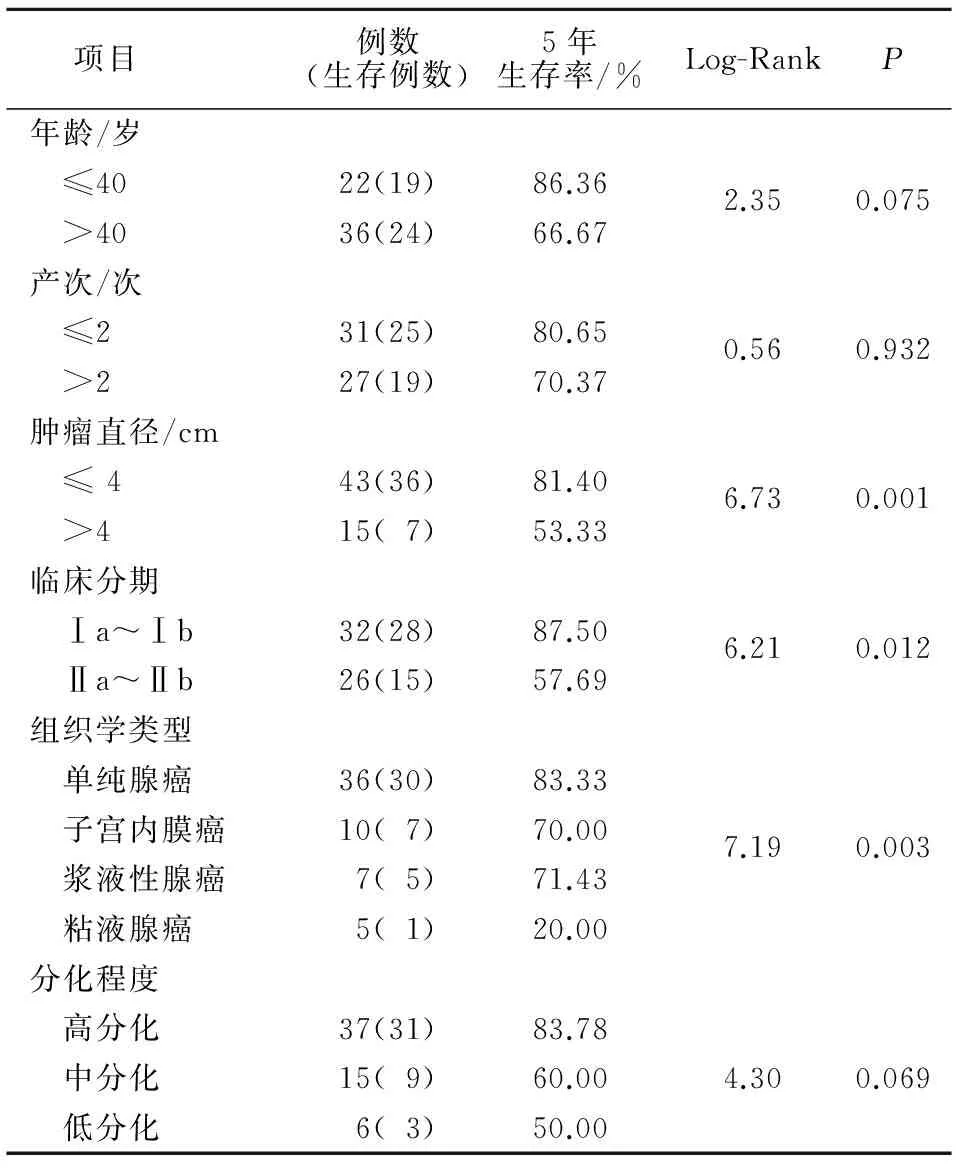
表2 早期宮頸腺癌不同臨床特征與預后單因素分析
續表
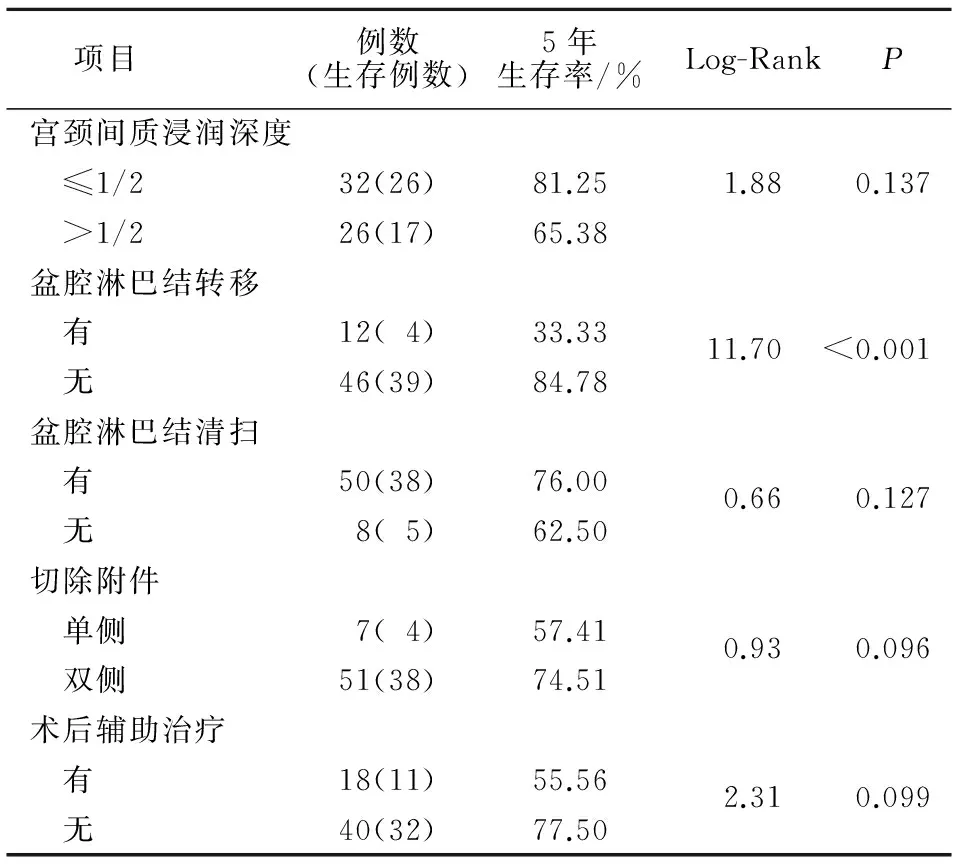
項目 例數(生存例數)5年生存率/%Log-RankP宮頸間質浸潤深度 ≤1/232(26)81.251.880.137 >1/226(17)65.38盆腔淋巴結轉移 有12(4)33.3311.70<0.001 無46(39)84.78盆腔淋巴結清掃 有50(38)76.000.660.127 無8(5)62.50切除附件 單側7(4)57.410.930.096 雙側51(38)74.51術后輔助治療 有18(11)55.562.310.099 無40(32)77.50
3討論
3.1宮頸腺癌發病率增高
相關研究[4]顯示,宮頸腺癌發病率逐年上升,在宮頸癌總發病率中占比越來越大。造成該現象的原因主要有3點。 1)人乳頭瘤狀病毒(HPV)感染增加導致宮頸腺癌發生率上升。宮頸腺癌上皮病變部位的病毒負載量比宮頸鱗癌的鱗狀上皮病變部位少,導致了HPV DNA在宮頸腺癌的檢出率較鱗癌少。有報道指出,HPV DNA在宮頸腺癌患者組織中檢出的概率為32%~100%,檢測方法不同以及受檢者的地域、年齡等導致了檢出率的差異。研究[5]顯示,HPV16與HPV18與宮頸腺癌發生直接相關。An等[6]選取了1997至2001年的432例宮頸腺癌標本,采用PCR方法檢測HPV DNA,發現HPV總體感染率為90%,其中HPV16和(或)HPV18占HPV陽性例數的78%。鄒琳等[7]采用基因芯片技術分析了47例宮頸腺癌患者HPV感染情況,結果發現HPV陽性患者44例,感染率93.6%,HPV16和HPV18是宮頸腺癌中最常檢出的病毒類型。Pirog等[4]采用了sPF10 PCR和LiPA對105例宮頸腺癌和腺鱗癌患者進行了HPV DNA測定,結果發現HPV16檢出率為50%,HPV18檢出率40%,為檢出率最高的兩種病毒。2)液基細胞學涂片和陰道鏡等宮頸癌篩查手段普遍應用使宮頸腺癌檢出率增高。液基細胞學檢查是當前國際上較先進的一種宮頸癌篩查手段,該方法利用液基薄層細胞檢測系統對宮頸細胞進行檢測及細胞學分類診斷,與傳統的宮頸刮片巴氏涂片檢查相比,標本的滿意度及宮頸異常細胞檢出率皆明顯提高。殷秀琴等[8]采用液基細胞學檢測、陰道鏡活檢和病理學診斷,結果顯示膜式超薄液晶細胞學檢測系統輔助陰道鏡檢查可提高宮頸癌前病變和癌變的檢出率。3)早期手術(如LEEP刀和冷刀錐切)可使宮頸腺癌切除率增高從而使宮頸腺癌的檢出增多。陳雪等[9]對2005至2012年收治24例宮頸腺癌患者的LEEP刀活檢及宮頸癌根治標本進行了回顧分析,結果顯示,LEEP刀活檢與根治標本檢測結果相似性近80%(其中腺癌10例,粘液腺癌2例,腺鱗癌7例),表明宮頸LEEP刀活檢可提高術前宮頸腺癌診斷敏感性,使檢出率增高。
3.2影響宮頸癌的預后因素
國內外相關研究[2,10-11]顯示,宮頸腺癌患者5年生存率為25%~68%,其中Ⅰ期生存率為60%~99%,Ⅱ期生存率為37~90%。本研究宮頸腺癌患者5年生存率為74.14%,Ⅰ期患者生存率為87.50%,Ⅱ期患者生存率為57.69%。Ⅱ期患者腫瘤直徑較大,癌細胞發生淋巴結轉移,手術及化療效果不如I期理想,因此生存率偏低。
有研究[12]指出,腫瘤大小及淋巴結數目是影響早期宮頸腺癌術后無瘤生存率的獨立因素,腫瘤浸潤深度及淋巴結是否轉移是影響宮頸腺癌術后復發的獨立因素。本研究發現,臨床分期、腫瘤直徑、盆腔淋巴結轉移和組織學類型與宮頸腺癌患者5年生存率相關,差異具有統計學意義(P<0.05),年齡、產次、分化程度和附件切除與患者5年生存率無關。
3.3宮頸腺癌的治療
Ⅰ~Ⅱ期宮頸腺癌標準治療方案為子宮完全切除輔以盆腔淋巴結清掃,對高危患者還應采取其他術后輔助療法。有研究[13]顯示,早期宮頸腺癌單純手術治療較單純放療治療療效更佳,患者術后生存率更高,綜合治療并無優勢,認為只對有高危因素的患者才給予綜合治療。
綜上所述,影響宮頸腺癌預后的主要因素為臨床分期、腫瘤直徑、盆腔淋巴結轉移和組織學類型,手術切除治療對早期宮頸腺癌患者,特別是Ⅰ期患者治療效果顯著。
參考文獻
[1]Howlett RI,Marrett LD,Innes MK,etal.Decreasing incidence of cervical adenocarcinoma in Ontario: is this related to improved endocervical Pap test sampling[J].Int J Cancer,2007,120(2):362-367.
[2]韓肖燕,郄明蓉,曹澤毅,等.134例原發性宮頸腺癌臨床特點及預后分析[J].中國醫藥導刊,2008,10(1):2-6.
[3]Mathew A,George PS.Trends in incidence and mortality rates of squamous cell carcinoma and adenocarcinoma of cervix--worldwide[J].Asian Pac J Cancer Prev,2009,10(4):645-650.
[4]Pirog EC,Kleter B,Olgac S,etal.Prevalence of human papillomavirus DNA in different histological subtypes of cervical adenocarcinoma[J].Am J Pathol,2000,157(4):1055-1062.
[5]Tews DS,Behrhof W,Schindler S.SMAC-expression in denervated human skeletal muscle as a potential inhibitor of coexpressed inhibitor-of-apoptosis proteins[J].Appl Immunohistochem Mol Morphol,2008,16(1):66-70.
[6]An HJ,Kim KR,Kim IS,etal.Prevalence of human papillomavirus DNA in various histological subtypes of cervical adenocarcinoma: a population-based study[J].Mod Pathol,2005,18(4):528-534.
[7]鄒琳, 蘭建云,耿建祥,等.47例宮頸腺癌中人乳頭狀瘤病毒感染基因分型的研究[J].國際檢驗醫學雜志,2013,34(4):393-394,397.
[8]殷秀琴, 王小菊,趙俊英,等.液基細胞學檢測及陰道鏡檢查診斷宮頸病變的臨床意義[J].首都醫科大學學報,2007,28(5):658-660.
[9]陳雪, 高曉翔,魏永敬,等.宮頸原發腺癌活檢與根治術后病理診斷結果對照分析[J].西南國防醫藥,2014,24(1):65-67.
[10] Farley JH,Hickey KW,Carlson JW,etal.Adenosquamous histology predicts a poor outcome for patients with advanced-stage,but not early-stage,cervical carcinoma[J].Cancer,2003,97(9):2196-2202.
[11] Park JY,Kim DY,Kim JH,etal.Outcomes after radical hysterectomy in patients with early-stage adenocarcinoma of uterine cervix[J].Br J Cancer,2010,102(12):1692-1698.
[12] Kasamatsu T,Onda T,Sawada M,etal.Radical hysterectomy for FIGO stage I-IIB adenocarcinoma of the uterine cervix[J].Br J Cancer,2009,100(9):1400-1405.
[13] 李華, 章文華,張蓉,等.子宮頸腺癌159例預后影響因素分析[J].中華婦產科雜志,2005,40(4):235-238.
Effects of Surgical Treatment on Early Cervical Adenocarcinoma and Its Prognosis
PengCong,ZhangXiaoxia.
TheFirstAffiliatedHospital,ChengduMedicalCollege,Chengdu610500,China
【Abstract】ObjectiveTo investigate the effects of surgical treatment on early cervical adenocarcinoma and the influence factors of prognosis. Methods58 cases of cervical adenocarcinoma were treated from January of 2009 to January of 2015 in a hospital of Chengdu and their clinical and pathological data were analyzed retrospectively. ResultsThe 5-year survival rate was 74.14%. The survival rate of patients treated in the first stage was 87.50% and that of patients treated in the second stage was 57.69%. Log-Rank analysis showed that the 5-year survival rate of patients with cervical adenocarcinoma were significantly correlated with such independent factors as clinical stages, tumor diameters, pelvic lymph node metastasis and histological types. ConclusionThe major factors affecting the prognosis of cervical adenocarcinoma are clinical stages, tumor diameters, pelvic lymph node metastasis and histological types. The radical surgery is effective in the treatment of early cervical adenocarcinoma and especially of Stage I cervical adenocarcinoma.
【Key words】Cervical adenocarcinoma; Early stage; Surgical treatment; Prognosis
doi:10.3969/j.issn.1674-2257.2016.02.025
【中圖分類號】R737.33
【文獻標志碼】A
網絡出版地址:http://www.cnki.net/kcms/detail/51.1705.R.20160418.1121.008.html
·論著·

